Фульминантный гепатит у детей
Содержание статьи
Фульминантный гепатит (Злокачественный гепатит)
Фульминантный гепатит — это крайне тяжелый вариант воспалительно-некротического поражения печени, возникновение которого обычно не связано с предшествующей печеночной патологией. Проявляется интоксикацией, болями в эпигастрии и справа в подреберье, энцефалопатией, диспепсией, желтушностью. Диагностируется с помощью общего и биохимического анализов крови, коагулограммы, серологических методов и УЗИ печени. Для лечения проводят дезинтоксикационную, гепатопротективную, инфузионную терапию. В самых тяжелых случаях показана экстренная пересадка печени.
Общие сведения
Характерная особенность фульминантного, или злокачественного, гепатита — быстрое развитие печеночной комы в течение 7-14 дней после появление первых симптомов. В литературе заболевание также упоминается под названиями молниеносного гепатита, гепатодистрофии, гепатаргии и токсической дистрофии печени. При более медленном нарастании симптоматики и возникновении печеночной комы на 3-8 неделях патологического процесса говорят о субфульминантном течении. Актуальность своевременной диагностики болезни обусловлена высокими показателями смертности и преимущественно молодым возрастом пациентов.
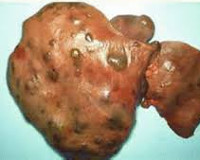
Фульминантный гепатит
Причины
Возникновение фульминантного гепатита связано с действием инфекционных и неинфекционных факторов, оказывающих выраженный гепатотоксический эффект. В случае вирусного повреждения гепатоцитов определенную роль играет генетически обусловленная гиперергическая иммунная реакция на антигены вируса. По мнению специалистов в сфере гастроэнтерологии и гепатологии, причинами фульминантного воспаления печени являются:
- Инфекционные заболевания. У 30-80% пациентов болезнь осложняет течение вирусных гепатитов. Чаще всего молниеносное повреждение печеночной паренхимы наблюдается при инфицировании комбинацией вирусов B и D, реже — при поражении вирусами D, E и A. Развитие фульминантной формы патологии возможно при цитомегаловирусной и герпетической инфекции, риккетсиозах и других инфекционных болезнях.
- Токсические воздействия. В 30-50% случаев острая воспалительная дистрофия печени спровоцирована приемом химических реагентов и медикаментов. Наиболее гепатотоксичны соединения фосфора, спирты и галогенаты. Из фармпрепаратов особую опасность представляют тетрациклины, ингибиторы МАО и НПВС. У 5% больных критическое разрушение гепатоцитов наступает при отравлении ядами, в том числе грибными.
- Ишемические и гипоксические процессы. Деструкция печени с развитием фульминантного воспаления в 5% случаев наблюдается при окклюзии печеночной артерии и воротной вены, других неотложных состояниях (инфаркте миокарда, сепсисе, инфекционно-токсическом шоке). Разрушение печеночных клеток вследствие ишемии наблюдается при застойной сердечной недостаточности и выпотном перикардите.
- Обменные расстройства. У 5-10% больных патология имеет дисметаболическое происхождение. Молниеносным вариантом гепатита является острая жировая дистрофия печени у беременных. Заболевание может возникнуть у пациентов, страдающих синдромом Рея, болезнью Вильсона-Коновалова. Факторами риска считаются галактоземия, наследственная непереносимость фруктозы, тирозинемия.
Патогенез
Механизм развития фульминантного гепатита основан на критическом повреждении гепатоцитов с нарушением дезинтоксикационной функции печени. В результате воздействия вирусных и других токсических факторов в сочетании с гиперергическим иммунным ответом ускоряется апоптоз печеночных клеток, в тяжелых случаях происходит некроз паренхимы. Разрушение лизосомальных и митохондриальных мембран, клеточной оболочки усиливает воспаление за счет выделения активных энзимов и провоспалительных цитокинов. Наблюдается торможение регенераторных процессов.
Значительное уменьшение объема активной печеночной паренхимы сопровождается нарушением практически всех видов обмена. В организме накапливаются нейротоксичные азотистые соединения, вызывающие отек и дисфункцию астроглии, изменяющие чувствительность постсинаптических рецепторов и проницаемость гематоэнцефалического барьера. Повреждение головного мозга проявляется печеночной энцефалопатией. Ситуация усугубляется нарастающей коагулопатией, метаболическими нарушениями, системной гипотензией и острой почечной недостаточностью.
Симптомы фульминантного гепатита
Клиническая картина болезни сходна с другими некротически-воспалительными поражениями печени, но отличается быстрым ухудшением состояния пациентов. Характерный симптом фульминантного гепатита — умеренные боли в эпигастрии, правом подреберье, болезненность при пальпации в области печени. Желтушное окрашивание кожных покровов, слизистых оболочек обычно обнаруживается после появления интоксикации. У пациентов наблюдаются диспепсические расстройства: тошнота и рвота, не связанные с приемом пищи, нарушение моторной функции кишечника (чередование диареи и запоров).
Важный признак фульминантной формы заболевания — наличие печеночного (сладковатого) запаха изо рта. О тяжелом течении молниеносного гепатита свидетельствует повышение температуры тела более 39° С, значительное учащение пульса, падение артериального давления. Обязательным критерием фульминантного варианта воспаления печени является вовлечение в процесс головного мозга с появлением бессонницы, эмоциональной лабильности, периодических подергиваний отдельных групп мышц, быстро нарастающим нарушением сознания и ухудшением психического статуса.
Осложнения
На фоне массивной интоксикации и прогрессирующей гипоксии у больных с фульминантным гепатитом может возникать отек мозга, на фоне которого формируется печеночная кома. Из-за недостаточного синтеза факторов свертываемости крови существует риск профузных кровотечений из ЖКТ. Сужение мелких сосудов и уменьшение объема кровотока в почках при гепатите приводит к тяжелой почечной недостаточности и азотемическому синдрому. При снижении иммунитета возможно развитие генерализованной бактериальной инфекции. Летальность достигает 60-70%.
Диагностика
Постановка диагноза фульминантного гепатита при наличии типичной клинической картины не представляет затруднений. О возможном молниеносном некрозе печени свидетельствует крайне быстрое нарастание симптоматики вплоть до критического состояния. Диагностический поиск осуществляется гастроэнтерологом и гепатологом, предполагает проведение комплексного лабораторно-инструментального обследования для верификации первопричины болезни. Наиболее информативны:
- Биохимический анализ крови. Исследование позволяет обнаружить синдром цитолиза — повышение концентрации АЛТ и АСТ в 3 и более раза. Также для фульминантного течения болезни характерно резкое повышение уровня общего билирубина за счет обеих фракций. Увеличение содержания мочевины и креатинина указывает на присоединение почечной недостаточности.
- Серологические реакции. Специфические исследования (ИФА, РНГА) проводятся для обнаружения в крови антител или антигенов к вирусам гепатитов В и D, которые обычно являются причиной тяжелого течения заболевания. Для фульминантного варианта характерно быстрое (в течение 6-10 дней) исчезновение HBsAg и появление антител к HBs.
- УЗИ печени. Ультразвуковое сканирование — быстрый неинвазивный метод диагностики, который рекомендован для визуализации структуры печеночной паренхимы. Для фульминантной формы гепатита типично уменьшение размеров органа, чередование участков гиперэхогенности и гипоэхогенности. По возможности проводится фиброэластометрия.
- Коагулограмма. Выполняется для оценки свертывающей способности крови, которая напрямую зависит от степени сохранности белоксинтезирующей функции печени. О фульминантном течении гепатита свидетельствует удлинение тромбинового времени, снижение концентрации фибриногена ниже 2 г/л, нарушение путей активации тромбокиназы.
В общем анализе крови определяется высокий лейкоцитоз, повышение СОЭ, возможны признаки гипохромной анемии (снижение уровня эритроцитов и гемоглобина). При нормальных показателях свертывания крови для изучения распространенности некроза осуществляют биопсию с морфологическим исследованием биоптатов паренхимы. Для оценки неврологического статуса рекомендовано выполнение ЭЭГ, которое позволяет обнаружить увеличение амплитуды и расширение зубцов, появление медленных волн.
Дифференциальная диагностика
В большинстве случаев дифференциальную диагностику фульминантного течения гепатита необходимо проводить с острыми отравлениями. Основные диагностические критерии — отсутствие типичного профессионального или эпиданамнеза, выделение из крови специфических маркеров HBs и HDs. В пользу молниеносного гепатита также свидетельствует быстрое ухудшение неврологического статуса вплоть до комы. При выявлении соответствующей симптоматики больному рекомендована консультация невролога.
Лечение фульминантного гепатита
Своевременное начало адекватной интенсивной терапии — ключевое условие для повышения шансов на выживание пациента. Больного срочно переводят в реанимационное отделение для проведения комплексного этиопатогенетического лечения и поддержания основных жизненных функций. При известных причинах фульминантного гепатита назначается противовирусная терапия (интерфероны, нуклеозиды), вводятся антидоты, купируется основное неотложное состояние. Рекомендована активная дезинтоксикация, направленная на снижение уровня аммиака и уменьшение его эффектов:
- Высокие сифонные клизмы. Позволяют почти в 2 раза уменьшить азотистый субстрат кишечника за счет его активного удаления из слепой кишки, где интенсивно всасывается аммиак. Для большей эффективности при проведении клизм используют кислые среды (раствор уксусной кислоты, лактулозу).
- Производные деаминовалериановой кислоты. Препараты этой группы стимулируют биотрансформацию аммиака в менее токсичные глутамин и мочевину печени. Быстрая утилизация аммонийных групп дает возможность уменьшить выраженность мозговой симптоматики и улучшить прогноз молниеносного гепатита.
- Антибактериальная терапия. Наиболее часто применяются аминогликозиды, полусинтетические пенициллины и нитроимидазолы. Медикаментозная элиминация бактериальной флоры, которая продуцирует уреазу и ряд других ферментов, предотвращает превращение метионина в токсичные меркаптаны.
- Антагонисты бензодиазепиновых рецепторов. Для фульминантного поражения печени характерно повышение уровня бензодиазепинов и гиперстимуляция ГАМК-рецепторов. Медикаментозное воздействие на это звено патогенеза обеспечивает улучшение основных церебральных функций пациента.
- Аминокислоты с разветвленной цепью. Вливание аминокислотных составов с валином, лейцином и изолейцином предотвращает поступление в ЦНС ложных нейромедиаторов. В результате улучшается обмен в головном мозге, уменьшается катаболизм белков в печени и мускулатуре.
Для стабилизации мембран, повышения устойчивости гепатоцитов к вредным воздействиям, усиления регенерации применяют растительные и синтетические гепатопротекторы. Дезинтоксикационную и гепатотропную терапию дополняют инфузиями кристаллоидных и коллоидных растворов, нормализующих водно-электролитный и кислотно-щелочной баланс. По показаниям назначают препараты для поддержания давления и улучшения тканевой перфузии. Однако наилучшие показатели выживаемости выявляются у пациентов, которым в экстренном порядке проведена трансплантация печени.
Прогноз и профилактика
Исход заболевания зависит от своевременности лечения и обширности некроза печени. Прогноз фульминантного гепатита неблагоприятный, у 80-90% пациентов развиваются тяжелые осложнения, которые могут привести к летальному исходу. Меры специфической профилактики не разработаны. Для предупреждения перехода болезни в фульминантную форму необходимо проводить раннюю диагностику и лечение вирусных гепатитов, избегать назначения потенциально гепатотоксичных лекарственных препаратов, обеспечивать диспансерное наблюдение всем больным с патологией печени.
Источник
Фульминантный гепатит
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
Злокачественный гепатит.
Названия
Название: Фульминантный гепатит.
Фульминантный гепатит
Описание
Молниеносный гепатит. Это чрезвычайно сложный вариант некротически-воспалительного поражения печени, возникновение которого обычно не связано с предшествующим заболеванием печени. Интоксикация, боли в эпигастрии и в правом подреберье, энцефалопатия, диспепсия, желтуха проявляются. Диагностируется с помощью общих и биохимических анализов крови, коагуляции, серологических методов и УЗИ печени. Для лечения проводится детоксикация, гепатозащитная, инфузионная терапия. В самых тяжелых случаях показана экстренная пересадка печени.
Дополнительные факты
Характерной особенностью молниеносного или злокачественного гепатита является быстрое развитие печеночной комы в течение 7-14 дней после появления первых симптомов. В литературе болезнь также упоминается как молниеносный гепатит, гепатодистрофия, гепататаргия и токсическая дистрофия печени. При более медленном нарастании симптомов и появлении печеночной комы через 3-8 недель патологического процесса они говорят о субфульминантном течении. Актуальность своевременной диагностики заболевания обусловлена высокими показателями смертности, особенно среди молодых пациентов.
 Фульминантный гепатит
Фульминантный гепатит
Причины
Возникновение молниеносного гепатита связано с действием инфекционных и неинфекционных факторов с выраженным гепатотоксическим действием. В случае вирусного повреждения гепатоцитов играет роль генетически детерминированный гиперглицкий иммунный ответ на вирусные антигены. По мнению специалистов в области гастроэнтерологии и гепатологии, причинами молниеносного воспаления печени являются:
• Инфекционные заболевания. У 30-80% больных заболевание осложняет течение вирусного гепатита. В большинстве случаев молниеносное повреждение паренхимы печени наблюдается после заражения сочетанием вирусов B и D, реже — при заражении вирусами D, E и A. Развитие цитомегаловируса и молниеносной патологии возможно. Герпетические инфекции, риккетсиоз и другие инфекционные заболевания.
• Токсичные эффекты. В 30-50% случаев острая воспалительная дистрофия печени обусловлена применением химикатов и медикаментов. Наиболее гепатотоксичными соединениями являются фосфор, спирты и галогенаты. Из фармацевтических препаратов особенно опасны тетрациклины, ингибиторы МАО и НПВП. У 5% пациентов критическое разрушение гепатоцитов происходит в результате отравления ядами, в том числе грибами.
• Ишемические и гипоксические процессы. В 5% случаев наблюдается разрушение печени с развитием молниеносного воспаления с обструкцией печеночной артерии и воротной вены, другими неотложными состояниями (инфаркт миокарда, сепсис, токсический токсический шок). Разрушение клеток печени вследствие ишемии наблюдается при застойной сердечной недостаточности и экссудативном перикардите.
• Проблемы с обменом. У 5-10% пациентов патология имеет дисметаболическое происхождение. Молниеносный вариант гепатита — это острая жировая дистрофия печени у беременных. Заболевание может возникать у пациентов с синдромом Рейе, болезнью Вильсона-Коновалова. Факторами риска являются галактоземия, наследственная непереносимость фруктозы, тирозинемия.
Патогенез
Механизм развития молниеносного гепатита основан на критическом повреждении гепатоцитов с нарушенной функцией детоксикации печени. Из-за воздействия вирусных и других токсических факторов в сочетании с гиперергическим иммунным ответом апоптоз клеток печени ускоряется, в тяжелых случаях возникает паренхиматозный некроз. Разрушение мембран лизосом и митохондрий, клеточных мембран улучшает воспаление за счет высвобождения активных ферментов и провоспалительных цитокинов. Наблюдается торможение регенеративных процессов.
Значительное уменьшение объема активной паренхимы печени сопровождается нарушением практически всех видов обмена веществ. Нейротоксичные азотные соединения накапливаются в организме, вызывая отек и дисфункцию астроглии, которые изменяют чувствительность постсинаптических рецепторов и проницаемость гематоэнцефалического барьера. Повреждение мозга проявляется в виде печеночной энцефалопатии. Ситуация усугубляется усилением коагулопатии, нарушениями обмена веществ, системной гипотонией и острой почечной недостаточностью.
Симптомы
Клиническая картина заболевания аналогична другим некротическим воспалительным поражениям печени, но характеризуется быстрым ухудшением состояния пациента. Характерным симптомом молниеносного гепатита является легкая боль в эпигастрии, правом подреберье, боль при пальпации в печени. Окраска кожной желтухи, слизистых оболочек обычно выявляется после появления интоксикации. У пациентов наблюдаются диспепсические расстройства: тошнота и рвота, не связанные с питанием, нарушение моторной функции кишечника (чередование поносов и запоров).
Важным признаком молниеносной формы заболевания является наличие печеночного (сладкого) запаха изо рта. О тяжелом течении молниеносного гепатита свидетельствует повышение температуры тела более чем на 39 ° C, значительное увеличение частоты сердечных сокращений и падение артериального давления. Обязательным критерием молниеносного варианта воспаления печени является вовлечение в процесс мозга с наступлением бессонницы, эмоциональной лабильности, периодических сокращений определенных групп мышц, быстрое нарушение сознания и ухудшение состояния. Психического состояния.
Ассоциированные симптомы: Гипераммониемия. Горький привкус во рту. Жажда. Замирание сердца. Запор. Лейкоцитоз. Лихорадка. Недомогание. Понос (диарея). Потеря веса. Привкус ацетона во рту. Рвота. Общая слабость. Тошнота. Эмоциональная лабильность.
Возможные осложнения
В условиях массивной интоксикации и прогрессирующей гипоксии у пациентов с молниеносным гепатитом может возникнуть отек мозга, на фоне которого образуется печеночная кома. Из-за недостаточного синтеза факторов свертывания существует риск обильного желудочно-кишечного кровотечения. Сужение мелких сосудов и уменьшение кровотока в почках при гепатите приводят к тяжелой почечной недостаточности и азотемическому синдрому. При снижении иммунитета возможно развитие генерализованной бактериальной инфекции. Смертность достигает от 60 до 70%.
Диагностика
Диагноз молниеносного гепатита при наличии типичной клинической картины не представляет трудностей. О возможном молниеносном некрозе печени свидетельствует чрезвычайно быстрое нарастание симптомов до критического состояния. Диагностическое исследование проводится гастроэнтерологом и гепатологом, включает в себя полное лабораторное и инструментальное обследование для проверки первопричины заболевания. Наиболее информативно:
• Биохимический анализ крови. Исследование позволяет выявить синдром цитолиза — увеличение концентрации АЛТ и АСТ в 3 раза и более. Кроме того, молниеносное течение заболевания характеризуется резким увеличением уровня общего билирубина за счет двух фракций. Увеличение мочевины и креатинина указывает на добавление почечной недостаточности.
• Серологические реакции. Специальные исследования (ELISA, RNGA) проводятся для обнаружения антител или антигенов к вирусам гепатита B и D в крови, которые обычно являются причиной тяжелого течения заболевания. Молниеносный вариант характеризуется быстрым (в течение 6-10 дней) исчезновением HBsAg и появлением антител к HBs. Ультразвуковое сканирование — это быстрый неинвазивный метод диагностики, который рекомендуется для визуализации структуры паренхимы печени. Для молниеносной формы гепатита характерны уменьшение размеров органа, чередование областей гиперэхогенности и гипоэхогенности. По возможности проводится фиброэластометрия. Он проводится для оценки способности коагуляции крови, которая напрямую зависит от степени сохранения функции синтеза белка в печени. Молниеносное течение гепатита подтверждается удлинением времени тромбина, снижением концентрации фибриногена ниже 2 г / л и нарушением путей активации тромбокиназы.
При общем анализе крови возможны повышенный лейкоцитоз, повышение СОЭ и признаки гипохромной анемии (снижение уровня эритроцитов и гемоглобина). При нормальных уровнях свертывания крови, биопсия выполняется для изучения распространенности некроза с морфологическим исследованием образцов биопсии из паренхимы. Для оценки неврологического состояния рекомендуется выполнить ЭЭГ, которая позволяет обнаружить увеличение амплитуды и расширение зубов, появление медленных волн.
В большинстве случаев дифференциальный диагноз молниеносного течения гепатита следует ставить при остром отравлении. Основными диагностическими критериями являются отсутствие типичной профессиональной или эпидемиологической истории, выделение специфических маркеров для HBs и HDs из крови. В пользу молниеносного гепатита также свидетельствует быстрое ухудшение неврологического состояния до комы. При выявлении соответствующих симптомов пациенту рекомендуется обратиться к неврологу.
Лечение
Своевременное начало адекватной интенсивной терапии является важной предпосылкой для увеличения шансов пациента на выживание. Пациент срочно доставлен в отделение интенсивной терапии для проведения комплексного этиопатогенетического лечения и для поддержания основных жизненно важных функций. Если причины молниеносного гепатита известны, назначают противовирусную терапию (интерфероны, нуклеозиды), вводят антидоты и прекращают основную неотложную помощь. Рекомендуется активная детоксикация для снижения уровня аммиака и снижения его воздействия:
• Входы с высоким сифоном. Они позволяют почти вдвое уменьшить азотистый кишечный субстрат благодаря его активному удалению из аппендикса, где аммиак интенсивно поглощается. Для большей эффективности в клизмах используют кислые среды (раствор уксусной кислоты, лактулоза).
• Производные дезаминовалериановой кислоты. Препараты этой группы стимулируют биотрансформацию аммиака в менее токсичные глютамин и мочевину печени. Быстрое использование аммонийных групп позволяет снизить выраженность мозговых симптомов и улучшить прогноз молниеносного гепатита.
• Антибактериальная терапия. Чаще всего используются аминогликозиды, полусинтетические пенициллины и нитроимидазолы. Исключение препарата из бактериальной флоры, которая производит уреазу и ряд других ферментов, предотвращает превращение метионина в токсичные меркаптаны.
• Антагонисты бензодиазепиновых рецепторов. Увеличение уровня бензодиазепинов и гиперстимуляция ГАМК-рецепторов характерно для молниеносного повреждения печени. Фармакологическое воздействие на эту патогенетическую связь обеспечивает улучшение основных функций мозга пациента.
• Аминокислоты с разветвленной цепью. Вливание аминокислотных составов с валином, лейцином и изолейцином предотвращает проникновение ложных нейротрансмиттеров в центральную нервную систему. В результате улучшается обмен веществ в мозге, уменьшается катаболизм белков в печени и мышцах.
Растительные и синтетические протекторы печени используются для стабилизации мембран, повышения устойчивости гепатоцитов к вредному воздействию и улучшения регенерации. Детоксикация и гепатотропная терапия дополняются инфузиями кристаллоидных и коллоидных растворов, которые нормализуют водно-электролитный и кислотно-щелочной баланс. По показаниям, препараты назначают для поддержания давления и улучшения перфузии тканей. Тем не менее, лучшие показатели выживаемости выявляются у пациентов, перенесших экстренную пересадку печени.
Список литературы
1. Печеночная недостаточность: современные методы лечения / Пасечник И.Н., Кутепов Д.Е. — 2009.
2. Курс клинической гепатологии: учебное пособие / Огурцов П.П., Мазурчик Н.В. — 2008.
3. Фульминантная печеночная недостаточность / Черний В.И., Тюменцева С.Г., Шраменко Е.К. — 2010.
4. Заболевания печени и желчных путей / Шерлок Ш., Дули Дж. — 1999.
Источник