Гепатит с аутоиммунным компонентом
Содержание статьи
Аутоиммунный гепатит: как победить болезнь?
Содержание
Одной из важнейших проблем современной гастроэнтерологии является аутоиммунный гепатит. Его причины доподлинно неизвестны, клинические симптомы выражены гораздо сильнее, чем при вирусных поражениях печени, а лечение зачастую требует больших затрат. В чем же особенность этого заболевания и возможно ли отличить признаки гепатита аутоиммунного генеза от других форм недуга? Разбирался в этом MedAboutMe.
Аутоиммунный гепатит: возможные причины
Впервые о таком заболевании, как аутоиммунный гепатит, заговорили в 1951-ом году. Известно, что оно встречается сравнительно редко: всего около 18-20 случаев на 100 000 населения. Среди больных преобладают представительницы прекрасного пола: их примерно в 7 раза больше, чем мужчин с таким диагнозом. Также стоит отметить, что всего имеется два основных возрастных пика заболеваемости: 20-35 и 55-70 лет. Аутоиммунный гепатит представляет собой хроническое поражение печени, для которого типично наличие аутоантител к клеткам органа. Болезнь имеет довольно неблагоприятное течение и нередко заканчивается инвалидностью пациента.
В настоящее время выдвигается гипотеза о связи заболевания с определенными антигенами, входящими в состав главного комплекса гистосовместимости (HLA). В качестве триггеров рассматривают различные внешние и внутренние факторы, так или иначе оказывающие влияние на организм человека:
- перенесенные инфекционные заболевания (в том числе и связанные с поражением печени);
- детские инфекции (корь, краснуха, скарлатина), перенесенные во взрослом возрасте;
- прием некоторых лекарственных препаратов (интерферон, другие иммуностимуляторы);
- наличие других аутоиммунных патологий (в том числе системной красной волчанки, ревматоидного артрита);
- воздействие хронического стресса;
- эндокринные патологии и синдромы (тиреоидит, болезнь Грейвса).
В основе развития признаков гепатита лежит нарушение работы иммунной системы. Снижается количество T-супрессорных лимфоцитов, в результате чего B-клетки начинают активно синтезировать иммуноглобулин G и разрушать клеточные мембраны гепатоцитов.
Основные признаки гепатита
В подавляющем большинстве случаев заболевание манифестирует после воздействия триггера. Оно ничем не отличается от обычного гепатита: изначально появляется слабость, снижение работоспособности, утомляемость даже при обычных физических нагрузках. Пациент теряет аппетит, обращает внимание на появление желтушности кожи и слизистых, потемнение мочи. Признаки гепатита в период разгара включают не только слабость, но и чувство тяжести и нерезкие боли в области правого подреберья. Часть пациентов отмечают появление тошноты и рвоты, не связанные с приемами пищи, а также интенсивного кожного зуда и увеличения лимфатических узлов.
Аутоиммунное воспаление печени сопровождается непостоянной желтухой, которая может то пропадать, то усиливаться, а также увеличением в размерах печени и селезенки. Около 25% женщин отмечают проблемы с менструальным циклом: развивается аменорея, а другим неприятным симптомом может стать избыточное оволосение. Нередко заболевание сопровождается реакциями со стороны кожи: капилляритом, эритемой, акне или сосудистыми звездочками. системные проявления недуга включают полиартрит, перикардит, миокардит, плеврит и гломерулонефрит.
Методы диагностики: как обнаружить аутоиммунное воспаление?
Аутоиммунная природа воспаления выявляется в ходе консультации гастроэнтеролога либо гепатолога. Специалисты рассматривают такой вариант на основании следующих данных:
- отсутствие информации о переливании крови, употреблении токсичных препаратов или веществ, алкогольной интоксикации;
- отсутствие в крови маркеров вирусных гепатитов;
- увеличение уровня гамма-глобулинов и иммуноглобулина G в несколько раз;
- значительное повышение активности АСТ и АЛТ;
- титр антител SMA, ANA более 1:80.
Гепатит аутоиммунного генеза может быть диагностирован благодаря биопсии печени. Мостовидные или же ступенчатые некрозы печеночной паренхимы и обилие плазматических клеток позволяют подтвердить диагноз.
Питание при аутоиммунном гепатите и терапия заболевания
В большинстве случаев показано амбулаторное лечение. Питание при заболевании направлено на снижение нагрузки на желчевыделительную систему: поэтому пациенту стоит есть меньше жирной и жареной пищи, а также отказаться от фастфуда. В основе лечения заболевания лежит использование глюкокортикостероидов для иммуносупрессии. Такая тактика позволяет снизить выраженную активность патологических процессов в клетках печени: повышается активность T-супрессоров, а также становятся менее выраженными аутоиммунные реакции.
В большинстве случаев аутоиммунное воспаление печени лечится с помощью преднизолона либо метилпреднизолона. Изначально назначается дозировка в 60 мг, которая с течением времени снижается до 20 мг. В среднем длительность терапии до достижения устойчивой ремиссии составляет от нескольких месяцев до нескольких лет. В отдельных случаях лечение проводится пожизненно.
Если терапия не приносит ожидаемых результатов, в эту схему добавляется азатиоприн либо циклоспорин. При отсутствии положительной динамики в течение 4-х лет специалисты рассматривают вопрос о трансплантации печени данному пациенту.
Профилактика и прогнозы
Если аутоиммунный гепатит не был заподозрен вовремя, прогноз является крайне неблагоприятным. Заболевание довольно быстро прогрессирует, приводя к циррозу печени и печеночной недостаточности. Пятилетняя выживаемость не превышает и 50%, что является крайне плохим показателем. Однако благодаря адекватной и своевременной терапии многим больным удается достичь устойчивой ремиссии. Выживаемость в течение 20-ти лет составляет около 80%. Трансплантация также крайне положительно влияет на прогноз: выживаемость увеличивается до 90%.
При аутоиммунном поражении печени профилактика носит вторичный характер: она направлена на предупреждение осложнений. С этой целью больным нужно избегать переохлаждений, инфекционных заболеваний, правильно питаться и избегать физических и эмоциональных перегрузок.
Использованы фотоматериалы Shutterstock
- Аутоиммунный гепатит / Шварц В. Я., Ногаллер А. М. // Клиническая медицина. = 2013. — №9
- Некоторые аспекты развития инфекционно-аллергического и токсического гепатита и цирроза печени / Алимова Л. А., Бегманов С. А., Нигматов Н. Н. и др. // Вестник НГПУ. = 2015. — №1. — 23
- Роль фактора некроза опухоли альфа в развитии аутоиммунной патологии печени: нерешенная проблема / Барановский А. Ю., Марченко Н. В., Мительглик У. А. и др. // ПМ. = 2014. — №1. — 77
Источник
Гепатит аутоиммунный. Воспаление печени, которое провоцирует иммунитет. Методы диагностики и лечения
Гепатит аутоиммунный
Почему иммунитет «сходит с ума» и можно ли с этим бороться? Все, что вам нужно знать про аутоиммунный гепатит.
Аутоиммунный гепатит — это хроническое воспаление печени, вызванное иммунной реакцией на ее ткани и приводящее к постепенному разрушению структуры органа. Болезнь нередко протекает бессимптомно, но возможно и молниеносное течение со стремительным развитием печеночной недостаточности. Чаще всего периоды обострений чередуются со спонтанными ремиссиями.
Заболевание встречается нечасто: на всю Россию насчитывается около 20 тысяч пациентов1. Женщины болеют в 12 раз чаще мужчин2. Болезнь может возникнуть в любом возрасте, но в целом отмечают два возрастных пика заболеваемости: 15–24 и 45–55 лет.
Классификация аутоиммунного гепатита
Аутоиммунный гепатит классифицируют по типу антител к тканям печени (аутоантител), циркулирующих в крови:
- I тип. Преобладают антитела против белков ядер клеток (антинуклеарные) и/или антитела против белков гладкомышечных клеток. При этом виде аутоиммунного гепатита организм быстро и хорошо реагирует на лечение, примерно у 20% пациентов ремиссия продолжается и после завершения терапии. Без лечения цирроз печени развивается в среднем за три года.
- II тип. Довольно редкий, выявляется примерно у 15% пациентов. Обнаруживаются антитела к фрагментам мембран внутриклеточных структур (микросомам) печени и почек. Плохо поддается лечению, без терапии приводит к циррозу примерно в два раза быстрее, чем I тип.
- III тип. В крови циркулируют антитела к белку под названием растворимый антиген печени, он находится внутри гепатоцитов. Некоторые специалисты считают его разновидностью I типа аутоиммунного гепатита, течение этой болезни и ее особенности недостаточно изучены.
Причины аутоиммунного гепатита 
Аутоиммунное воспаление может спровоцировать вирус

Аутоиммунное воспаление может спровоцировать вирус
Врачи до сих пор не нашли точного ответа, почему именно возникает это заболевание. Довольно четко прослеживается наследственная предрасположенность: известно пять различных видов мутаций в системе генов, отвечающих за иммунный ответ. Кроме того, известно, что аутоиммунный гепатит нередко сочетается с другими хроническими воспалительными заболеваниями, вызванными неадекватной реакцией иммунитета: аутоиммунным тиреоидитом, хроническим язвенным колитом, гломерулонефритом и другими. Однако наличие наследственной предрасположенности еще не означает, что заболевание непременно разовьется. Скорее всего, для начала аутоиммунной реакции необходимы «запускающие» триггеры. Ими могут стать:
- вирусные инфекции (простой герпес, корь, гепатит, цитомегаловирус, вирус Эпштейна-Барр и др.);
- воздействие некоторых лекарств (миноциклин, диклофенак, метилдопа, инфликсимаб, этанерсепт).
При неудачном сочетании генетической предрасположенности и внешних факторов в организме уменьшается количество клеток, тормозящих иммунный ответ (Т-супрессоров). Иммунитет становится чрезмерно активным, начинает воспринимать ткани печени как чужеродные и, стремясь избавиться от «агрессора», вырабатывает антитела. Они соединяются с белками печени и разрушают её клетки.
Симптомы аутоиммунного гепатита
Примерно в четверти случаев аутоиммунный гепатит протекает бессимптомно. Повышение АСТ и АЛТ (ферментов печени) в крови обнаруживают случайно во время биохимического исследования, выполненного по другому поводу.
Заболевание может начаться по типу острого гепатита: внезапная слабость, высокая температура, желтуха, боль в области печени, темная моча.
Нередко первым проявлением болезни становится развернутая картина цирроза печени: истощение, скопление жидкости в брюшной полости, периферические отеки, расширение подкожных вен живота и т. д.
Чаще же всего при аутоиммунном гепатите обнаруживается совокупность печеночных и внепеченочных проявлений.
«Печеночные» симптомы довольно типичны для любого поражения этого органа:
- слабость;
- сонливость;
- анорексия (потеря аппетита);
- тошнота;
- боль в правом подреберье;
- желтуха;
- кожный зуд.
Кроме этого, возможны и внепеченочные проявления:
- беспричинная температура;
- кожный васкулит;
- боли в суставах и/или мышцах;
- увеличение лимфатических узлов;
- плеврит;
- перикардит;
- миокардит.
Эти симптомы нередко гораздо интенсивнее, чем проявления со стороны печени, что вводит в заблуждение и самого пациента (который обращается не к гепатологу, а к другим специалистам), и врачей. Отсюда диагностические ошибки.
Диагностика аутоиммунного гепатита
Прежде всего, врач должен исключить другие причины воспаления печеночной ткани: вирусные, токсические, алкогольные гепатиты.
УЗИ и другие методы визуализации печени могут продемонстрировать изменения структуры органа, но они не дают представления о причинах повреждения. Поэтому необходима комплексная диагностика, чтобы исключить возможные злокачественные патологии.
Гораздо более показательным является биохимическое и иммунологическое исследования крови:
- высокий уровень белка в плазме крови;
- повышен уровень сывороточных гамма-глобулинов, IgG;
- повышены уровни АСТ, АЛТ, ЩФ, ЛДГ;
- в крови выявляются антинуклеарные антитела (ANA), антитела к микросомам печени и почек (анти-LKM-l) или антитела к растворимому печеночному антигену (анти-LKM-l);
- увеличена СОЭ.
Наиболее показательно в диагностическом отношении гистологическое исследование печени – биопсия. Для этого под контролем УЗИ специальной иглой у пациента забирают некоторое количество печеночной ткани и изучают ее под микроскопом.
Лечение аутоиммунного гепатита 

Поскольку в основе болезни — воспаление, вызванное чрезмерной активностью иммунитета, базисная терапия аутоиммунного гепатита включает препараты, одновременно подавляющие и воспаление, и иммунитет. Как правило, лечение начинают с глюкокортикоидов, при их недостаточной эффективности к схеме лечения добавляют цитостатики. Курс терапии длительный, минимальный срок непрерывного приема лекарств — 2 года. После нормализации лабораторных показателей проводят биопсию печени, и, если она подтверждает прекращение воспалительного процесса, препараты отменяют. Но пациент должен оставаться под врачебным наблюдением и регулярно сдавать анализы крови, чтобы вовремя выявить возможный рецидив. В случае рецидива терапию возобновляют.
Для поддержания функции органа в составе комплексного лечения рекомендованы препараты на основе урсодезоксихолевой кислоты (урсосан). Она способствует стабилизации мембран гепатоцитов, защищает клетки печени и помогает им восстановится, уменьшает активность воспаления, замедляет развитие фиброза печени. Кроме того, УДХК нормализует желчеотток (при любом нарушении работы печени ухудшается качество желчи) и снижает уровень холестерина в организме.
При неуклонном прогрессировании заболевания, развитии цирроза и печеночной недостаточности может быть рекомендована трансплантация печени. Правда, рецидив аутоиммунного гепатита возможен и после пересадки органа.
Прогноз и профилактика
Прогноз у заболевания серьезный. У 30–65% пациентов уже при первичном обследовании обнаруживают цирроз печени. Без лечения пятилетняя выживаемость составляет 50%, десятилетняя — 10%. Однако при адекватно подобранной терапии и выполнении рекомендаций врача прогноз значительно улучшается. На фоне лечения десятилетняя выживаемость больных достигает 93%.
Профилактики аутоиммунного гепатита не существует.
Примечание:
1 Клинические рекомендации по диагностике и лечению аутоиммунного гепатита. Российская гастроэнтерологическая ассоциация. М. 2013.
2 В.В. Сквoрцoв, А.Н. Гoрбaч. Аутоиммунный гепатит: диагностика и лечение. Эффективная фармакотерапия, 2018.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
Аутоиммунный гепатит — симптомы, лечение и диагностика
Иммунолог Надежда Кнауэро патогенезе, клинике и лечении иммунного поражения печени
Аутоиммунный гепатит (АИГ) — это хроническое воспалительное заболевание печени, характеризующееся утратой иммунологической толерантности организма к тканевым антигенам [1, 2].
Впервые сведения о тяжелом поражении печени с выраженной желтухой и гиперпротеинемией появились в 30–40‑х гг. XX века. В 1950 г. шведский врач Ян Вальденстрем (Jan Waldenström) наблюдал у 6 молодых женщин хронический гепатит с желтухой, телеангиоэктазиями, повышением СОЭ, гипергаммаглобулинемией. Гепатит хорошо отвечал на лечение кортикотропином [3]. Из-за сходства лабораторных изменений с картиной системной красной волчанки (наличие антинуклеарных антител в сыворотке, положительные результаты LE-теста) одним из названий патологии стал «люпоидный гепатит».
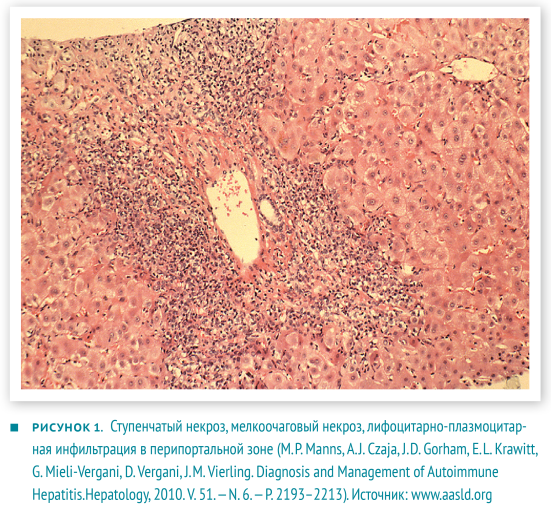
В настоящее время аутоиммунный гепатит определяют как хронический, преимущественно перипортальный гепатит с лимфоцитарно-плазмоцитарной инфильтрацией и ступенчатыми некрозами (рис. 1). Характерные проявления: гипергаммаглобулинемия, появление аутоантител в крови.
Классификация
В зависимости от вида аутоантител выделяют три типа заболевания:
- АИГ 1 типа встречается наиболее часто и характеризуется появлением в крови антинуклеарных антител (АНА, antinuclear antibodies, ANA) и/или антител к гладким мышцам (АГМА, smooth muscle antibodies, SMA).
- При АИГ 2 типа образуются аутоантитела к микросомальным антигенам печени и почек (anti-liver kidney microsomal type-1 antibodies, anti-LKM-1).
- АИГ 3 типа связан с образованием аутоантител к растворимому печеночному антигену, ткани печени и поджелудочной железы (anti-soluble liver antigen/liver-pancreas antibodies, anti-SLA/LP).
Некоторые авторы объединяют АИГ 1 и АИГ 3 в силу сходства клинико-эпидемиологических особенностей [4].Существуют также перекрестные формы (overlap syndrome) различных аутоиммунных патологий печени, включающие в себя АИГ: АИГ+ПБЦ (первичный билиарный цирроз), АИГ+ПСХ (первичный склерозирующий холангит). Пока не вполне ясно, следует ли считать эти заболевания параллельно текущими самостоятельными нозологиями или частями непрерывного патологического процесса.
В качестве отдельной нозологии рассматривается АИГ, развившийся de novo после трансплантации печени, выполненной по поводу печеночной недостаточности, связанной с другими заболеваниями [1, 5].
Аутоиммунный гепатит встречается повсеместно. Распространенность АИГ в европейских странах — около 170 случаев на 1 млн населения. При этом до 80 % всех случаев составляет АИГ 1 типа. АИГ 2 типа распространен неравномерно — до 4 % в США и до 20 % в Европе.
Болеют преимущественно женщины (соотношение полов среди пациентов в странах Европы составляет 3–4:1). Возраст заболевших — от 1 года до 80 лет, средний возраст — около 40 лет [6].
Этиопатогенез
Этиология АИГ неизвестна, однако считается, что на развитие заболевания влияют как генетические факторы, так и факторы окружения.
Важным звеном патогенеза могут быть определенные аллели генов HLA II (человеческий лейкоцитарный антиген типа II, Human leucocyte antigen II) и генов, связанных с регуляцией деятельности иммунной системы [7, 8].
Отдельно стоит сказать об АИГ, входящем в клиническую картину аутоиммунного полиэндокринного синдрома (autoimmune polyendocrine syndrome, autoimmune polyendocrinopathy-candidiasis-ectodermal dystrophy, APECED). Это моногенное заболевание с аутосомно-рецессивным наследованием, связанное с мутацией в гене AIRE1. Таким образом, в данном случае генетическая детерминированность является доказанным фактом [4, 9].
Аутоиммунный процесс при АИГ представляет собой Т-клеточный иммунный ответ, сопровождающийся образованием антител к аутоантигенам и воспалительным повреждением тканей.
Факторы патогенеза АИГ:
- провоспалительные факторы (цитокины), продуцируемые клетками в ходе иммунного ответа. Косвенным подтверждением может служить то, что аутоиммунные заболевания часто бывают сопряжены с бактериальными или вирусными инфекциями;
- угнетение активности регуляторных Т-клеток, играющих важнейшую роль в поддержании толерантности к аутоантигенам;
- нарушение регуляции апоптоза, в норме — механизма, контролирующего иммунный ответ и его «правильность»;
- молекулярная мимикрия — явление, когда иммунный ответ против внешних патогенов может затрагивать и структурно схожие с ними собственные компоненты. Важную роль в этом могут играть вирусные агенты. Так, в нескольких исследованиях было показано наличие пула циркулирующих аутоантител (ANA, SMA, anti-LKM-1) у пациентов, страдающих вирусными гепатитами В и С [2,4];
- фактор токсического лекарственного воздействия на печень. Некоторые исследователи связывают манифестацию АИГ с употреблением противогрибковых препаратов, нестероидных противовоспалительных средств.
Клиника
Примерно у четверти больных АИГ начинается остро, описаны даже редкие случаи развития острой печеночной недостаточности. Острый гепатит с желтухой чаще встречается у детей и молодых людей, у этой же группы чаще отмечается фульминантное течение заболевания [6].
Следует отметить, что у некоторых пациентов с явлениями острого АИГ в отсутствие лечения может наблюдаться спонтанное улучшение состояния и нормализация лабораторных показателей. Однако через несколько месяцев обычно наступает повторный эпизод АИГ. Гистологически также определяется персистирующий воспалительный процесс в печени [6].
Чаще клиника АИГ соответствует клинике хронического гепатита и включает в себя такие симптомы, как астения, тошнота, рвота, боли или дискомфорт в правом верхнем квадранте живота, желтуха, порой сопровождающаяся кожным зудом, артралгии, реже — пальмарная эритема, телеангиэктазии, гепатомегалия [2, 6]. При развившемся циррозе печени могут превалировать симптомы портальной гипертензии, явления энцефалопатии.
АИГ может быть сопряжен с аутоиммунными заболеваниями различных профилей:
- гематологического (тромбоцитопеническая пурпура, аутоиммунная гемолитическая анемия);
- гастроэнтерологического (воспалительные заболевания кишечника);
- ревматологического (ревматоидный артрит, синдром Шегрена, системная склеродермия);
- эндокринного (аутоиммунный тиреоидит, сахарный диабет);
и других профилей (узловая эритема, пролиферативный гломерулонефрит) [1, 2].
Диагностика АИГ
Диагностика аутоиммунного гепатита основывается на:
- результатах исследований: клинического, серологического и иммунологического;
- исключении других заболеваний печени, протекающих с аутоиммунным компонентом или без оного (хронический вирусный гепатит, токсический гепатит, неалкогольный стеатоз, болезнь Вильсона, гемохроматоз, а также криптогенный гепатит).
АИГ 1 и 3 типа схожи по демографическим характеристикам заболевших, профилю HLA, активности воспалительного процесса и ответу на терапию. Существенные отличия имеет АИГ 2 типа, поражающий чаще детей и подростков и обычно имеющий острое начало и более тяжелое течение.
Необходимо помнить о вероятном АИГ у пациентов с повышением уровня печеночных ферментов, а также у пациентов с циррозом печени. При наличии признаков холестаза в круг патологий для проведения дифференциального диагноза следует включить первичный билиарный цирроз и первичный склерозирующий холангит.
Клинический поиск включает в себя определение таких лабораторных показателей, как активность аланинаминотрансферазы и аспартатаминотрансферазы (АЛТ и АСТ), щелочной фосфатазы (ЩФ), уровень альбумина, гамма-глобулина, IgG, билирубина (связанного и несвязанного). Необходимо также определение уровня аутоантител в сыворотке крови и получение данных гистологического исследования [9].
Для больных, у которых в течение 4 лет не удалось достичь ремиссии и приостановить развитие цирроза, метод выбора — трансплантация печени. 10‑летняя выживаемость у пациентов, перенесших эту операцию, достаточно высока (75–85 %), однако и доля рецидивов достигает 11–41 %. Сохранение аутоантител в крови не является признаком рецидива АИГ и не позволяет предсказать его развитие.
Методы визуальной диагностики (УЗИ, КТ, МРТ) не имеют решающего вклада в диагностику АИГ, однако позволяют установить факт прогрессии АИГ и исход в цирроз печени, а также исключить наличие очаговой патологии.В целом диагностика базируется на 4 пунктах [10]:
- Гипергаммаглобулинемия — один из наиболее доступных тестов. Показательно повышение уровня IgG при нормальном уровне IgA и IgM. Однако существуют трудности при работе с пациентами с исходно низким уровнем IgG, а также с пациентами (5–10 %) с нормальным уровнем IgG при АИГ. В целом этот тест считается полезным при мониторинге активности заболевания на фоне лечения [6].
- Наличие аутоантител. При этом антитела типов ANA и SMA не являются специфическим признаком аутоиммунного гепатита, также как и антитела anti-LKM-1, встречающиеся у 1/3 детей и малой части взрослых, страдающих АИГ. Только антитела anti-SLA/LP специфичны для АИГ. Также у пациентов могут определяться антитела к двухцепочечной ДНК.
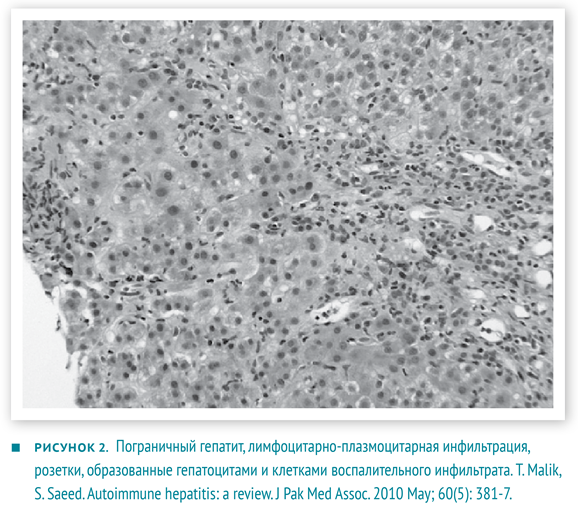
- Гистологические изменения, оцениваются в комплексе с предыдущими показателями. Не существует строго патогномоничных признаков АИГ, но многие изменения являются весьма типичными. Портальные поля инфильтрированы в разной степени Т-лимфоцитами и плазмоцитами. Воспалительные инфильтраты способны «отсекать» и разрушать отдельные гепатоциты, проникая в паренхиму печени, — данное явление описано как ступенчатый (мелкоочаговый некроз), пограничный гепатит (interface hepatitis). Внутри долек возникает баллонная дегенерация гепатоцитов с их отеком, образованием розеток и некрозом отдельных гепатоцитов — рис. 2. Для фульминантного течения часто характерны центролобулярные некрозы. Также могут наблюдаться мостовидные некрозы, соединяющие соседние перипортальные поля [2, 6].
- Отсутствие маркеров вирусного гепатита.
- Международной группой по исследованию АИГ разработана балльная система для оценки достоверности диагноза — табл. 1.
Лечение аутоиммунного гепатита
АИГ относится к заболеваниям, при которых лечение позволяет существенно повысить выживаемость больных.
Показаниями для начала лечения служат:
- повышение активности АСТ в сыворотке крови в 10 раз по сравнению с нормой или в 5 раз, но в сочетании с двукратным повышением уровня гамма-глобулина;
- наличие мостовидных или мультилобулярных некрозов при гистологическом исследовании;
- выраженная клиника — общие симптомы и симптомы поражения печени.
Менее выраженные отклонения в лабораторных показателях в сочетании с менее выраженной клиникой являются относительным показанием к лечению. При неактивном циррозе печени, наличии признаков портальной гипертензии в отсутствие признаков активного гепатита, при «мягком» гепатите со ступенчатыми некрозами и без клинических проявлений лечение не показано [1, 9].
Общая концепция терапии при АИГ предполагает достижение и поддержание ремиссии. Базовой является иммуносупрессивная терапия — глюкокортикостероиды (преднизолон) в качестве монотерапии или в сочетании с азатиоприном [2, 6, 9, 11]. Терапия продолжается до достижения ремиссии, причем важно достичь именно гистологически подтвержденной ремиссии, которая может отставать от нормализации лабораторных показателей на 6–12 мес. Лабораторная же ремиссия описывается как нормализация уровня АСТ, АЛТ, гамма-глобулина, IgG [2].
Поддерживающую терапию более низкими дозами иммуносупрессантов для снижения вероятности рецидива после достижения ремиссии проводят по крайней мере в течение 2 лет.
Кроме того, обсуждается возможность применения препаратов урсодезоксихолевой кислоты (УДХК)при аутоиммунном гепатите в качестве сопутствующей терапии или даже монотерапии [11]. АИГ у пациентов, получавших препараты УДХК при моно- и комбинированной терапии, характеризовался более мягким течением и ускоренной нормализацией лабораторных показателей.
Ответ на лечение
Результаты лечения преднизолоном и азатиоприном при АИГ могут быть следующими:
- Полный ответ — нормализация лабораторных показателей, которая сохраняется в течение года на фоне поддерживающей терапии. При этом нормализуется и гистологическая картина (за исключением небольших остаточных изменений). О полной эффективности лечения говорят и в тех случаях, когда достоверно уменьшается выраженность клинических маркеров аутоиммунного гепатита, и в течение первых месяцев терапии лабораторные показатели улучшаются по крайней мере на 50 % (а в последующие 6 месяцев не превышают нормальный уровень более чем в 2 раза).
- Частичный ответ — отмечается улучшение клинических симптомов и в течение первых 2 месяцев наблюдается улучшение лабораторных показателей на 50 %. В последующем положительная динамика сохраняется, однако полной или практически полной нормализации лабораторных показателей в течение года не происходит.
- Отсутствие терапевтического эффекта (неэффективность лечения) — улучшение лабораторных показателей менее чем на 50 % в первые 4 недели лечения, причем дальнейшего их снижения (вне зависимости от клинического или гистологического улучшения) не происходит.
- Неблагоприятный исход терапии характеризуется дальнейшим ухудшением течения заболевания (хотя в некоторых случаях и отмечается улучшение лабораторных показателей).
О рецидиве заболевания говорят, когда после достижения полного ответа вновь появляются клинические симптомы и ухудшаются лабораторные показатели.
Обычно терапия дает хороший эффект, однако у 10–15 % больных она не приводит к улучшению, хотя и хорошо переносится. Причинами неэффективности терапии могут служить [6]:
- отсутствие ответа на препарат;
- отсутствие комплаенса и приверженности терапии;
- непереносимость препаратов;
- наличие перекрестных синдромов;
- гепатоцеллюлярная карцинома.
В качестве альтернативных препаратов для лечения аутоиммунного гепатита используют и другие иммуносупрессоры: будесонид, циклоспорин, циклофосфамид, микофенолата мофетил, такролимус, метотрексат [1, 2, 6, 11].
Клинический случай
Девочка восьми лет наблюдалась по поводу кожных высыпаний (эритематозные и нодулярные элементы без какого‑либо отделяемого на нижних конечностях), беспокоящих ее в течение 5–6 мес. Два месяца использовала местные средства от экземы, улучшения не было. Позднее возникли дискомфорт в эпигастральной области, слабость, периодически — тошнота и рвота.
Высыпания локализовались на ногах. При гистологическом исследовании кожного биоптата выявлена инфильтрация подкожной жировой клетчатки лимфоцитами без признаков васкулита. Данные явления были расценены как узловатая эритема.При осмотре выявлена невыраженная гепатоспленомегалия, в остальном соматический статус — без выраженных особенностей, состояние стабильное.
По результатам лабораторных исследований:
- ОАК: лейкоциты — 4,5×109/л; нейтрофилов 39 %, лимфоцитов 55 %; признаки гипохромной микроцитарной анемии (гемоглобин 103 г/л); тромбоциты — 174,000/мкл, СОЭ — 24 мм/ч;
- биохимический анализ крови: креатинин — 0,9 мг/дл (норма 0,3–0,7 мг/дл); билирубин общий — 1,6 мг/дл (норма 0,2–1,2 мг/дл), билирубин прямой – 0,4 мг/дл (норма 0,05–0,2 мг/дл); АСТ — 348 Ед/л (норма — до 40 Ед/л), АЛТ — 555 Ед/л (норма — до 40 Ед/л); щелочная фосфатаза — 395 Ед/л (норма — до 664 Ед/л), лактатдегидрогеназа — 612 Ед/л (норма — до 576 Ед/л).
Показатели системы гемостаза (протромбиновое время, международное нормализованное отношение), уровень общего белка, сывороточного альбумина, гамма-глобулина, уровень ферритина, церулоплазмина, альфа-антитрипсина, гамма-глутамилтранспептидазы — в пределах референсных значений.
В сыворотке крови не выявлены HBs-антиген, антитела к HBs, HBc, антитела к вирусу гепатита А и С. Также отрицательными были тесты на цитомегаловирус, вирус Эпштейна — Барр, токсоплазму, бруцеллу. Титр АСЛ-О в пределах нормы.Данных за сахарный диабет, тиреоидит, болезнь Грейвса, пролиферативный гломерулонефрит — не выявлено.
При УЗИ органов брюшной полости визуализировалась увеличенная печень с измененной эхоструктурой, без признаков портальной гипертензии и асцита. Офтальмологический осмотр не выявил наличия кольца Кайзера — Флейшера.
Титр антител anti-SMA — 1:160, ANA, AMA, anti-LKM-1 антитела не выявлены. Пациентка позитивна по гаплотипам HLA DR3, HLA DR4.
При гистологическом исследовании биоптата печени зафиксированы фиброз, лимфоцитарная инфильтрация, образование розеток гепатоцитов и другие признаки хронического аутоиммунного гепатита.
Пациентке выставлен диагноз «аутоиммунный гепатит 1 типа, ассоциированный с узловатой эритемой», начата терапия преднизолоном и азатиоприном. Счет по шкале IAIHG составлял 19 баллов до начала лечения, что характеризуется как «достоверный АИГ».
Через 4 недели терапии отмечалось купирование общеклинической симптоматики, нормализация лабораторных показателей. Через 3 месяца терапии кожные высыпания полностью регрессировали. Через 6 месяцев после окончания терапии состояние пациентки было удовлетворительным, лабораторные показатели — в пределах референсных значений.
Адаптировано из Kavehmanesh Z. et al. Pediatric Autoimmune Hepatitis in a Patient Who Presented With Erythema Nodosum: A Case Report. Hepatitis monthly, 2012. V. 12. — N. 1. — P. 42–45.
Таким образом, АИГ — это достаточно редкое и относительно хорошо поддающееся лечению заболевание. На фоне внедрения современных протоколов иммуносупрессивной терапии 10‑летняя выживаемость больных достигает 90 %. Менее благоприятен прогноз у больных с аутоиммунным гепатитом 2 типа, особенно у детей и подростков, у которых АИГ прогрессирует гораздо быстрее, а эффективность терапии в целом ниже. Следует помнить и о риске развития гепатоцеллюлярной карциномы (4–7 % в течение 5 лет после установления диагноза цирроза печени).
Список источников
- Вирусные гепатиты и холестатические заболевания / Юджин Р. Шифф, Майкл Ф. Соррел, Уиллис С. Мэддрей; пер. с англ. В. Ю. Халатова; под ред. В. Т. Ивашкина, Е. А. Климовой, И. Г. Никитина, Е. Н. Широковой. — М.: ГЭОТАР-Медиа, 2010.
- Kriese S., Heneghan M. A. Autoimmune hepatitis. Medicine, 2011. V. 39. — N. 10. — P. 580–584.
- Аутоиммунный гепатит и его вариантные формы: классификация, диагностика, клинические проявления и новые возможности лечения: пособие для врачей. Т. Н. Лопаткина. — М. 4ТЕ Арт, 2011.
- Longhia M. S. et al. Aethiopathogenesis of autoimmune hepatitis. Journal of Autoimmunity, 2010. N. 34. — P. 7–14.
- Muratori L. et al. Current topics in autoimmune hepatitis. Digestive and Liver Disease, 2010. N. 42. — P. 757–764.
- Lohse A. W., Mieli-Vergani G. Autoimmune hepatitis. Journal of Hepatology, 2011. V. 55. — N. 1. — P. 171–182.
- Oliveira L. C. et al. Autoimmune hepatitis, HLA and extended haplotypes. Autoimmunity Reviews, 2011. V. 10. — N. 4. — P. 189–193.
- Agarwal, K. et al. Cytotoxic T lymphocyte antigen-4 (CTLA-4) gene polymorphisms and susceptibility to type 1 autoimmunehepatitis. Hepatology, 2000. V. 31. — N. 1. — P. 49–53.
- Manns M. P. et al. Diagnosis and Management of Autoimmune Hepatitis. Hepatology, 2010. V. 51. — N. 6. — P. 2193–2213.
- Lohse A. W., Wiegard C. Diagnostic criteria for autoimmune hepatitis. Best Practice & Research Clinical Gastroenterology, 2011. V. 25. — N. 6. — P. 665–671.
- Strassburg C. P., Manns M. P. Therapy of autoimmune hepatitis. Best Practice & Research Clinical Gastroenterology, 2011. V. 25. — N. 6. — P. 673–687.
- Ohira H., Takahashi A. Current trends in the diagnosis and treatment of autoimmune hepatitis in Japan. Hepatology Research, 2012. V. 42. — N. 2. — P. 131–138.
Источник