Гепатит с и остеопороз
Содержание статьи
Гепатит C. Симптомы, диагностика, лечение, профилактика
Гепатит C — хроническое инфекционное заболевание, вызываемое вирусом HCV, который поражает в первую очередь печень. Инфекция часто протекает бессимптомно, так что большинство больных даже не подозревают о ее существовании в течение многих лет. Если лечение отсутствует, то инфекция может привести к серьезным осложнениям, таким как цирроз и рак печени. Вирус HCV передается в основном при прямом контакте с кровью.
Строение и функции печени
Печень при весе около 1,2-1,5 кг (около 2% от фактического веса тела) является не только самым большим органом человеческого тела, но и самой большой железой. Находится в правой верхней части живота, чуть ниже диафрагмы. Печень делится на две части: правую и левую доли. Обе доли печени хорошо различимы, потому что они разделены ленточной структурой, исходящей от диафрагмы. Печень состоит из эпителиальных клеток (гепатоцитов), которые выходят наружу из центральной вены. Между этими клетками находятся тончайшие кровеносные сосуды, которые переносят кровь к центральной вене.
Благодаря своему расположению вблизи органов пищеварения печень играет важную роль в утилизации пищевых компонентов. В минуту через печень проходит около 1,5 л крови, что составляет около ¼ части. Она фильтрует кровь, чтобы сохранить другие органы тела от повреждений. Важные вещества, такие как углеводы и белки, могут храниться в клетках печени, а вредные (яды, лекарства), обезвреживаться.
Основные функции печени:
- Углеводный обмен. Поддержание баланса глюкозы в организме.
- Жировой обмен. Высвобождает жирные кислоты и глицерин, которые доступны организму в качестве поставщиков энергии.
- Белковый обмен. Печень вырабатывает довольно много различных белков, необходимых для жизнедеятельности.
Еще одна задача печени — очищение крови от токсичных веществ. Для этого эти вещества из плазмы крови переносятся непосредственно в клетку печени, где они химически преобразуются в несколько этапов. Конечные продукты этого превращения затем либо доставляются непосредственно в желчь, либо полностью устраняются из кровообращения через почки.
Важной функцией печени является выведение билирубина из кровотока. Гемоглобин, превращается в билирубин в кровотоке в несколько этапов. Конечный продукт направляется через желчный проток в кишечник, где он выводится со стулом. Если эта функция печени нарушена, билирубин не отфильтровывается. В организме образуется его избыток, так называемый затор, что приводит к желтухе.
Формы гепатита C
В зависимости от формы заболевания определяется ход лечения. При своевременном обращении к врачу вероятность полного выздоровления возрастает.
Формы гепатита C:
- Острая. Выявляется случайно при проведении планового обследования. Также может быть обнаружена при сдаче анализов при подозрении на инфицирование. В острой форме вирусный гепатит может быть полностью излечен.
- Хроническая. Не имеет выраженной симптоматики, поэтому диагностируется преимущественно при проведении лабораторных исследований. При распространении инфекции наблюдается серьезное поражение печени.
При отсутствии лечения происходит стремительное поражение гепатоцитов, что чревато развитием онкологических заболеваний или цирроза.
Таблица — Стадии развития гепатита С
Степень прогрессирования | Длительность течения | Признаки |
I (инкубационная) | От 15 дней до 3 месяцев | Отсутствуют. |
II (преджелтушная) | От 3 дней до 2 недель | Озноб, слабость, покраснение задней стенки горла, тошнота и рвота, диарея, боли в животе, боли в суставах, пятна и сыпь на коже, апатия. |
III (желтушная, активная) | Внешние признаки от 1 до 3 дней | Пожелтение склер и кожи, потемнение мочи и осветление каловых масс. |
IV (постжелтушная) | — | Размеры печени уменьшаются, состояние стабилизируется. В 10% случаев наступает полное выздоровление. |
V (завершающая) | До 6 месяцев | Функции гепатоцитов восстанавливаются. |
Особенности течения
Вирус гепатита C передается в основном через кровь инфицированного человека. Это происходит при использовании шприцев повторно; по этой причине гепатит C — это довольно распространенное явление среди лиц, которые принимают наркотики.
Возможны случаи заражения от медицинских или эстетических инструментов, которые должным образом не были обработаны (пирсинг, иглоукалывание, татуировки и т. д.). Также инфицирование может произойти при совместном использовании бритв, ножниц и пр. Редко, но все-таки возможна передача инфекции через незащищенный половой контакт.
У 15-40% инфицированных болезнь «уходит» сама по себе. При этом имеет значение возраст инфицированного человека. У детей и молодых людей спонтанное выздоровление чаще происходит в острой фазе заболевания. У пожилых людей выздоровление без лечения, как правило, не наступает.
Симптомы гепатита C
Инкубационный период составляет от 2 недель до 6 месяцев. На ранних стадиях заболевание протекает бессимптомно. В дальнейшем симптоматика довольно расплывчата и в основном ограничивается появлением расплывчатых и неспецифических признаков, которые легко спутать с проявлениями других болезней.
Многие люди не замечают, что заразились гепатитом C, по крайней мере, до тех пор, пока не возникают повреждения печени. На ранних стадиях острой формы болезни у мужчин и женщин возможны следующие симптомы:
- общее недомогание;
- слабость и быстрая утомляемость;
- повышение температуры тела;
- дискомфорт в животе;
- отсутствие аппетита и тошнота;
- непереносимость алкоголя и жирной пищи;
- боли в мышцах, иногда в суставах.
В некоторых случаях появляется желтуха (желтоватый оттенок кожи и склер), и небольшие боли усугубляются при пальпации в области печени. Более агрессивное течение заболевания отмечается у лиц, злоупотребляющих алкоголем, а также у тех, кто страдает сахарным диабетом и ожирением.
Подробнее об осложнениях
Гепатит C переходит в хроническую форму в 50-80 % случаев, поэтому риск цирроза печени также значительно увеличивается (примерно у 20% хронически больных). Это происходит не ранее чем через 20 лет после заражения.
Рубцовые изменения печени приводят к тому, что кровь начинает поступать к селезенке, желудку и пищеводу. Это может привести к внутреннему кровотечению.
Больные представляет опасность для окружающих. Эти мысли также могут привести к психическому стрессовому расстройству у пациента, которое может вылиться в депрессию.
Постановка диагноза
В зависимости от их специфики анализы крови помогают установить факт заражения вирусом HCV, измерить вирусную нагрузку и оценить генетический состав вируса для выбора наиболее подходящего лечения.
Помимо анализов крови, врач может назначить биопсию печени, т. е. забора небольшого образца ткани печени для анализа в лаборатории. Такой подход позволяет получить более точное представление о болезни и назначить эффективную терапию.
Лечение гепатита C
Необходим комплексный подход к лечению:
- Противовирусная терапия. Наиболее действенный препарат Интерферон-Альфа и Рибавирин. Курс лечения — 1 год. При необходимости терапия повторяется.
- Поддержание функции печени. Среди регенерирующих препаратов, наиболее эффективен Фосфоглив, Карсил, Эссенциале.
- Общее укрепление организма. Назначение иммуномодуляторов для поддержки внутренних органов и систем.
Большое значение имеет ведение здорового образа жизни и отказ от вредных привычек. Также при гепатите C необходимо придерживаться особой диеты.
Профилактика заражения
Чтобы предотвратить инфицирование, следует избегать путей передачи. Вакцины против гепатита C в настоящее время нет. Используйте презервативы при случайных половых связях. Отдавайте предпочтение одноразовым медицинским и косметическим инструментам
Список литературы:
https://cyberleninka.ru/article/n/gepatit-s-sovremennoe-sostoyanie-i-perspektivy
https://www.meds.ru/article.php?sid=63163
https://rep.bsmu.by/bitstream/handle/BSMU/1439/А-5400%20%28Полный%20текст%29.pdf?sequence=1&i…
https://www.phdynasty.ru/upload/library/bc5/bc51c21a6dedfc076ad35bf40c2f4373.pdf
https://trv-science.ru/uploads/316N.pdf
Источник
Стеклянная хрупкость, часть 2. Лечение в деталях.
Что-то мы все про диабет, да про диабет … А тем временем «на мировых просторах» существует и эпидемия остеопороза. Болезнь»немая», имеется ввиду, что не проявляет себя до, по настоящему, серьезных проблем,
или перелома шейки бедра или, еще хуже — спонтанным компрессионным переломом позвонков и чаще сразу двух — трех.
С чем это связано?:
- со старением населения и увеличением продолжительности жизни (люди стали доживать до остеопороза);
- с ранними и преждевременными менопаузами, и не по боюсь этого слова, андропаузами;
- с отсутствием профилактики дефицита кальция рыбьим жиром;
- с анемиями (женщины реже рожают и чаще ментруируют — активная потеря железа крови приводит к анемии);
- с низкобелковым и высокоуглеводным питанием, которое затрудняет всасывания кальция из кишечника, углеводы мешают»кальцию всасываться;
- с малоподвижным образом жизни (чем меньше двигается человек, тем меньше кости «ловят» из крови кальций);
- и по другим причинами.
Диагностика остеопороза проста — это рентгеновский снимок под названием Денситометрия, показывающая плотность костной ткани и ее потерю. Измеряется в Т и Z критериях. Делается и взрослым и детям.
А вот уточнение причин остеопороза требует тщательного сбора анамнеза!
Препаратов для лечения остеопороза очень много. В данной статье не буду останавливаться на классификациях. Приеду лишь частные примеры, на которые надо обратить внимание при лечении остеопороза.
1. Остеопороз, вызванный приемом ГКС (глюкокортикостероидов), например, при системной красной волчанке или ревматоидном артрите и др. — лучше не лечить Бонвивой, предпочтение отдать Алендронату или Акласте. По механизму действия они больше подходят.
2. Очень часто остеопороз является не остеопорозом, а остеомаляцией — это название рахита у взрослых, поэтому перед лечением надо сдать
25-Он витамин Д в обязательном порядке! И процессе лечения витамином Д, сдавать данный анализ, так как есть группа людей
с мутацией рецептора к витамину Д — VDR
, которые малочувствительны к обычным дозам и в лечении требуют удвоенных доз, это покажет динамика анализов крови на 25-ОН витамин Д.
3. Не надо забывать, что для усвоения витамина Д может понадобиться магний, витамин К и витамин В2!
4. Золотым стандартом в лечении остеопорза является бисфосфанат- Бонвива. Но есть одно НО -она хорошо лечит позвонковый остеопороз и не всегда эффективна при бедренном остеопорозе, в процессе лечения остеопороза может понадобится переход на другую терапию.
5. Самым сильным и эффективным средством в лечении остеопороза признана Пролия, вводится п/к 1 раз в 6 месяцев. Препарат показан, например, при раке молочной железы и простаты.
6. Перед назначением большинства препаратов от остеопороза надо проверять уровень кальция, если он низкий, сначала надо насытить кровь кальцием, месяц принимать препараты кальция, а только потом препараты от остеопороза. И, учитывая распространенность целиакии (неперносимости глютена), уточнить это перед лечением. Целиакия, пока не налажена диета — будет прямым фактором нарушающим всасывание кальция:!:
7. Из лабораторных анализов надо обязательно проверять ЩФ — щелочную фосфатазу,
есть такое наследственное заболевание — гипофасфатезия
, у взрослых оно протекает в стертой форме, в крови постоянно низкая ЩФ. Таким пациентам при лечении остеопороза не показаны бисфосфанаты, иначе возрастает риск спонтанных переломов
8. Чем раньше началась менопауза, тем раньше надо озаботиться профилактикой остеопороза: если это показано, то гормонозаместительная терапия половыми гормонами и профилактика витамином Д:!:
Если описанные действия или анализы кажутся сложными и чрезмерными, вспомните своих родственников или знакомых, доживших до преклонных лет, 80+ Но закончивших жизнь или прикованных к кровати оставшийся отрезок жизни из-за такого «невидимого глазу врага» как остеопороз.
9. Сейчас возросло количество женщин, рожающих трех и более детей, и я боюсь через 15-20 лет мы получим всплеск заболевания остеопорозом. Всем беременным и кормящим необходим прием витамина Д и кальция, сроки и дозировка обговариваются с врачом. (И фразы типа «будет же передозировка «, «закроется родничок» — не имеют доказательной базы:!
10. При болевом остеопорозе, гиперкальциемиии (повышении кальция крови) хорошо в начале терапии провести 1.5-2 месяца лечения препаратом Миакальцик, применение его ограничено (из-за фиксированных побочных действий), но короткий курс хорошо снимает болевые реакции и гиперкальциемию при первичном гиперпаратиреозе. При отсутствии Миакальцик можно воспользоваться другим инъекционным препаратом — Форстео, вводится п/к 1 раз в сутки.
11. При заболевании почек и необходимости принимать витамин Д — лучше использовать его активные формы, они не требуют «активации в организме», например, АльфаД3тева и др.
12.
Пролия хорошо подходит для предоперационной подготовки пациентов с остеопорозом и первичным гиперпаратиреозом.
13. Стронций ранелат или Бивалос лучше не использовать людям с гипертонической болезнью и ИБС для лечения остеопороза. Повышается риск тромбофлебитов.
14. Для профилактики гриппоподобной реакции перед в/в введением Акласа или Резокластин — 3 дня лучше принимать Преднизолон в дозе 15-20 мг.
15. Женщинам, планирующим беременность, не разрешены большинство препаратов от остеопороза препаратами выбора в таких случаях становятся большие дозы витамина Д и кальция, в том числе оссеин-гидроксиапатитный комплекс Остеогенон !
16. Послеоперационный или идиопатический гипопаратироез и остеопороз хорошо было бы пролечить препаратом искусственного паратгормона — это наиболее физиологично — Форстео.
продолжение следует …..

Источник
: ,
|
Источник
Остеопороз
Остеопороз — это заболевание, характеризующееся снижением плотности костной ткани и нарушением её структуры. Кости становятся менее эластичными и прочными, а значит, более подвержены переломам. Они легко ломаются при нагрузке, которая для здоровой костной ткани угрозы обычно не представляет.
Причины остеопороза
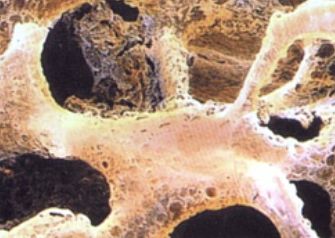
Остеопороз развивается постепенно. Это — хроническое и прогрессирующее заболевание. Деградация костной ткани связана с нарушением метаболизма её минеральных составляющих — кальция, магния, фтора. Эти нарушения обычно носят возрастной характер: после 35 лет содержание кальция в костной ткани постепенно начинает снижаться. Обменные процессы регулируются гормонами, поэтому гормональные изменения, происходящие с угасанием репродуктивной функции, сказываются и здесь: в менопаузе скорость потери кальция значительно возрастает. Вследствие этого остеопороз в большей степени — женское заболевание. Считается, что каждая третья женщина в возрасте 60-70 лет болеет остеопорозом, а после 80 лет — остеопороз выявляется у двух женщин из трех.
У мужчин остеопороз встречается реже. Вероятность его развития также повышается с возрастом. Но заболевание может быть выявлено и в молодом возрасте и даже у детей.
Факторы, повышающие риск развития остеопороза
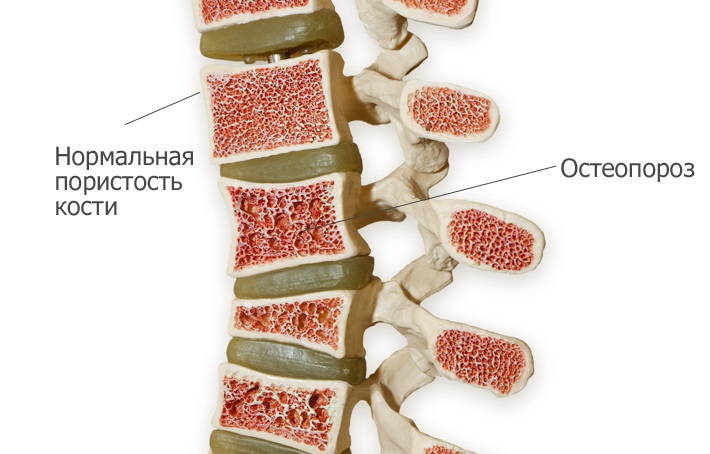 Прежде всего, можно выделить группу факторов, которая обусловлена генетическими и индивидуальными особенностями человека и не зависит от его действий. Это:
Прежде всего, можно выделить группу факторов, которая обусловлена генетическими и индивидуальными особенностями человека и не зависит от его действий. Это:
- генетическая предрасположенность. Проявляется через семейный анамнез: если у близких родственников (мать, отец, брат сестра) выявлялся остеопороз или повышенная склонность к переломам при незначительных травмах, то остеопороз весьма вероятен.
- женский пол;
- низкорослость, хрупкое телосложение («узкая кость»), малая масса тела;
- менопауза, в том числе преждевременное прекращение месячных.
Другая группа факторов зависит от образа жизни человека. Поэтому влияние данных факторов может быть устранено:
- малоподвижный образ жизни;
- недостаточное поступление кальция с пищей. Среднее потребление кальция не должно быть менее 1000 мг в сутки;
- неправильное питание — избыточное употребление белка приводит к потере кальция из костной ткани, а избыточное количество жиров и пищевой клетчатки мешает всасыванию кальция в кишечнике;
- дефицит витамина D. Данный витамин поступает с пищей, но он также вырабатывается самим организмом — под воздействием солнечных лучей. Недостаточное пребывание на солнце может стать причиной его дефицита;
- курение. Никотин способствует выведению кальция из организма (кальциурии): 1 пачка сигарет в день в течение жизни приводит к потере от 5 до 10% костной массы;
- злоупотребление алкоголем;
- чрезмерное употребление кофе.
Также надо учитывать, что риск развития остеопороза увеличивается в результате:
- большого количества беременностей (более трех);
- длительного вскармливания грудью (более 6-8 месяцев);
- гинекологических заболеваний (при нарушении менструального цикла, бесплодии, удалении яичников до естественного наступления менопаузы);
- некоторых эндокринологических заболеваний;
- длительного приема некоторых лекарственных препаратов;
- длительной иммобилизации (например, при лечении травм).
Симптомы остеопороза
Остеопороз — по-своему коварное заболевание. Он начинает развиваться без явных симптомов. В массе случаев остеопороз диагностируется лишь в процессе обследования при переломе.
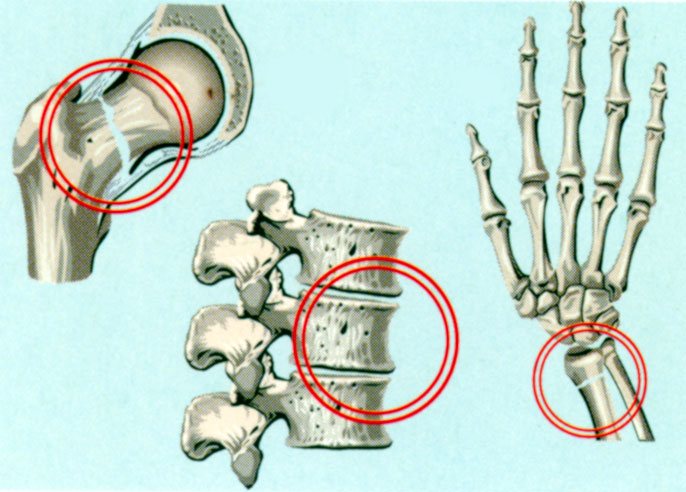
Перелом при остеопорозе — это осложнение, свидетельствующей о значительной деструкции костной ткани. Допустим, человек споткнулся и упал. При здоровой костной ткани перелом при простом падении маловероятен. При остеопорозе любое падение или травма способны привести к перелому. Наиболее уязвимы шейка бедра, кости рук, запястье, позвоночник. Перелом позвонка при остеопорозе возможен просто при поднятии тяжестей или тряской езде.
До тех пор, пока перелома не произошло, проявления остеопороза обычно интерпретируются как симптомы остеохондроза, тем более, что остеохондроз является обычным его спутником. Симптомы эти часто игнорируются, чего делать не следует.
На остеопороз могут указывать:
Боли в спине
Остеопороз может проявляться болями в поясничном или грудном отделе позвоночника при длительной статической нагрузке (например, если приходится сидеть в течение всего рабочего дня).
Сутулость
При остеопорозе наблюдаются сутулость, уменьшение роста — за счет уменьшения высоты позвонков.
Пародотноз
Следствием остеопороза может быть пародонтоз — невоспалительное поражение пародонта (околозубной ткани).
Методы диагностики остеопороза
Диагностика остеопороза основывается на данных лабораторных и инструментальных исследований.
Инструментальная диагностика остеопороза осуществляется с помощью рентгенографии или денситометрии. Наиболее показательным инструментальным исследованием является денситометрия, поскольку на рентгенограммах потеря костной массы менее 25-30% не видна, что препятствует выявлению остеопороза на ранних стадиях.
Лабораторная диагностика
Лабораторная диагностика включает в себя:
Анализ крови из вены. Основные анализируемые показатели: гормоны (кальцитонин, паратгормон и др.), минеральные компоненты (кальций, фосфор, магний), витамин D, маркеры формирования костной ткани (остеокальцин, щелочная фосфатаза), маркеры резорбции — деградации, «рассасывания» костной ткани (beta-CrossLaps).
Кровь надо сдавать натощак (последний прием пищи должен быть не менее чем за 12 часов до анализа). За сутки до взятия крови необходимо исключить алкоголь и физические нагрузки. Следует учитывать, что некоторые продукты (молоко, морская капуста, кофе, бобы, орехи), а также биоактивные добавки (БАДы) могут привести к повышенным значениям содержания кальция и фосфора в крови. Непосредственно перед анализом пациенту следует 30 минут находиться в полном покое.
Анализ мочи на дезоксипиридинолин (ДПИД). ДПИД — маркер резорбции (разрушения) костной ткани.
Необходимые лабораторные исследования объединены в профиль «Диагностика остеопороза».
Денситометрия
Денситометрия — это диагностическая процедура, позволяющая получить количественную оценку костной массы и минеральной плотности костной ткани. Денситометрия выполняется с помощью денситометра — специального сканера. Процедура совершенно безболезненна, рентгеновское облучение — минимально. Время, затрачиваемое на процедуру — 10 минут. Специальной подготовки к исследованию не требуется.
Подробнее о методе диагностики
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения остеопороза
 Лечением остеопороза занимаются врачи-эндокринологи.
Лечением остеопороза занимаются врачи-эндокринологи.
Лечение остеопороза требует комплексного подхода. Оно направлено, прежде всего, на:
- замедление или остановку потери минералов из костной ткани;
- увеличение плотности костей;
- предотвращение появления переломов;
- снятие болевого синдрома;
- восстановление физической активности.
Лечение включает в себя:
- прием препаратов, увеличивающих минерализацию костей. В частности, врачи-эндокринологи «Семейного доктора» используют для этого хорошо зарекомендовавший себя препарат «Акласта»;
- обеспечение поступления в организм необходимого количества кальция и витамина D;
- сбалансированную диету;
- умеренные физические нагрузки в соответствии с рекомендациями врача;
- устранение факторов, повышающих риск остеопороза;
- женщинам в климактерическом периоде назначается гормональная заместительная терапия.
Своевременно начатое лечение (особенно при раннем выявлении остеопороза) в значительной степени снижает риск появления переломов. Удается приостановить разрушение костной ткани или даже увеличить плотность и прочность костей.
Также большое значение имеет профилактика заболевания.
Профилактика остеопороза
Прежде всего, следует отказаться от курения и сократить употребление алкоголя. Важно вести активный образ жизни, делать физические упражнения. Однако, если остеопороз уже начался, физическую активность надо согласовать с Вашим лечащим врачом: некоторые упражнения могут повышать риск возникновения переломов.
Диета должна содержать необходимое количество кальция и витамина D. Рекомендуются разнообразные молочные продукты, рыба, зелень, капуста, брокколи, орехи. Витамин D содержится в рыбе (в рыбьем жире), в яичных желтках. Также полезно какое-то время находится на солнце, так как витамин D не только получается с пищей, но и вырабатывается под воздействием солнечных лучей.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Источник