Гепатит токсический с исходом в цирроз печени
Содержание статьи
Гепатит С и цирроз печени: какая связь?
Автор Хусаинов Руслан Халилович На чтение 3 мин. Опубликовано 25.11.2018 15:45
Обновлено 25.11.2018 14:51
Гепатит С и цирроз печени — заболевания, которые вызывают повреждение и воспаление печени. Гепатит С является вирусным заболеванием, а цирроз — это рубцевание печени, которое может развиваться из-за гепатита С и других заболеваний.
Оба заболевания опасны, а вместе могут привести к отказу функции печени и раку. Новые методы лечения гепатита С могут снизить вероятность развития цирроза печени.
Гепатит С может вызывать цирроз печени, но цирроз не может вызывать гепатит С, так как человек должен подвергаться воздействию вируса, чтобы получить гепатит С. Заражение обычно происходит при контакте с кровью человека, больного гепатитом С.
Передача может происходить через:
- общий шприц;
- половой акт;
- рождение от родителя с гепатитом С.
Некоторые люди много лет болеют гепатитом C, но не знают об этом. Когда происходит заражение вирусом, человек обычно испытывает легкое недомогание, и организм может полностью очиститься от вируса. Это происходит примерно у 15-25 процентов, остальные могут испытывать хроническую инфекцию.
Цирроз — это рубцевание печени, и состояние может быть побочным эффектом хронического гепатита С. Что может вызвать цирроз:
- злоупотребление алкоголем;
- аутоиммунный гепатит, при котором иммунная система атакует печень.
Печень жизненно важна для организма и отвечает за фильтрацию и обработку токсинов и создание необходимых белков. Печень не может нормально работать, когда происходит рубцевание печени.
Факторы риска цирроза печени
- неалкогольная жировая болезнь печени;
- прием иммуносупрессивных препаратов.
Из 100 человек с гепатитом С и циррозом примерно у 3 — 6 человек произойдет печеночная недостаточность, у пяти будет рак печени. Эти тяжелые осложнения делают цирроз печени одной из самых распространенных форм заболевания печени.
Согласно исследованию, перспективы хуже у людей, имеющих:
- низкий уровень сывороточного альбумина;
- низкое количество тромбоцитов;
- повышенный уровень альфа-фетопротеинов в сыворотке крови.
Цирроз печени, развившийся вследствии заражения вирусом гепатита С, обычно развивается десятилетиями. Если человек знает, что у него гепатит С, он должен обратиться за медицинской помощью, чтобы предотвратить цирроз печени. Врачи рекомендуют пройти тестирование на гепатит С человеку со следующими факторами риска:
- рожденные матерями с гепатитом С;
- потребители инъекционных наркотиков;
- получающие гемодиализ;
- работники здравоохранения;
- имеющие переливание крови до июля 1992 года;
- имеющие татуировки;
- были или находятся в тюрьме;
- имеющие ВИЧ-инфекцию.
Если врачи обнаруживают гепатит С, то обычно назначают противовирусные препараты. Когда у человека с гепатитом С уже имеется цирроз печени, целью лечения является минимизация дальнейшего повреждения печени.
Каковы методы лечения?
Человек должен избегать употребления алкоголя, так как это может привести к повреждению печени. Печень фильтрует много препаратов, поэтому человек должен поговорить с врачом, если принимает препараты, которые могут повредить печень:
- пряные травы;
- добавки;
- лекарственные препараты.
Врачи могут назначать препараты, которые снизят вероятность кровотечения и появления избыточной жидкости в брюшной полости. Врач может также рекомендовать плановое обследование на рак печени, например, УЗИ.
Цирроз печени может в конечном счете привести к отказу печени. Когда это происходит, пациенту может потребоваться пересадка печени.
Источник
Цирроз печени — симптомы и лечение
Каждый из показателей оценивают в баллах (1,2 или 3). Интерпретация осуществляется по следующим критериям:
Асцит — это скопление жидкости в брюшной полости, которое, как правило, проявляется чувством вздутия, тяжести, полноты, иногда распиранием в животе. Визуально может определяться увеличение живота. Достаточно просто диагностируется при УЗИ и КТ органов брюшной полости.
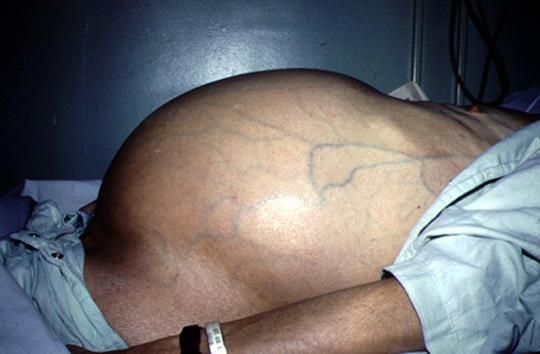
Средний и большой асцит (белее 4 л жидкости) проявляется увеличением массы тела на 5-6 кг. Первично диагностированный асцит требует выполнения пункции брюшной полости для исследования жидкости на микрофлору, определения уровня pH, микроскопического, цитологического и серологического анализа.
Спонтанный бактериальный перитонит (СБП) — осложнение асцита,возникающего при ЦП, которое проявляется в большинстве случаев положительными перитонельными синдромами и лихорадкой. При таком осложнении часто не удаётся выявить первичный инфекционный очаг.
Предполагается, что в развитии СБП важную роль играет условно-патогенная микробная флора кишечника: при возникновении лимфостаза (отёка конечностей) условно-патогенные кишечные бактерии проникают в брюшную полость и активизируются. Из асцитической жидкости чаще высевается кишечная палочка и другие грамотрицательные кишечные микроорганизмы, реже — стрептококки и пневмококки.
Энцефалопатия — осложнение, возникающее из-за печёночной депрессии в результате печёночно-клеточной и портально-печёночной недостаточности. Оба вида энцефалопатии требуют дифференциальной диагностики с передозировками лекарственных средств (в частности, седативных и наркотических средств), острыми цереброваскулярными заболеваниями (включая субдуральную гематому) и острым отравлением алкоголем с определением уровня этилового спирта в крови.
Гепаторенальный синдром — тяжёлая функциональная острая почечная недостаточность у пациентов, имеющих выраженную печёночную недостаточность, которая возникает в результате острого или хронического заболевания печени, чаще всего цирроза.
Диагностика гепаторенального синдрома основана на критериях International Ascites Club (1996 год). К большим критериям относятся:
- хроническое или острое заболевание печени с печёночной недостаточностью и портальной гипертензией;
- низкая клубочковая фильтрация — креатинин сыворотки более 225 мкмоль/л или скорость клубочковой фильтрации менее 40 мл/мин в течении суток при отсутствии противоотёчной терапии;
- отсутствие шока, текущей бактериальной инфекции мочевыводящих путей или нефротоксической терапии;
- отсутствие стойкого улучшения почечной функции при прекращении противоотёчной терапии диуретиками и в/в введении 1,5 л жидкости;
- протеинурия (> 500 мг/сутки) и отсутствие признаков обструкции мочевыводящих путей или заболеваний почек по данным УЗИ.
К методам диагностики ЦП относятся сбор анамнеза, лабораторные и инструментальные исследования, а также проводится дифференциальная диагностика.
Сбор анамнеза
При расспросе пациента уделяется особое внимание наличию в прошлом желтухи, зуда, острых, хронических или наследственных заболеваний печени, употреблению наркотиков, алкоголя, переливаниям препаратов крови и т. д.
Лабораторные исследования
Клинический анализ крови необходим для определения состояния клеток печени. У людей ЦП отмечается тромбоцитопения и тенденция к снижению количества лейкоцитов и нейтрофилов в крови при гиперспленизме. СОЭ часто увеличена. Анемия любой степени тяжести может свидетельствовать о недавно перенесённом кровотечении.
Биохимический анализ крови зависит от причины и выраженности цирроза. При подозрении на заболевание в сыворотке крови определяют уровень активности аминотрансфераз (АЛТ, АСТ), общего и прямого билирубина. Для оценки белково-синтетической функции печени используют протромбиновый индекс, устанавливают количество аммиака и уровень АФП и другое.
Специфические лабораторные тесты для установления причины цирроза предполагают определение наличия аутоантител и проводение серологической диагностики гепатотропных вирусов (HBsAg, HBeAg, Anti-HBc, anti-HCV).
При функциональном обследовании у 80-90% пациентов выявляется повышенная активность аминотрансфераз (обычно в 2-6 раз больше нормы), при аутоиммунных поражениях печени показатели могут быть выше.
Важное значение имеют гамма-глобулин сыворотки (повышен у 90% пациентов с ЦП), сулемовая проба (положительна у 85% пациентов), уровень билирубина (повышен в 2-5 раз у 80-90% пациентов) и содержание аммиака (увеличено у 80-85% людей с ЦП).
Сывороточные маркеры фиброза пока не позволяют точно определить стадию фиброза. Однако Французскими учёными был изобретён тест «ФиброМакс» – метод неинвазивной (без биопсии) структурной оценки состояния ткани печени. Он состоит из нескольких лабораторных исследований, результаты которых используются для расчёта пяти основных показателей состояния ткани печени:
- стадия фиброза по шкале METAVIR (Fibro test);
- степень некровоспалительной реакции (Acti test);
- степень стеатоза и жирового перерождения ткани печени (Steato test);
- диагностика неалкогольного стеатогепатита (Nash test);
- диагностика алкогольного повреждения печени с определением его активности (Ash test).
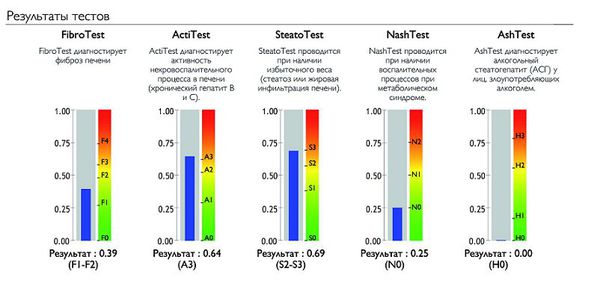
«ФиброМакс» является альтернативой биопсии печени. Он позволяет комплексно оценить изменения, вызванные заболеванием печени.[9][10][11]
Инструментальная диагностика
Ультразвуковое исследование органов брюшной полости (УЗИ) — высокоинформативный метод диагностики ЦП, который позволяет поставить предварительный диагноз. С его помощью можно выявить увеличение плотности печени, узловатую деформацию контуров, расширение внутрипечёночных ветвей воротной и селезёночной вен, а также размеры селезёнки. При высокоактивном ЦП с помощью УЗИ и УЗДГ выявляются чёткие изменения у 80% обследованных, при малоактивных формах ЦП — у 40-60%.
Компьютерная томография (КТ) по диагностической информативности превосходит УЗИ, поэтому она обязательно проводится в сомнительных случаях и при подозрении на онкологические заболевания.
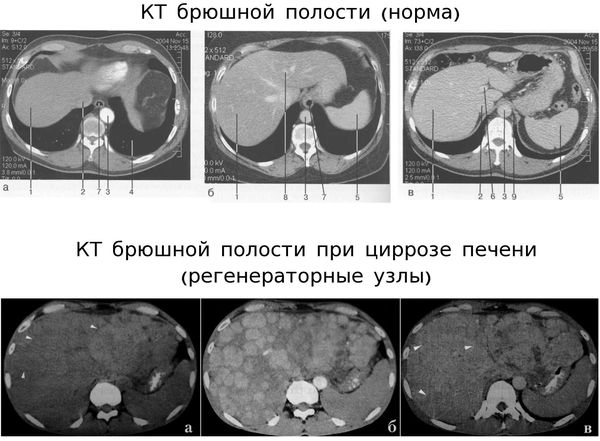
Магнитно-резонансная томография (МРТ) не обладает преимуществами по сравнению с КТ, но такую разновидность МРТ, как магнитно-резонансная холецистопанкреатография, необходимо проводить людям с первичным билиарным циррозом.
УЗДГ (допплерографию) проводят преимущественно для диагностики и оценки выраженности портальной гипертензии.
УЗ-эластография (эластометрия) представляет неинвазивное определение эластичности печени, взаимосвязанное со стадией фиброза по шкале METAVIR.
Видиоэзофагогастродуоденосскопия (ВЭГДС) в 60-70% случаев позволяет выявить узловое расширение вен пищевода (иногда вен кардиального отдела желудка), а в 15-20% — признаки разных стадий язвенной болезни.
Биопсия печени — это морфологическое инвазивное исследование, обладающее высокой информативностью и специфичностью. Оно является золотым стандартом в диагностике ЦП и других заболеваний печени.[17]
Дифференциальная диагностика
Дифференциальная диагностика ЦП проводится с нецирротическими причинами увеличения печени, асцита, портальной гипертензии и энцефалопатии.
При высокоактивных формах ЦП важно дифференцировать заболевание от острого (вирусного, алкогольного или лекарственного) гепатита. Для этого широко используются маркеры вирусов гепатита, ПЦР и иммунология.
Так же дифференциальную диагностику цирроза печени проводят с:
- обструкцией желчевыводящих путей;
- токсическими воздействиями различных веществ, тяжёлых металлов и лекарств;
- аутоиммунным гепатитом;
- первичным и вторичным билиарным циррозом;
- первичным склерозирующим холангитом;
- опухолью или метестазами в печени;
- неалкогольной жировой болезнью печени;
- врождённые патологии (наследованный гемохроматоз, болезнь Вильсона — Коновалова, недостаточность альфа 1 антитрипсина).
Для диагностики, профилактики и поиска оптимального лечения прибегают к помощи дополнительных специалистов: офтальмолога, кардиолога, психиатра, генетика и трансплантолга (для определения возможности и необходимости пересадки печени).[12][13][14]
Диета
Лечебные мероприятия начинаются с рациональной диеты. Она должна быть высококалорийной и высокобелковой (за исключением тяжёлых форм печёночной энцефалопатии), при асците — низкосолевой, с потреблением белка в определённом количестве (из расчёта на 1,5 г/кг массы тела и до 40 ккал/кг в день).
В качестве нутритивной поддержки рекомендуется дополнительные приёмы пищи в виде энтерального питания смесями, обогащёнными пищевыми волокнами, с низким содержанием ароматических аминокислот.
Этиотропное лечение
Этиотропная терапия предполагает лечение основного заболевания, на фоне которого развился цирроз:
- при вирусных гепатитах — противовирусная терапия аналогами нуклеозидов;
- при алкогольном стеатогепатите — исключение приёма алкоголя;
- при лекарственных стеатогепатитах в результате одновременного назначения множества лекарств — ограничение гепатотоксичных и нефротоксичных лекарственных препаратов с сохранением лекарства только по жизненным показаниям;
- при гемохроматозе — отмена препаратов железа.
Патогенетическая терапия
Лечение проводится в зависимости от механизмов развития ЦП, лечения обострений и наличия у пациента хронических заболеваний.
У пациентов с алкогольным циррозом печени (АЦП) возникает дефицит витаминов группы В. Поэтому в этих случаях необходимо принимать 100 мг тиамина, 30 мг пиридоксина и 1 мг фолиевой кислоты в сутки. Для восстановления нарушенной структуры мембран гепатитов используют эссенциальные фосфолипиды, разведённые с кровью пациента по 10 мл на 500 мг в сутки в течение не более 14 дней. Также можно использовать препараты селимарина («Силибинин», «Легалон») и адеметионина («Гептор», «Гептрал») по 800 мг в сутки в/в струйно, метионин и липовую кислоту.
При стойком холестазе и нехватке жирорастворимых витаминов в отсутствии признаков острой печёночной недостаточности в/в водят ретинол (витамин А), эргокальциферол (витамин D), токоферол (витамин Е), викасол (витамин К) и препараты кальция. Для купирования холестаза, развившегося на фоне АЦП, часто назначают препараты урсодезоксихолевой кислоты («Урсосан», «Урсофальк», «Урдокса», «Урсо 100»).
При аутоиммунном гепатите (АИГ) показана иммуносупрессивная и противовоспалительная терапия глюкокортикостероидами (преднизолон, метилпреднизолон). Приём азатиоприна позволяет снизить дозировку глюкокортикостеройдов. Вместо азатиоприна могут быть использованы 6-меркаптопурин, циклоспорин А, циклофосфамид, микофенолата мофетил.
| Суточная доза препаратов | |
|---|---|
| Преднизолон: 60 мг — 1-я неделя; 40 мг — 2-я неделя; 30 мг — 3-я и 4-я неделя; 20 мг — поддерживающая дозировка. | Преднизолон: 30 мг — 1-я неделя; 20 мг — 2-я неделя; 15 мг — 3-я и 4-я неделя; 10 мг — поддерживающая дозировка. Азатиоприн: 50 мг — постоянно. |
Источник
Цирроз печени как грозное следствие гепатита С
 Цирроз печени ежегодно уносит жизни сорока миллионов человек, входя в десятку основных причин смерти жителей экономически развитых стран – наравне с туберкулезом и СПИДом. Причем страдают люди в возрасте от 35 до 60 лет, составляющие основную массу трудоспособного населения. Цирроз означает перерождение ткани печени и замещение ее соединительной тканью. Это ведет к тому, что печень перестает выполнять свои функции со всеми страшными последствиями для организма.
Цирроз печени ежегодно уносит жизни сорока миллионов человек, входя в десятку основных причин смерти жителей экономически развитых стран – наравне с туберкулезом и СПИДом. Причем страдают люди в возрасте от 35 до 60 лет, составляющие основную массу трудоспособного населения. Цирроз означает перерождение ткани печени и замещение ее соединительной тканью. Это ведет к тому, что печень перестает выполнять свои функции со всеми страшными последствиями для организма.
Основные причины возникновения цирроза печени
Циррозом печени мужчины болеют примерно в три раза чаще женщин. К этому заболеванию, прежде всего, приводит злоупотребление спиртным, вызывающее длительную алкогольную интоксикацию печени. Уже через десять лет у пациентов-любителей алкоголя – диагностируют цирроз печени. Но есть и другие факторы, вызывающие это заболевание.
Гепатит вирусного происхождения. Гепатиты данного вида разделяют на гепатит В, С и D, причем два последних считаются самыми опасными: именно они дают почти 100% вероятность развития цирроза. Стоит отметить, что вирус гепатита С может годами бессимптомно находиться в организме человека и вызвать цирроз через два десятка лет. Из-за этого и сложности выявления его в организме гепатит С называют ласковым убийцей.
Аутоиммунный гепатит. При этом типе гепатита организм атакует клетки собственной печени, считая их чужеродными.
Заболевания желчного пузыря. В этом случае из-за невозможности оттока желчи нарушаются функции печени, что ведет к возникновению цирроза уже через 1-1,5 года.
Причиной цирроза также являются сбой в метаболизме, влияние некоторых веществ и препаратов, сердечная недостаточность, вызывающая в печени застой крови.
К циррозу приводят и некоторые наследственные факторы, а также паразитарное поражение у людей, побывавших в Азии и Африке.
Основные симптомы цирроза печени
На разных стадиях цирроз печени проявляется разными симптомами. Основные признаки: обесцвечивание каловых масс, потемнение мочи, кровотечения из носа и десен, слабость, потеря аппетита, похудение, потеря либидо. Печень увеличивается, становится тверже. Из-за того, что свои функции очищения крови орган не может выполнять, как прежде, кровь идет другими путями: через нос, кишечник и желудок. Отсюда кровавая рвота и кал с кровью.
Гепатит С и цирроз печени
Вирус гепатита С практически в 100% случаев приводит к циррозу печени. Внедряясь в ткань органа, вирус вызывает ее перерождение в фиброзную соединительную ткань, что ведет к частичной и затем – к полной потере функций печени. Печень уплотняется, через нее не проходит кровь, останавливаются процессы ее очищения. Запускается процесс интоксикации организма и другие катастрофические процессы. Так гепатит С ведет к циррозу печени.
Последствия для организма
Со стороны системы кровообращения. При прекращении функции очищения крови печенью наблюдается ее застой, что ведет к заболеваниям нервной системы, снижению иммунитета. Также возможны более тяжелые следствия – такие, как энцефалопатия, когда страдает непосредственно мозг.
В таком случае рекомендуется прекратить употреблять животные белки и заменить их продуктами из сои.
Также поражается функция свертываемости крови, снижается уровень тромбоцитов, что ведет к внутренним и внешним кровотечениям и возникновению гематом. Синяки длительное время не исчезают, а травмы и ушибы заживают гораздо медленнее, доставляя больше неприятных ощущений.
Изменение водно-солевого баланса. Одним из самых явных симптомов гепатита С и цирроза печени является задержка жидкости в организме, что приводит к отекам ног и живота. Последний тип отеков – асцит – говорит о серьезном нарушении в работе практически всех систем и органов.
Как победить цирроз?
Печень – один из самых удивительных органов человеческого тела по способности к самовосстановлению. Здоровые клетки быстро растут и восстанавливаются, а потому излечить цирроз на первых стадиях возможно! Для этого необходимо выяснить, что стало причиной возникновения заболевания, и направить все силы для устранения данной причины. Если же причины не удается победить, необходимо создать благоприятные условия для симптоматического лечения: вести здоровый образ жизни, соблюдать строгую диету, контролировать состояние сосудов, крови, желчного пузыря и других органов и систем. Категорически запрещается прием алкоголя, рекомендуется сделать прививку от гепатита В и пролечиться от гепатита С. Современная медицина предлагает много проверенных способов и препаратов, которые помогают успешно бороться с циррозом печени и гепатитом С. Наиболее эффективными на данный момент являются такие препараты для лечения гепатита С как софосбувир и даклатасвир, софосбувир и ледипасвир, а также максимально эффективный софосбувир и велпатасвир. Главное здесь – желание пациента победить эти грозные недуги и правильно подобранное лечение.
В Ростове-на-Дону можно пройти исследование на определение цирроза методом непрямой эластометрии, еще данный метод диагностики называют Фиброэластометрия или Фиброэластография, выполняется данное исследование на аппарате Фиброскан (FibroScan).
Данная процедура выполняется по адресу: г. Ростов-на-Дону, ул. Варфоломеева 92а (Железнодорожная поликлиника № 1)
Did you find apk for android? You can find new Free Android Games and apps.
Источник