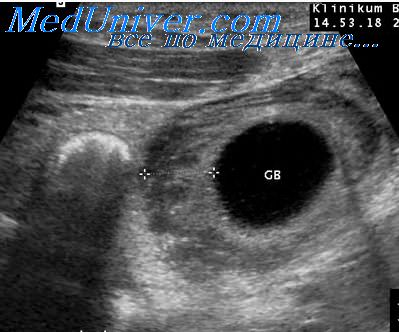
Хронический гепатит холангит холецистит
Содержание статьи
зменения анализов при хроническом гепатите, холецистите и холангите
Изменения анализов при хроническом гепатите, холецистите и холангитеХронический гепатит может быть этиологически связан с вирусами гепатитов В, С, D, с токсическим воздействием на печень различных веществ, в том числе лекарственных препаратов, с аутоиммунными процессами и другими факторами. В зависимости от этиологии, степени активности и фазы хронического гепатита лабораторные исследования выявляют различный спектр и выраженность изменений функции печени и других лабораторных тестов. 3. Серологические исследования позволяют подтвердить или исключить хронические вирусные гепатиты, определить фазу репликации вирусов. Изменения анализов при желчекаменной болезни1. Общий анализ крови — возможны лейкоцитоз, повышение СОЭ.
Изменения анализов при обострении холецистита1. Общий анализ крови: лейкоцитоз со сдвигом формулы влево, повышение СОЭ. Изменения анализов при холангите1. Общий анализ крови: лейкоцитоз, сдвиг лекоцитарной формулы влево, токсическая зернистость нейтрофилов, повышение СОЭ. — Также рекомендуем «Изменения анализов при циррозе печени у детей. Диагностика вирусных гепатитов» Оглавление темы «Диагностика заболеваний печени»:
|
Источник
Холецистит и Холангит — причины, симптомы, диагностика и лечение желчекаменной болезни
Желчный пузырь выполняет важную функцию в системе пищеварения. При потреблении жирной пищи он вырабатывает желчь, которая способствует усвоению организмом продуктов питания. Патологии желчного пузыря сегодня относятся к числу наиболее распространенных. Высокая частота распространения подобных заболеваний объясняется неправильным питанием.
Причины недугов
Холецистит – это патология, характеризующаяся течением воспалительного процесса в тканях желчного пузыря. При холангите аналогичный процесс развивается в желчных протоках, которые располагаются в печени.
Выделяют две основные причины развития обеих патологий:
- Неправильное питание. Обилие жирных продуктов и пищи, в состав которой входят высококалорийные ингредиенты и холестерин, снижают работоспособность желчного пузыря и протоков.
- Нарушение процесса вывода желчи. Оно возникает из-за ухудшения моторики желчного пузыря, воспалительных процессов в нем и по другим причинам.
Нарушение вывода приводит к застою желчи в органах и протоках. Это приводит к образованию камней в желчном пузыре.
Острый и хронический
Выделяют два вида холецистита:
- острый;
- хронический.
Клиническая картина острой формы патологии характеризуются следующими признаками:
- приступообразная боль, локализующаяся в правой части живота и иррадиирующая в область лопатки или плечо;
- приступы тошноты с рвотой;
- повышение температуры тела;
- озноб.
Реже течение острого холецистита сопровождается пожелтением кожных покровов (из-за дисфункции печени) и зудом. В запущенных случаях патология осложняется перитонитом. В лечении острой формы применяется холецистостомия, предусматривающая наружное дренирование пораженного органа. Процедура назначается при условии, если выявлены противопоказания к проведению иных мероприятий.
Хроническая форма холецистита проявляется в виде:
- приступов тошноты;
- болевых ощущений, локализующихся в правом подреберье.
При хроническом холецистите интенсивность симптомов заболевания усиливается во время и после еды.
Течение холангита сопровождается:
- болевым синдромом, локализованном в правом подреберье;
- лихорадочным состоянием;
- ознобом;
- активной работой потовых желез;
- тошнотой и рвотой.
Во время осмотра пациента с холангитом врач выявляет увеличенную печень, которая при пальпации отдает болью. По мере развития патологии начинает расти селезенка.
Что делать?
В лечении холецистита в основном применяют хирургическое вмешательство, предусматривающее удаление желчного пузыря. Такая процедура считается наиболее эффективной. Путем хирургического вмешательства удается вылечить до 75-90% пациентов с холециститом. Кроме того, процедура существенно снижает вероятность возникновения осложнений.
В лечении хронической формы холецистита и воспаления желчных протоков показана комплексная консервативная терапия, сочетающая в себе прием лекарственных препаратов, растений и витаминов. Фито-настои и отвары рекомендуется применять систематически с целью предупреждения обострения патологии.
Чего делать нельзя?
При холецистите противопоказано прогревание пораженного органа и прием препаратов со слабительным эффектом. Пациент должен придерживаться постельного режима. Для подавления болевого синдрома на проблемную зону следует прикладывать лед.
Чтобы нормализовать работу желчного пузыря, рекомендуется придерживаться дробного питания и вегетарианской диеты.
Физиотерапия
Физиотерапия при воспалении желчного пузыря и протоков позволяет добиться следующих результатов:
- нормализовать желчеобразовательную функцию печени;
- снизить вязкость желчи;
- устранить застойные процессы в желчном пузыре и протоках;
- предупредить появление камней;
- восстановить микроциркуляцию крови;
- подавить воспалительный процесс;
- купировать болевой синдром и спазмы.
При воспалении желчного пузыря показаны:
- электрофорез с новокаином, папаверином, Но-Шпой;
- УВЧ на печень;
- воздействие ультразвуком и электростимуляция.
Тип физиотерапевтической процедуры выбирается, исходя из индивидуальных особенностей пациента.
Минеральные воды
Чтобы нормализовать работу желчного пузыря, рекомендуется регулярно пить минеральные воды и принимать хлоридно-натриевые или углекислые ванны. Хорошие результаты в лечении патологий органа удается добиться посредством грязелечения. Оно оказывает положительное воздействие на желчный пузырь, поджелудочную железу и печень.
Если холецистит сочетается с холангитом
В период обострения патологий назначается курсовой прием антибактериальных препаратов широкого спектра действия. Лечение этими препаратами занимает до 2-3 недель. В период ремиссии применяются антибактериальные препараты:
- сульфаниламиды;
- «Невиграмон»;
- нитрофураны;
- «Никодин».
В период ремиссии также назначается прием:
- спазмолитиков;
- витаминных комплексов;
- желчегонных препаратов.
В целях профилактики обострения патологии пациенту рекомендованы:
- физиотерапевтическое лечение;
- санаторно-курортное лечение;
- тюбаж.
Профилактика острой формы холангита предусматривает проведение терапии, действие которой направлено на предупреждение нарушений оттока желчи, и лечение сопутствующих патологий: тонзиллит, кариес, проблемы с обменом веществ, запоры.
Калькулезный холецистит
Хронический калькулезный (каменный) холецистит – воспалительное заболевание, течение которого сопровождается образованием камней в желчных протоках и пузыре. Лечение патологии проводится посредством хирургического вмешательства, в ходе которого удаляется пораженный орган.
Опасность этого состояния заключается в том, что оно трудно поддается диагностики. В результате нередко назначаются неадекватное лечение и неоправданные операции.
Неоправданные холецистэктомии
В случае образования камней в желчных протоках и пузыре, не всегда назначается хирургическая операция. После внедрения в медицинскую практику лапароскопической холецистэктомии эту процедуру начали применять даже при отсутствии соответствующих показаний. Отчасти такой подход обусловлен меркантильным интересом врачей. Кроме того, к лапароскопической холецистэктомии прибегают с целью совершенствования навыков лечения.
О необходимости проведения этой операции при мочекаменной болезни ведутся споры. Часть врачей заявляет о том, что лапароскопическая холецистэктомия позволяет предупредить развития осложнений патологии. Однако, согласно медицинской статистике, вероятность возникновения подобных последствий крайне низкая. С другой стороны, примерно у 5-25% развиваются послеоперационные осложнения.
Оперативное лечение
Оперативное лечение хронического калькулезного холецистита проводится при наличии следующих обстоятельств:
- частые приступы боли, требующие лечения в стационаре;
- дисфункция желчного пузыря, возникшая из-за заполнивших его камней;
- течение обтурационной каменной желтухи;
- нагноение желчного пузыря.
Последний процесс возникает в основном при острой форме холецистита.
Какие бывают камни
Выделяют следующие типы камней:
- холестериновые;
- пигментные;
- известковые;
- смешанные.
Большинство камней состоят из нескольких компонентов с преобладанием холестерина (до 90% и более). 2-3% объема конкрементов занимают кальциевые соли, 3-5% – пигменты. Часто в центральной части камня в виде ядра располагается билирубин. Обычно пигментные конкременты также включают в себя известковые соли.
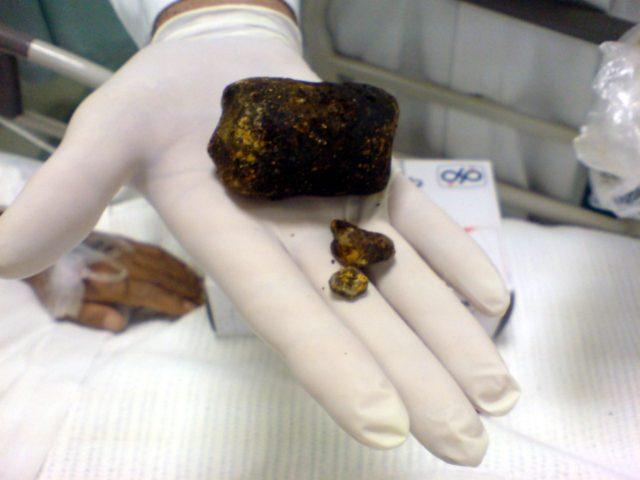
Структура камней бывает:
- кристаллической;
- волокнистой;
- слоистой;
- аморфной.
Размер камней варьируется от микроскопических (менее одного миллиметра) до крупных (вес до 60-80 грамм). Сравнительно часто в организме пациента формируется несколько типов конкрементов, отличающихся между собой по химическому составу и структуре. Камни, образующиеся в желчном пузыре, бывают шаровидными, многогранными, шиловидными и другими.
Лапароскопия
Лапароскопия считается наиболее оптимальным методом лечения калькулезного холецистита. Реабилитация после операции занимает около 2-3 дней. Восстановление после хирургического вмешательства занимает примерно 2 недели.
Лапароскопия позволяет избежать возникновения большинства осложнений, характерных для открытой операции.
Заболевания
Заметили опечатку? Выделите текст и нажмите CTRL+ENTER
Источник
олангит. Холецистогепатит и холецистопанкреатит
Холангит. Холецистогепатит и холецистопанкреатитХолангит (ангиохолит) — воспаление всей системы желчных протоков— может быть как острым гнойным, так и хроническим. Эти формы легко переходят одна в другую. Поскольку основным условием развития холангита является нарушение оттока желчи в кишечник и распространение инфекции в желчных протоках, он чаще всего наблюдается прн осложненном калькулезном холецистите, сочетающемся с холедохолитиазом, стриктурой фатерова сосочка, стенозирующим панкреатитом и др. Макроскопически стенка внепеченочных желчных протоков отечна, гиперемирована, утолщена, слизистая оболочка ее набухшая, воспалена, желчь мутная, иногда с примесью хлопьев, состоящих из клеток слущенного эпителия, лейкоцитов, кристаллов холестерина. При гистологическом исследовании обнаруживается, что мельчайшие желчные ходы и капилляры заполнены детритом, гнойными пробками (холангиолит). При гнойном холангите образуются серозно-фиброзный экссудат, поверхностные и более глубокие изъязвления стенок с образованием мелких абсцессов внутри протоков и вокруг них. При затяжных формах возможно появление и более крупных абсцессов печени, а также поддиафрагмальных гнойников. Холангит всегда протекает бурно. Начинается он обычно внезапно с потрясающего озноба и повышения температуры до 40°С и выше, затем температура снижается до нормы, что сопровождается проливным потом. В дальнейшем температура носит гектический характер. Иногда приступу предшествует печеночная колика. Впоследствии интенсивность болей уменьшается, но они носят постоянный характер. Печень увеличивается, становится болезненной прн пальпации. Желтуха, как правило, появляется не сразу. Она может быть различной интенсивности — от легкого окрашивания склер до интенсивного окрашивания кожных покровов. При пальпации живота обнаруживается болезненность в точке желчного пузыря или в правом подреберье, где может определяться напряжение мышц, выражены симптомы Ортнера. Мэрфи, диафрагмальиого нерва. В крови лейкоцитоз с нейтрофильным сдвигом.
Диагностика обычно не представляет труда, однако прн стертых формах или возникновении холангнта как первичного заболевания для выяснения первопричины нередко необходимо использовать все современные диагностические средства. Холецистогепатит и холецистопанкреатит. Хроническому калькулезному холециститу нередко сопутствуют хронический гепатит и хронический панкреатит. Если первый встречается как при простом, так и осложненном холецистите, то второй — в основном прн осложненном. Изменения печени при неосложненном холецистите протекают к виде очагового гепатита с преимущественным поражением части печени, прилежащей к желчному пузырю. Воспалительные изменения, помимо микробного, могут носить и ферментативный характер. Прн нарушении проходимости желчных протоков (конкременты, стеноз фатерова сосочка и др.) возникают диффузные изменения печени. В выявлении этих изменений большое значение имеют биопсия печени во время операции, а также исследование функционального состояния органа (печени). Вовлечение поджелудочной железы в воспалительные процессы, развивающиеся в желчных путях, не только усугубляет тяжесть основного заболевания, но и является одной из причин рецидива болей после холецистэктомии. В основе такого сочетанного поражения поджелудочной железы лежит забрасывание желчи в проток поджелудочной железы вследствие окклюзии терминального отдела холедоха камнем, при рубцовой стриктуре его или папиллите, что неизбежно сопровождается стазом и инфицированием панкреатических протоков. Патоморфологические изменения, развивающиеся в поджелудочной железе, крайне разнообразны — от отека и очагового некроза до интерстициального панкреатита и цирроза поджелудочной железы. Возникнув как следствие нарушения проходимости желчи, индуративные изменения головки поджелудочной железы в свою очередь могут вести к стойкому сдавлснию панкреатической части общего желчного протока с вытекающими из этого тяжелыми последствиями. В клинической картине холецистопанкреатита, типичной в основном для калькулезного холецистита, имеются симптомы, характерные для воспаления поджелудочной железы. Так, боли могут локализоваться и в левом подреберье, а иногда носят типичный опоясывающий характер, иррадиируют в левое плечо и левую половину поясницы, сопровождаются упорной, изнуряющей рвотой и вздутием живота. Иногда наблюдаются цианоз, тахикардия, падение артериального давления. При пальпации определяются значительная болезненность в эпигастрии как справа, так и слева, симптомы раздражения брюшины, двустороннее напряжение мышц в верхней половине живота. В периоде между приступами наблюдаются запор, сменяющийся поносом, постоянные боли в эпигастральной области. Из лабораторных данных характерны повышение диастазы до 1024 единиц и больше, лейкоцитоз с левосторонним сдвигом формулы крови. В стадии ремиссии повышения диастазы может не быть, но отмечаются угнетение внешней секреции поджелудочной железы н нарушение перевариваемости пищи при копрологическом исследовании. При дуоденографии в состоянии гипотонии обнаруживается деформация в области нисходящей ветви двенадцатиперстной кишки, свидетельствующая об увеличении головки поджелудочной железы. Большое диагностическое значение имеют фибр одуоденоскопия и ретроградная холангиопанкреатограф и я, а также исследования, выполняемые во время хирургического вмешательства: пальпаторная оценка состояния головки поджелудочной железы, пункционная биопсия ее, рентгеноконтрастное исследование и зондирование желчных протоков. — Также рекомендуем «Лечение калькулезного холецистита. Хронический бескаменный холецистит» Оглавление темы «Болезни желчных путей и поджелудочной железы»: |
Источник