О лечении пациентов с гепатитами в и с
Содержание статьи
Азбука гепатитов: от рисков заражения до лечения

| Гепатит — это воспаление печени, причинами которого могут быть: | ||
| ||
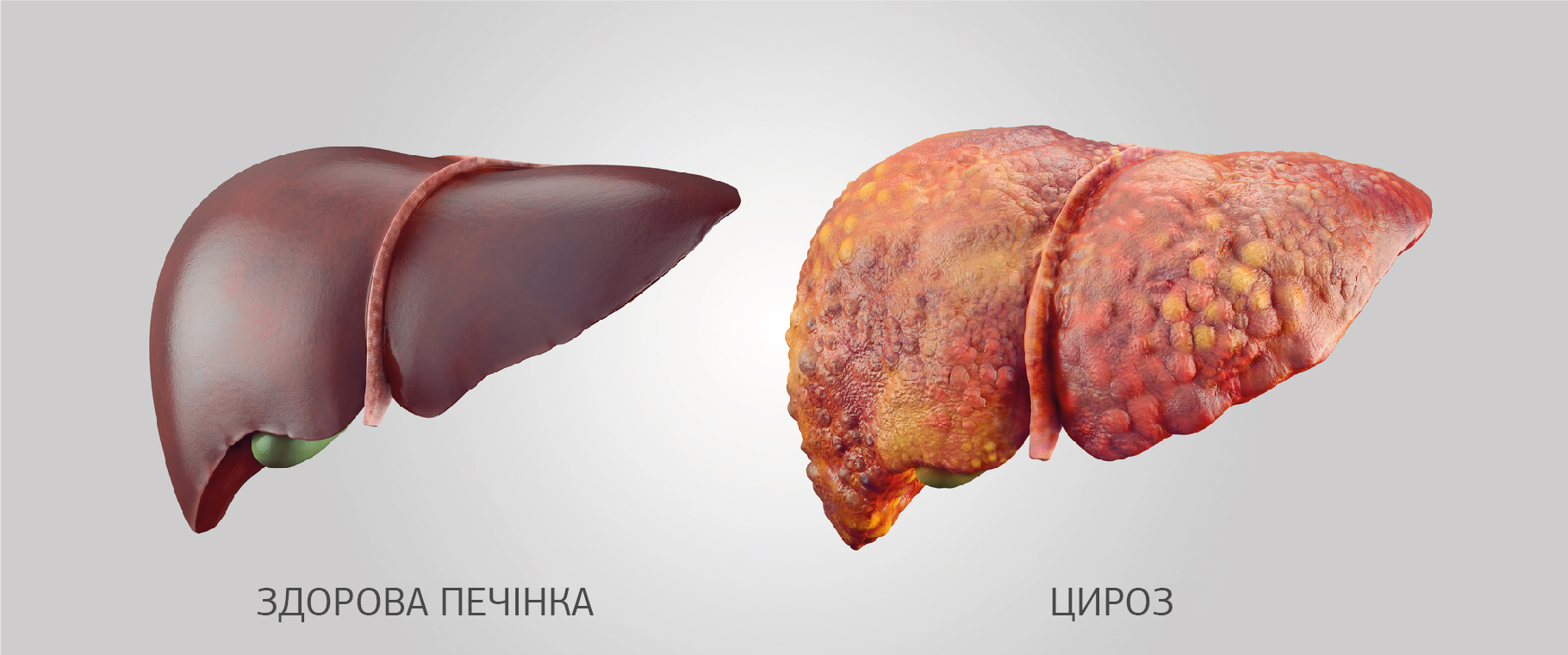
Подобные состояния приводят к развитию фиброза (рубцевания), цирроза или рака печени. | ||
Чем опасны вирусные гепатиты
Существует 5 основных типов вирусов гепатита: A, B, C, D, E, что является огромной проблемой в связи с их возможностями вызывать вспышки болезни и приводить к эпидемическому распространению.
По оценкам экспертов, в Украине вирусным гепатитом С инфицированы более 2 миллионов человек, гепатитом В — более 600 000. Впрочем, большинство больных даже не подозревают о своем статусе. Чем позже пациент узнает о болезни, тем больше людей он может инфицировать, и лечение на поздних стадиях происходит гораздо сложнее. По официальным данным Центра общественного здоровья Украины, на начало 2019 года в Украине зарегистрировано более 82 000 людей с гепатитом С и более 23 000 — с гепатитом В. То есть из 100 больных вирусным гепатитом С о своем диагнозе знает только пятеро. А из 100 инфицированных гепатитом В — только трое.
Вирусы гепатитов В и С провоцируют развитие хронической болезни у сотен миллионов людей по всему миру и являются самой распространенной причиной цирроза и рака печени. Всего в мире насчитывается 71 000 000 людей с гепатитом С и 257 000 000 людей с гепатитом В. По данным ВОЗ, в 2016 году от гепатита С в мире умерло около 400 000 человек, от гепатита В в 2015 году — 887 000 больных.
Причиной заражения гепатитами А и Е обычно является употребление в пищу загрязненных продуктов питания или воды. Гепатиты В, С и D развиваются в результате парентерального (через кровь, различные вмешательства с повреждением кожи и слизистых) контакта с инфицированными жидкостями организма. В число самых распространенных способов передачи этих вирусов входят переливания зараженной крови или продуктов крови, инвазивные медицинские процедуры с использованием загрязненного оборудования. Относительно гепатита В также актуален половой путь передачи (при различного рода сексуальных контактах).
 | Острая инфекция может протекать с ограниченными симптомами (бессимптомно) или сопровождаться развитием таких проявлений:
|

Определить выраженность патологического процесса в печени, независимо от причины вызвавшей его, можно по уровню роста показателей печеночных проб в биохимическом анализе крови.
Что нужно знать, чтобы не избежать опасности заражения
Вирус гепатита А (HAV)
Присутствует в фекалиях инфицированных людей и чаще всего передается при употреблении загрязненных пищевых продуктов или воды, также может распространяться при некоторых видах сексуальных отношений. Во большинстве случаев инфекция протекает в легкой форме, в основном люди полностью выздоравливают и у них остается пожизненный иммунитет, о наличии которого свидетельствует положительный результат исследования антител G к вирусу гепатита А. Однако регистрируются и случаи тяжелого течения гепатита А, которые могут представлять угрозу для жизни. Для профилактики заражения данным вирусом гепатита существуют безопасные и эффективные вакцины.
Вирус гепатита B (HBV)
Передается при контакте с инфицированными кровью, спермой и другими жидкостями организма. HBV может передаваться от инфицированной матери к ребенку во время родов. Передача инфекции может также происходить при переливании крови и продуктов крови, зараженных HBV, при инъекциях загрязненным инструментарием во время медицинских процедур и при употреблении инъекционных наркотиков. Вирус гепатита В (HBV) представляет опасность и для работников здравоохранения, получающих травмы от уколов иглами при уходе за пациентами, инфицированными вирусом гепатита В (HBV). Существует безопасная и эффективная вакцина для предотвращения HBV-инфекции.

Вирус гепатита В способен выживать вне организма человека не менее семи дней. В течение этого периода вирус сохраняет способность вызывать инфекцию при попадании в организм лиц, не защищенных вакциной. Инкубационный период инфекции (период от момента заражения до развития клинических проявлений болезни) гепатита В составляет в среднем 75 дней, но может колебаться от 30 до 180 дней. Вирус может проявляться в крови в течение 30-60 дней после инфицирования, болезнь может переходить в хроническую форму.
В большинстве случаев инфекция имеет бессимптомное течение. Однако, у некоторых пациентов возникают острые состояния с выраженными симптомами, которые сохраняются несколько недель и включают:
- желтое окрашивание кожи и склер глаз (желтуху);
- потемнение мочи;
- сильную слабость;
- тошноту, рвоту;
- боль в суставах;
- тяжесть в правом подреберье.
У небольшого числа больных острый гепатит может привести к развитию острой печеночной недостаточности, у 20-30% взрослых с хронической инфекцией развивается цирроз и/или рак печени.
На основании только клинической картины отличить вирусный гепатит В от других типов невозможно, поэтому крайне важно лабораторное подтверждение диагноза. Для диагностики и мониторинга пациентов с гепатитом В существует несколько методов лабораторного исследования крови. Методы лабораторной диагностики инфекции заключаются в выявлении поверхностного антигена гепатита В (HbsAg):
| 1. | Острая инфекция ВГВ характеризуется наличием HBsAg и иммуноглобулина класса M (IgM) к ядерному антигену. В течение начальной фазы инфекции у пациентов также оказывается положительная реакция на е-антиген вируса гепатита B, являющийся маркером высокого уровня репликации вируса и указывающий на высокую контагиозность (заразность) крови и биологических жидкостей инфицированного пациента. |
| 2. | Хроническая инфекция характеризуется наличием в крови HBsAg в течение не менее шести месяцев. Постоянство наличия HBsAg является главным маркером риска развития хронического заболевания печени и рака печени (гепатоцеллюлярной карциномы) в течение жизни. |
Специфического лечения при остром гепатите В не существует. Поэтому медицинская помощь заключается в поддержании физического комфорта и нутритивного баланса, включая дезинтоксикацию и восстановление потерь жидкости, вызванных рвотой и диареей.
В случаях хронической инфекции гепатита В может назначаться медикаментозное лечение, в том числе пероральными противовирусными средствами. Такое лечение замедляет прогрессирование цирроза печени, снижает заболеваемость раком печени, увеличивая продолжительность жизни. Терапия показана только части пациентов с хроническим гепатитом В (по оценкам, от 10% до 40% в зависимости от условий и критериев отбора). Вместе с тем, в большинстве случаев терапия не позволяет полностью избавиться вируса гепатита В, а только подавляет его репликацию (размножение), что сопровождается разрушением клеток печени. Поэтому большинство пациентов, которые начинают лечение от гепатита В, должны продолжать его в течение всей жизни.
Основным методом профилактики гепатита В является вакцинация. ВОЗ рекомендует прививать от гепатита В всех детей грудного возраста в кратчайшие сроки после рождения. Младенцам следует вводить первую дозу вакцины в первые дни после рождения, вторую и третью дозы — в 3 и 6 месяцев. Если прививки по плану были пропущены, необходимо вакцинироваться как можно быстрее.
Поскольку в календарь прививок вакцинацию от гепатита В внесли с 2001 года, то люди, которые родились раньше — не вакцинированы и могут сделать прививки, самостоятельно приобретая вакцину. Полный курс вакцинации влечет за собой повышение уровня защитных антител у более чем 95% привитых людей. Защита сохраняется в течение как минимум 20 лет.
Гепатит В: кто в группе риска
К группам риска, которым вакцинация против гепатита В рекомендуется в первую очередь, относятся:
- лица, находящиеся на диализе и реципиенты трансплантации органов;
- лица, находившиеся в местах лишения свободы;
- потребители инъекционных наркотиков;
- лица, имеющие половые контакты с инфицированными ВГВ-инфекцией;
- лица, имеющие несколько половых партнеров;
- медицинские работники и другие лица, которые могут иметь контакт с кровью и продуктами крови при исполнении служебных обязанностей;
- лица, не прошедшие полный курс прививок от гепатита В и планирующие путешествие в районы, эндемичные по гепатиту В (этой категории лиц рекомендуется перед поездкой пройти вакцинацию).
Вакцина против вируса гепатита В имеет чрезвычайно высокие показатели безопасности и эффективности. Начиная с 1982 года во всем мире было использовано более 1 млрд доз вакцины. Во многих странах, где доля детей с хронической инфекцией гепатита В составила 15%, вакцинация позволила снизить уровень хронической инфекции у привитых детей до менее 1%.
Эффективность вакцинации подтверждается положительным результатом исследования уровня антител к HBsAg.
Кроме того, защита от передачи инфекции также достигается посредством повышения безопасности половых отношений, в том числе сведением к минимуму числа половых партнеров и использования барьерной контрацепции (презервативов).
Вирус гепатита С (HCV)
Это вирус, заражение которым чаще всего происходит при контакте с небольшим количеством крови. Передача вируса может иметь место при употреблении инъекционных наркотиков, опасной медицинской практике, переливании непроверенной крови и ее продуктов, а также половых отношениях, которые приводят к контакту с кровью. Это может происходить при переливании крови и продуктов крови, зараженных вирусом гепатита С (HCV), при инъекциях и во время медицинских процедур загрязненным медицинским инструментом, при употреблении инъекционных наркотиков. Возможен также и половой путь передачи инфекции, но гораздо реже.

Гепатит С не передается через грудное молоко, пищевые продукты, воду или при бытовых контактах, например, объятиях, поцелуях или потреблении продуктов и напитков совместно с инфицированным лицом.
Вирус гепатита С может иметь как острое, так и хроническое течение заболевания. Новые случаи инфицирования вирусом гепатита С (ВГС) обычно протекают бессимптомно. У некоторых пациентов развивается острый гепатит, который не приводит к опасному для жизни заболеванию. Примерно в 15-30% случаев вирус исчезает спонтанно без всякого лечения в течение шести месяцев после заражения.
У остальных 70-85% инфицированных развивается хроническая инфекция ВГС. Среди пациентов с хронической инфекцией ВГС риск развития цирроза печени в течение следующих 20 лет составляет от 15% до 30%.
Инкубационный период гепатита С составляет от двух недель до шести месяцев. Примерно в 80% случаев после первичной инфекции никакие симптомы не проявляются. У пациентов с острыми симптомами могут наблюдаться:
- высокая температура;
- быстрая утомляемость;
- потеря аппетита;
- тошнота, рвота;
- темный цвет мочи, светлый цвет кала;
- желтый цвет кожных покровов и склер.
Учитывая то, что при инфицировании ВГС симптомы часто отсутствуют, лишь небольшому количеству пациентов диагноз устанавливается при недавнем заражении. Пациентам с хронической инфекцией ВГС диагноз также часто устанавливается поздно из-за того, что болезнь протекает бессимптомно в течение десятилетий вплоть до развития вторичных симптомов.
Диагностика инфицирования гепатитом С проводится в два этапа:
| 1. | Наличие инфекции определяется тестом на антитела к ВГС с помощью серологического скрининга. |
| 2. | При положительном результате теста на антитела к ВГС для подтверждения хронической инфекции проводится определение рибонуклеиновой кислоты (РНК) ВГС. |
В случае диагностирования хронической инфекции гепатита С проводится обследование пациента для определения степени поражения печени (фиброз и цирроз печени). Это делается с помощью биопсии печени или неинвазивных тестов (Фибротест).
Информация о степени поражения печени используется для принятия решений о методах лечения и ведения болезни.
Кому необходимо тестирование на гепатит С
Ранняя диагностика позволяет предотвратить проблемы со здоровьем, которые могут возникнуть в результате инфекции, и предупредить передачу вируса. ВОЗ рекомендует в первую очередь проводить тестирование людей, имеющих повышенный риск инфицирования:
- потребители инъекционных наркотиков;
- лица, находящиеся в тюрьмах и других закрытых учреждениях;
- лица, употребляющие наркотики другими способами (неинъекционным путем);
- лица, употребляющие наркотики интраназальным способом;
- реципиенты инфицированных продуктов крови или инвазивных процедур в медицинских учреждениях со слабой практикой инфекционного контроля;
- дети, рожденные матерями, инфицированными ВГС;
- лица, имеющие половых партнеров, инфицированных ВГС;
- лица с ВИЧ-инфекцией;
- лица, имеющие татуировки или пирсинг.
При заражении ВГС не всегда требуется лечение, поскольку у некоторых пациентов иммунная система сама справляется с инфекцией. Однако если гепатит С переходит в хроническую форму (сохраняется в печени более шести месяцев), показано лечение. Применение современных противовирусных препаратов позволяет вылечить инфекцию гепатита С в более чем 95% случаев.
В настоящее время эффективной вакцины от гепатита С не существует, поэтому профилактика инфекции зависит от мер по снижению риска заражения в медицинских учреждениях, а также группах повышенного риска. Профилактика заболевания заключается в соблюдении правил личной безопасности:
- безопасный секс с использованием контрацептивов;
- использование средств одноразового назначения (шприцы, иглы, капельные системы, гинекологические смотровые зеркала и т.д.);
- использование стерильных инструментов многоразового назначения (маникюрный, стоматологический, хирургический, лабораторный инструмент для пирсинга, татуажа и т.п.).
Вирус гепатита D (HDV)
Может инфицировать только тех, кто инфицирован вирусом гепатита В (HBV). Двойная инфекция HDV и HBV может приводить к развитию более серьезной болезни и ухудшает прогноз. Безопасные и эффективные вакцины против гепатита В обеспечивают защиту и от инфекции HDV.
Вирус гепатита Е (HEV)
Как и вирус гепатита А, передается чаще всего при употреблении зараженных пищевых продуктов или воды. HEV часто приводит к вспышкам гепатита в развивающихся странах. Разработаны безопасные и эффективные вакцины для предотвращения инфекции HEV, однако широкого доступа к ним нет.

Другие новости

08.06.2021

03.06.2021

03.06.2021
Источник
Стратегия диагностики и тактика ведения лекарственных гепатитов
Профессор Драпкина О.М.: — Следующее сообщение сделает профессор Полунина Татьяна Евгеньевна. «Стратегия диагностики и тактики ведения лекарственных гепатитов». Мы сегодня слышали онколога, ещё сейчас услышим гастроэнтеролога.
Профессор Полунина Т.Е.: — Лекарственный гепатит — это поражение печени, которое возникает вследствие токсического эффекта лекарственных препаратов на клетки печени с развитием в них воспаления и даже некроза.
Более 1000 лекарственных препаратов обладают потенциальной гепатотоксичностью. Желтухи возникают у 3-5% госпитализированных пациентов, и это обусловлено приёмом лекарственных препаратов. 10% случаев острой печёночной недостаточности вызвано приёмом лекарственных средств.
Лекарственные поражения в эпидемиологии заболеваний печени вызывают от 4% до 28% поражения, хотя статистика недостоверна. Хотелось бы обратить внимание, в эпидемиологии острой печёночной недостаточности такие лекарственные препараты, как парацетамол, галотан, противотуберкулёзные, наркотические препараты, а также настойки на травах вызывают достаточно высокий процент, 78% печёночной недостаточности.
Здесь представлен перечень лекарственных препаратов, вызвавших острую печёночную недостаточность, приведшую к трансплантации печени. Обратите внимание, противотуберкулёзные препараты, противоэпилептические, антибактериальные и противогрибковые препараты, статины, в частности аторвастатин, и другие статины являются гепатотоксичными препаратами. Также нестероидные противовоспалительные препараты, и единичные случаи возникают на галотане, на амитриптилине, метотрексате и препаратах, которые сегодня уже обсуждались.
Зарегистрированные случаи лекарственных поражений печени представлены такими странами, как Швеция, Испания, США, Корея, Япония с 97-го по 2007-й год. И вы видите, что в структуре исследований имелась как государственная регистрация побочных действий лекарственных препаратов, так и проспективные и ретроспективные исследования. Преимущество в типе поражения лекарственного имелось, вот — гепатоцеллюлярный тип над смешанным и холестатическим. Возрастная категория пациентов составляла чаще всего выше 50 лет. Преимущества в половой принадлежности — это были дамы, женщины, и они были госпитализированы с развёрнутой картиной лекарственных поражений печени. Имелась также и хронизация лекарственных поражений печени. Процент от смертности при применении препаратов из цитостатиков тоже достаточно высокий.
Лекарственные поражения печени, в своём клиническом проявлении, могут протекать от транзиторных повышений аминотрансфераз до, соответственно, циррозов и острых гепатитов, сопровождающихся острой печёночной недостаточностью, и могут имитировать различные повреждения печени. Вы видите: сосудистые реакции, гранулематоз, стеатоз печени, сладж-синдром, неопластические реакции.
Хотелось бы обратить ваше внимание, что лекарственные поражения печени зависят не только от возраста и пола, но и от сопутствующих заболеваний, а также от питания. Дефицит веса, ожирение, приём алкоголя, генетика, беременность, потенциально гепатотоксические лекарственные препараты, но очень важный момент — это полипрагмазия. Назначение более чем 5-ти препаратов пациенту, имеет высокий риск развития лекарственного поражения печени.
Хотелось бы обратить внимание на механизм повреждения гепатоцита. На данном слайде вы видите нормальный гепатоцит и его мембрану. Мембрана гепатоцита страдает при различных повреждениях, в частности гомеостаза кальция, и нарушения актиномицел. И вы видите, что структура мембраны гепатоцита повреждается, фибриллы актина повреждают так же в ряде случаев и желчевыводящие пути, желчные ходы. И вы видите, что в ряде случаев нарушается обмен билирубина, в частности это возникает при холестатических гепатитах, и нарушается транспортный насос таких белков, как MRP. Гепатоцеллюлярное поражение печени идёт чаще всего в эндоплазматической сети при встрече с цитохромом Р-450, и лекарственный препарат, который не подходит к различным цитохромам, а их насчитывается более 50, как ключ к замку. Мы имеем в ряде случаев, так называемый, иммунологический ответ и активируются цитокины, и, соответственно, возникает иммуноаллергическое повреждение, которое запускает каскад некрозов, в частности апоптоз, и повышается фактор некроза опухоли и фас-лиганд.
Отдельный вид гепатотоксичности связан с поражением митохондрий. И это очень частый вариант гепатотоксичности. В частности, накапливаются свободные жирные кислоты, триглицериды, нарушается метаболизм в митохондрии, и возникает смерть и повреждение ДНК в митохондриях.
Вы видите фазы метаболизма лекарственных препаратов, и обратите ваше внимание на то, что имеются 3 метаболических фазы воздействия на гепатоцит. И в первой фазе — это фаза гидроксилирования, которая проходит в эндоплазматическом ретикулуме, вы видите, что цитохром Р-450 проводит гидроксилирование, и появляются токсические метаболиты. Они находятся именно в печёночной ткани, и поэтому эти токсические метаболиты и являются чаще всего причиной развития лекарственных поражений печени.
Следующая фаза — это фаза биотрансформации лекарственных препаратов, которая проводится различными ферментами, и в частности глутатионами, и в частности глюкуронил-трансфераза. Вот эти конъюгаты, которые возникают при связывании и эффекте биотрансформации, должны быть экскретированы. Они экскретируются через мочу и через желчь, и важнейшим моментом является экскреция токсинов. Если экскреция токсинов не происходит, то метаболиты повреждают митохондрии, ядра мембран, и возникает проблема лекарственного поражения печени.
Прямые повреждения гепатоцита — это чаще всего галотан, в настоящее время не является актуальным. Митохондриальная токсичность, иммуннообусловленная гепатотоксичность, прямое повреждение холангиоцитов, воздействие на транспортные насосы, активация апоптоза — это наиболее современные механизмы повреждения печени, и зависят они от ряда факторов. Не только лекарственные формы, не только от дозы препарата, иногда бывает передозировка лекарственных препаратов, не рассчитанных на килограмм веса, но и от путей введения препарата. Внутривенная или таблетированная форма, или препарат введён в свечах — имеет значение.
Генетическая предрасположенность, учитывая, что цитохром Р-450 — это генетическая зависимость, важнейший момент — особенности пациента. Характер фармакокинетики препарата, выводится ли препарат через желчевыводящие пути, печень или через урогенитальный тракт. Возраст, пол и особенности сопутствующие патологии. Такие и прочие факторы, как беременность, идиосинкразия, приём алкоголя и экологические факторы, всегда крайне важны.
Взаимодействие лекарственных препаратов, а в частности индукторы препаратов, такие, как барбитураты, рифампицин, стероидные гормоны, имеют значение во взаимодействии лекарственных препаратов, и могут приводить к снижению эффекта и, соответственнцио, к усилению эффекта.
Дозозависимый эффект мы видим на приёме таких препаратов, как антидепрессанты, седативные, транквилизаторы, противоязвенные препараты, гормональные, цитостатики. Идиосинкразия, которая непредсказуема — это нестероидные противовоспалительные препараты, противодиабетические, диуретики, тиреостатики и противопаразитарные препараты.
Хотелось бы обратить ваше внимание, что лекарственные поражения протекают по различным типам. И в частности холестаз, он может быть канальцевый, канальцево-паренхиматозный, дуктулярный, сладж-синдром. Возникает в зависимости от дозы препарата. И может быть и без желтушной формы. Желтуха может быть различной степени тяжести, возможен даже приступ желчной колики при псевдохирургической симптоматики. И возникает на вышеперечисленных препаратах, которые здесь представлены.
Цитолиз. Цитолиз возникает в различных зонах некрозов, в частности зона 3 некроза, где находится эндоплазматическая сеть, возникает как стеатогепатит, и он обратимый, дозозависимый. Желтуха средней степени тяжести — имеется в виду повышение уровня билирубина более 2-х норм. Острый гепатит, который сопровождается мостовидными некрозами, различными нарушениями пигментного обмена. Возникает на статинах, противотуберкулёзных препаратах, нейролептиках, противогрибковых препаратах, антидепрессантах и мочегонных.
Аллергические реакции часто сопровождаются гранулематозом, и возникают на антиаритмиках, сульфаниламидах, нестероидных противовоспалительных препаратах.
Фиброз и портальная гипертензия — при цитолизе это реальные вещи. Они возникают на антитиреоидных препаратах, противоподагрических препаратах, и антихолинэстеразных препаратах.
Алгоритм диагностики лекарственных гепатитов — это сложнейший вариант диагностики, потому что он связан, несомненно, с огромным спектром заболеваний, который мы должны отдифференцировать. Несомненно, очень важно исключить острый вирусный гепатит, потому что стационарное пребывание пациента с острым вирусным гепатитом, и пациента с лекарственным гепатитом — это разные, как бы, точки пребывания. Несомненно, важно иметь чёткую позицию: оперативное лечение необходимо проводить больному или это лекарственная терапия, которая проводится в стационаре терапевтическом. Несомненно, уточняется алкогольный анамнез пациента, количество лекарственных препаратов, которые принимает пациент, перенесенные ранее заболевания, наследственные заболевания, тяжёлые заболевания сердца. И вопрос, который, несомненно, связан со сбором анамнеза.
Биохимический анализ крови, который включает не только расширенный печёночный спектр, о котором подробно говорил предыдущий лектор, но также и различные заболевания накопления. Поэтому маркёры вирусных гепатитов, а также таких вирусов, как Эпштейн-Бара, цитомегаловирус, вирус герпеса 1 и 2 типа, несомненно, необходимо проверять, и ферритин — обмен железа и т.д., мы обязательно должны делать.
Хотелось бы обратить внимание на классификацию, которая сегодня уже прозвучала, международного Совета и подразделения на гепатоцеллюлярный, холестатический, смешанный тип, острое поражение дополняется ещё фульминантными гепатитами и тяжёлыми гепатитами, которые связаны с нарушением протромбина и печёночной энцефалопатией. В диагностике лекарственных поражений печени, несомненно, важны и инструментальные методы диагностики. В частности, ультразвуковая диагностика, компьютерная томография, которая даёт возможность исключить желчнокаменную болезнь, опухоль, стриктуры. Соответственно, на фоне тяжёлых течений инфекционных заболеваний — описторхоза, сальмонеллеза — необходимо проводить дифференциальную диагностику, потому что в ряде случаев имеются сопутствующие реактивные гепатиты. И по уточнению исключения опухолевых процессов, алкогольного поражения, доброкачественной гипербилирубинемии, активных гепатитов, вирусных гепатитов, ставится лекарственный гепатит как заболевание-исключение.
На данном слайде вы видите различные морфологические изменения печёночной ткани. В частности, первый слайд под буквой «А» — это идёт нормальное поражение, нормальная структура печёночной ткани. На слайде «В» вы видите поражение троблетазоном, баллонная дистрофия гепатоцитов. На слайде «С» — холестатическое поражение печени. На слайде «D» — ваниш-синдром, после перенесенного холестатического гепатита на фоне лекарственного поражения. На слайде «Е» вы видите парацетамольный некроз. При передозировке парацетамола, с приёмом алкоголя, острый некроз центролобулярный, который вёл к достаточно высоким дозам приёма препарата. И на слайде «F», вы видите баллонную дистрофию и жировую инфильтрацию мелкодисперсную, которая связана с приёмом препарата дидодазина у пациента на фоне лечения ВИЧ-инфекции.
Патогенетическая терапия лекарственных поражений печени. Несомненно, необходимо исключить воздействие токсического препарата. Основной метод лечения, и в течение 1-2 недель парентерально вводить препараты «Эссенциале» от 5 до 10 мл, с последующим переходом на оральный приём «Эссенциале» до 2-3 капсул в день до нормализации лабораторных признаков. Если мы имеем аутоиммунные процессы, то включаются глюкокортикостероиды по схеме, которая здесь представлена, и урсодеоксихолиевая кислота 10-15 мг на килограмм веса на 1-2 и более месяцев.
Хотелось бы обратить ваше внимание, что при наличии стеатогепатита, несомненно, и стеатоза, в течение 10 дней вводится парентеральное введение «Эссенциале» в представленных дозах. Если мы имеем холестаз, то препарат из группы S-аденометионина внутривенное введение в терапевтических дозах, возможно сочетание с урсодеоксихолиевой кислотой, и также отдельно возможно введение урсодеоксихолиевой кислоты. При фиброзе печени продолжается приём «Эссенциале» по 2 капсулы 3 раза в день.
Хотела бы обратить ваше внимание, что обзор по применению эссенциальных фосфолипидов, из зарубежной литературы представлены последние данные, это данные, которые представлены Карлом-Иосифом Гундерманном, Анной Кейнкер и Эрвином Кунтцем. Это данные по обзорным, последним желаниям, которые у нас представляются по литературе.
Основные механизмы действия «Эссенциале»: это восстановление клеточных мембран, антиоксидантный эффект, антифибротическое действие, нормализация обмена липидов, нормализация дезинтоксикационной функции. Здесь представлен микрофильм по работе «Эссенциале» на печёночную структуру, именно на функциональное состояние печени. Известно, что протяжённость мембран гепатоцитов составляет 33 тысячи квадратных метров. И когда идёт воздействие, жировая инфильтрация, алкогольная, лекарственная инфильтрация, то возникает стеатоз печени, и возникает повреждение мембраны. Именно фосфолипиды дают возможность восстановления текучести мембраны, восстановление структуры мембраны гепатоцита. Восстанавливая мембрану гепатоцита, мы получаем нормализацию функций, таких, как белковая функция, липидная функция, и, соответственно, функции ферментов, которые находятся и привязаны к мембране гепатоцита. И таким образом, получается регенераторная возможность самой печени. Соответственно, стимулируются регенераторные пролиферации гепатоцитов, которые позволяют компенсировать функцию печени, и увеличить выживаемость пациентов.
Хотелось бы обратить внимание, что «Эссенциале» в гепатологии принимается длительно, и рекомендовано при жировой инфильтрации печени, алкогольном гепатите, токсическом поражении печени, хроническом гепатите и профилактике желчнокаменной болезни. «Эссенциале» применяется длительно. И в заключение я хотела бы сказать, что основные выводы и практические рекомендации, ятрогенные поражения печени наиболее часто возникают при использовании различных лекарственных препаратов, в частности антибиотиков, противогрибковых препаратов, цитостатиков. Клинические варианты течения лекарственных поражений печени могут напоминать картину «острого живота», протекать с явлениями астении и диспепсическими расстройствами. Алгоритм диагностики лекарственных поражений основан на последовательном исключении причин ятрогенных поражений печени.
Выявление ятрогенных поражений печени чаще всего осуществляется, к сожалению, на фоне развёрнутой клинической картины, и сопровождается желтухой и гепатомегалией. Профилактика лекарственных гепатитов основана на назначении гепатопротекторов, в частности «Эссенциале Н». Лечение лекарственных поражений печени основано на отмене гепатотоксических лекарственных препаратов, невозможности перерыва, если гепатопротекторы назначаются, в частности «Эссенциале Н».
В заключение я хотела бы сказать, что печень — прекрасный орган, который регенерирует, и у нас в настоящее время есть возможность лечить его хорошими препаратами. Спасибо большое!
Источник