Появляются сосудистые звездочки гепатит с
Содержание статьи
Большие и малые печеночные знаки. Гепатомегалия, сосудистые звездочки, ксантелазмы
«Большие» и «малые печеночные знаки». На что они указывают?
«Большие печеночные знаки» непосредственно связаны с печенью, «малые» могут указывать на множество других проблем в организме.
В ткани печени нет нервных окончаний, поэтому даже в «предсмертном» состоянии она не болит. При циррозе может ощущаться тяжесть в правом подреберье, но разве этот симптом наводит на мысли о неизлечимой болезни? Впрочем, некоторые знаки больная печень всё-таки подаёт. Их условно делят на большие и малые. «Большие печеночные знаки» непосредственно связаны с печенью, «малые» могут указывать на множество других проблем в организме. И всё-таки синхронное появление даже нескольких незначительных симптомов должно подтолкнуть вас записаться на приём к врачу.
«Большие печеночные знаки»
Гепатомегалия – наиболее частый, порой единственный «большой признак» нарушений в работе печени. Это синдром, характеризующийся увеличением размеров органа: когда по правой среднеключичной линии печень больше 12 см или её левая доля прощупывается в эпигастральной области.
Гепатомегалия сопровождает самые разные заболевания печени: поражение воротной и печеночных вен из-за тромбообразования, синдром Бадда-Киари, вирусные гепатиты, инфекционный мононуклеоз, амебный абсцесс, гнойный тромбофлебит воротной вены, неспецифический холангит. Увеличение печени обнаруживают при воздействии токсичных веществ (алкоголя, лекарств и проч.), при стеатогепатите, амилоидозе, онкопатологии, при заболеваниях эндокринной системы (сахарный диабет) и травмах печени.
К «большим печеночным знакам» также относится желтуха и кожный зуд. Первыми желтый оттенок приобретают склеры глаз, уздечка языка и мягкое небо. Дальше окрашиваются кожные покровы. Это происходит, когда уровень билирубина в крови превышает 45-50 мкмольл. Подробно о том, как и почему появляются желтуха и кожный зуд, мы писали здесь.
Существует также понятие псевдожелтухи. Она может возникнуть из-за употребления продуктов, богатых бета-каротином, или некоторых лекарств. В этом случае склеры остаются белыми, моча – светлой, а анализы не показывают повышения билирубина.
Желтуха наиболее часто наблюдается при остром гепатите (вирусном, токсическом) и на поздней стадии поражения печени – при циррозе. При хроническом гепатите желтуха наблюдается достаточно редко, только в случае выраженного обострения.
«Малые печеночные знаки»
Обычно на «малые печеночные знаки» человек долгое время не обращает внимания, потому что они не существенны. С состоянием печени их тоже редко кто связывает, кроме врачей-гастроэнтерологов и гепатологов:
- Телеангиоэктазии – сосудистые звёздочки. Среди причин их появления: хроническая варикозная недостаточность, розацеа, системные заболевания соединительной ткани, эндокринные нарушения, а также патологии печени. Звёздочки на ногах – это, как правило, признак варикозного расширения вен, а вот телеангиоэктазии на других частях тела – в области крыльев носа, подбородка, щек, на ягодицах – обычно появляются из-за других проблем, в том числе из-за печени;
- Ксантелазмы – плоские желтоватые холестериновые бляшки, которые видны под кожей. Могут появляться на любых частях тела, но виднее всего они на глазах. Возникают как при врожденных нарушениях липидного обмена, так и на фоне приобретенных заболеваний: сахарного диабета, гипотиреоза, панкреатита, гепатитов и цирроза печени.
- Пальмарная или плантарная эритема – ярко-розовые ладони и/или подошвы. Этот симптом ещё называют печеночными ладонями (на стопах пятна появляются значительно реже). Ладони краснеют симметрично, высыпания проявляются в виде мелких пятен. Если надавить на покрасневший участок, он исчезает, но через некоторое время появляется снова. Пальмарная эритема при болезнях печени может сопровождаться повышенной утомляемостью, слабостью, незначительным повышением температуры тела. Она также может быть симптомом других проблем организма: избытка витамина А, дефицита витамина B, контактного дерматита, туберкулеза, патологий щитовидной железы и проч.;
- Лейконихии – белые пятна и полосы на ногтях. Многие люди считают, что основная причина побеления ногтей — недостаток микроэлементов (например, цинка). Но на самом деле круг причин гораздо шире. Лейконихии могут появиться на фоне инфекций, проблем с обменом веществ, заболеваний почек и печени, анорексии и постоянного стресса;
- Гинекомастия – увеличение молочных желез у мужчин. Может развиваться не только при гормональных нарушениях, но и циррозе печени;
- Атрофия яичек. Эта патология чаще возникает из-за воспалительно-инфекционных процессов, травм, заместительной терапии тестостероном и приёма анаболических стероидов. Но тяжелые заболевания печени, почек и гемохроматоз также предрасполагают к атрофии яичек;
- Гипертрофия околоушных желез;
- Капиллярная сетка на лице.
Если у вас есть несколько признаков из этого списка, обратитесь к доктору и попросите проверить печень (анализ на ферменты печени и УЗИ). «На ровном месте» подобные симптомы в любом случае не возникают. Не лишним будет узнать, что происходит с организмом и как ему помочь.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
Боли, отеки и сосудистые звездочки на ногах при гепатите С: причины и лечение

Ноги при гепатите С могут болеть, отекать, покрываться пятнами. Это свидетельствует о патологических изменениях, связанных с инфекцией: поражении суставов, нарушении тонуса вен и др. Болевые ощущения сопровождаются характерными проявлениями вирусного заболевания. Человек жалуется на боли и дискомфорт в области правого подреберья, нарушения пищеварения, недомогание, тошноту. Для устранения симптомов и избавления от вируса назначается комплексная терапия.
Возможные неприятные симптомы

Гепатит С — хроническое инфекционное заболевание, характеризующееся поражением печени и других органов. Болезнь сопровождается симптомами, снижающими качество жизни человека.
Боли в ногах при гепатите С
Существует множество причин появления болевых ощущений в ногах. В случае гепатита С боль возникает из-за следующих изменений:
- Артрит коленного, тазобедренного или других суставов. В результате воспаления в суставной оболочке болят ноги. Неприятные ощущения усиливаются при физической нагрузке и в вечернее время.
- Отек мягких тканей, сдавливающий нервные окончания и сосуды. Ноги начинают болеть перед сном и после долгого положения стоя.
Артрит — основная причина болевых ощущений. Он возникает в результате аутоиммунной реакции. Вирус гепатита С чрезмерно активирует иммунную систему, и она начинает атаковать собственные клетки организма: соединительную ткань и суставные оболочки.
Боль и отечность ног не всегда являются следствием гепатита С. Неприятные симптомы могут быть связаны с болезнями сердца, венозных сосудов или почек.
Кожные проявления
Сосудистые звездочки на ногах — распространенный признак гепатита С. Изменения в микроциркуляции развиваются на фоне нарушения функций печени, а именно образования белков системы гемостаза. Эти белки обеспечивают свертывание крови и препятствуют кровоизлияниям.
Сосудистые звездочки (телеангиэктазии) преимущественно располагаются на передней и боковой части бедра, а также задней поверхности голени. Они имеют небольшие размеры, редко превышая 1-2 см в диаметре. При прогрессировании гепатита С их количество и размер увеличиваются.
Отечность
Отек на ногах связан с переходом жидкой части крови в ткани из-за снижения уровня белка в плазме. Его количество уменьшается в результате нарушения образования белковых молекул в печеночной ткани на фоне гепатита С. Отечность возникает в вечернее время и сохраняется на утро, в отличие от «сердечных» отеков. Люди с заболеванием отмечают слабость и дискомфорт в ногах.
Как лечить проблемы с ногами
Терапия при гепатите должна быть направлена на устранение не только неприятных симптомов, но и на возбудителя. Перед подбором лечения проводят дифференциальную диагностику отеков. У некоторых людей отечность и боль могут быть связаны с заболеваниями сердечно-сосудистой системы и почек, варикозной болезнью. Для их исключения проводится УЗИ вен нижних конечностей, ЭхоКГ и ЭКГ, а также исследования функции почек.
Устранение болезненности в ногах требует комплексного подхода. Обезболивающие препараты только временно уберут неприятный симптом.
При гепатите назначают противовирусную терапию. Наиболее эффективные лекарственные средства с прямым воздействием на возбудителя: Софосбувир, Ледипасвир, Даклатасвир и др. Они позволяют добиться полного выздоровления. При недоступности препаратов назначают пегилированные интерфероны (Пегасис, Альгерон).
Выявленный артрит является показанием к использованию нестероидных противовоспалительных средств: Кеторолак, Нимесулид, Ибупрофен. Они применяются курсами по 5-7 дней. При их неэффективности используются глюкокортикостероиды (Дексаметазон).
Болевые ощущения в ногах при гепатите С требуют обращения за медицинской помощью. Специалист выявляет причину боли и подбирает терапию. Лечение включает в себя этиотропные средства, уничтожающие вирус гепатита С, и симптоматические препараты.
Источник
Печень, кожный зуд, сосудистые звёздочки, желтуха
Рассказываем, почему при появлении зуда, лучше обследовать все органы гепатобилиарной системы.
Боль в правом боку – это, как правило, совсем не про печень. А вот навязчивый кожный зуд и сосудистые звёздочки могут быть связаны с состоянием этого загадочного органа. Далее мы рассказываем, почему печень посылает такие странные сигналы.
Печень, желчь и кожный зуд
Печень вырабатывает желчь, которая необходима для переваривания пищи. Она состоит из желчных кислот (в том числе токсичных), билирубина, холестерина, фосфолипидов и металлов. При нарушении функции печени ВСЕГДА СТРАДАЕТ желчевыделение. В кровь в большом количестве могут попасть желчные кислоты, которых в норме там быть не должно. Дальше они взаимодействуют с серотониновыми и опиодиными рецепторами – и появляется кожный зуд. Кстати, при таком сценарии также будут повышены билирубин и холестерин – это покажет анализ крови.
Билирубин тоже влияет на состояние кожи и слизистых оболочек – на цвет и наличие раздражения. Если появилось лёгкое или сильное пожелтение, обязательно нужно проверить печень. Желтуха возникает, когда билирубин повышается до уровня 40-50, кожный зуд – при значениях 70-80. Желчные кислоты, напротив, даже при минимальном повышении вызывают «чесотку» и/или горький привкус во рту. Их также можно проверить по анализу крови.
Желчевыделение может страдать из-за нарушений в работе одной только печени. Но в патологический процесс, как правило, бывают вовлечены и желчный пузырь, и желчные протоки, и даже поджелудочная железа. Эти органы работают в тесной взаимосвязи, и одно от другого не отделимо. Причём, как это часто бывает, большая проблема начинается с маленькой. Густая желчь может оседать в желчном пузыре в виде билиарного сладжа. А это грозит желчнокаменной болезнью, дискинезией, холециститом и панкреатитом.
Поэтому при появлении зуда и/или пожелтении кожных покровов, лучше обследовать все органы гепатобилиарной системы.
Какие пятна на коже связаны с печенью
Пятна на коже потенциально могут быть связаны с печенью, но важно разбираться, какие именно. К примеру, родинки и родимые пятна к состоянию печени не имеют никакого отношения. Наш постоянный эксперт врач-гастроэнтеролог-гепатолог Сергей Вялов уверяет: не важно, какого цвета родинки – коричневые или красноватые, это точно не печень.
А вот красные пятна, похожие на звёздочки или полоски, как раз могут «выдавать» проблемы печени. Это, скорее, сигнал тяжелого повреждения органа и даже его разрушения. При запущенных заболеваниях (стеатогепатит, цирроз) орган перестаёт справляться со своими задачами, и тогда страдает свёртывание крови (печень участвует в этом процессе). Так появляются мелкие сосудистые звёздочки на разных частях тела.
Если функция печени нарушена катастрофически сильно, тело покрывается синяками.
Конечно, сосудистые звёздочки «с тем же успехом» могут оказаться просто проблемой самих сосудов. В любом случае, разбираться должен врач. А ваше дело – обратиться за медицинской помощью, если обнаружили изменения в состоянии кожи.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
причины, симптомы и лечение в статье сосудистого хирурга Тагиров А. А.
Дата публикации 18 сентября 2019Обновлено 7 октября 2019
Определение болезни. Причины заболевания
Сосудистые звёздочки (телеангиоэктазии) — это патологически расширенные капилляры, которые становятся видны на поверхности кожи. Они напоминают красные или фиолетовые точки, линии и «паутинки». Часто появление сосудистых звёздочек сопровождается зудом и болью в месте их образования.
Сами по себе телеангиоэктазии абсолютно безопасны для здоровья. Как правило, пациентов беспокоит лишь внешний вид поражённой кожи. Тем не менее появление сосудистых звёздочек может быть спровоцировано более серьёзными заболеваниями.
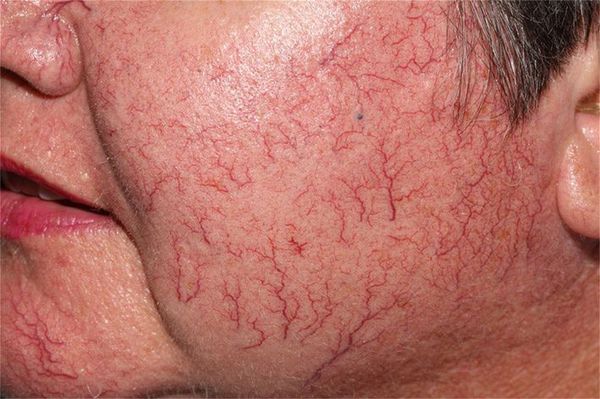
У мужчин телеангиоэктазии появляются только при хронической венозной недостаточности. У женщин причин их появления множество:
- варикозная болезнь;
- врожденные заболевания соединительной ткани;
- нарушение микроциркуляции крови;
- гормональные нарушения (в том числе при приеме оральных контрацептивов и глюкокортикоидных препаратов);
- аборты, беременности и роды, климакс;
- заболеваниях половой системы: киста яичника, миома матки и другие.
Сосудистые звёздочки могут возникнуть при дефиците витаминов и микроэлементов, в частности при дефиците витамина С, который ответственен за проницаемость и прочность стенок капилляров.
Телеангиоэктазии могут появляться после механического повреждения кожи, например во время косметической чистки лица. Нередко сосудистые пятна становятся видны после воздействия различного рода излучения на кожу, например, ультрафиолетового и рентгеновского излучения. Некоторые пациентки отмечают их появление после посещения солярия.
Наличие сосудистых звездочек на ногах не обязательно связано с варикозной болезнью: даже варикозная болезнь с выраженными симптомами венозной недостаточности иногда протекает без появления телеангиоэктазий, а появление «звёздочек» чаще происходит на фоне легкой степени венозной недостаточности [1][2].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы сосудистых звездочек
Главный симптомом, на который жалуются пациенты с наличием телеангиоэктазии — это эстетический дефект. Телеангиоэктазии появляются на лице, ногах, спине, имеют различный цвет и форму. Если сосудистые звёздочки наполняются венозной кровью, то они имеют синий цвет, если артериальной, то красный. Со временем они могут видоизменяться. Например, красная телеангиоэктазия может стать синей и наоборот — это связано с забросом в них крови из венул (мелких кровеносных сосудов) при начинающемся варикозе.
Наличие телеангиоэктазий может сопровождаться симптомами фонового заболевания, которое спровоцировало их появление. Чаще всего — это симптомы варикозной болезни:
- тяжесть и отеки в конце трудового дня;
- недомогание и ночные судороги в икроножных мышцах;
- наличие более крупных варикозно-расширенных вен;
- в некоторых случаях: трофические язвы и гиперпигментации в области голени.
В остальных случаях пациенты связывают наличие телеангиоэктазий с приёмом оральных контрацептивов, родами, климаксом, наличием других заболеваний.
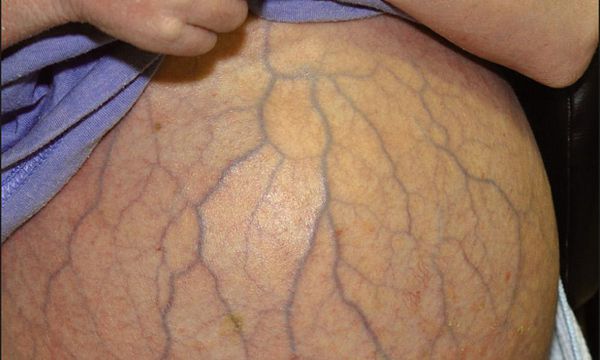
При некоторых заболеваниях сосудистые звёздочки появляются в типичных местах, и опытный специалист по их виду и расположению может заподозрить ту или иную болезнь. Например, синдром «головы медузы» выявляется у пациентов с жидкостью в брюшной полости, он проявляется наличием варикозно-расширенных вен на животе, что может свидетельствовать о синдроме портальной гипертензии.
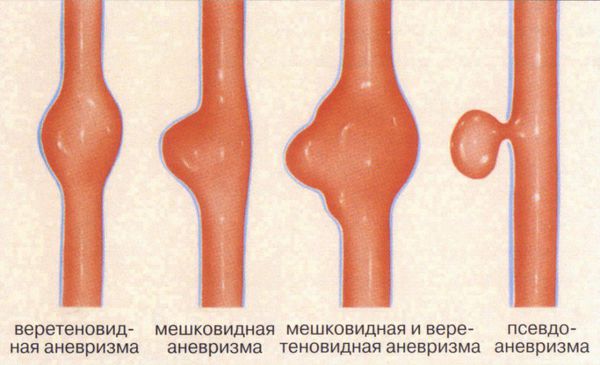
В некоторых случаях склонность к появлению сосудистых звёздочек является проявлением слабости соединительной ткани. Тогда пациент помимо остальных симптомов отмечает гипермобильность суставов, повышенную эластичность кожи, склонность к образованию синяков и аневризм (выступов на стенках сосудов) [5][6].
Патогенез сосудистых звездочек
В основе патогенеза телеангиоэктазий лежит множество механизмов. Чтобы разобраться в патогенезе сосудистых звёздочек, нужно разделить все причины возникновения телеангиоэктазии на две большие группы: врожденные факторы (наследственные) и приобретенные.
Если имеется врожденная склонность к образованию сосудистых звездочек, главным патологическим звеном является эндоглин (мембранный белок), который чрезмерно усиливает рост клеток сосудов и участвует в ангиогенезе (процессе образования новых сосудов). Также влияние оказывает повышенный уровень фактора роста — естественного соединения, способного стимулировать рост эндотелия (клеток) сосудов.
Если появление телеангиоэктазий имеет приобретенный характер, специалисты склоняются к тому, что это происходит под действием различных вазоактивных веществ — гормонов, гистамина, серотонина и других.
Самые распространенные механизмы формирования сосудистых звездочек — гормональные факторы и нарушения венозного оттока в нижних конечностях. Ведущим механизмом является влияние эстрагенов на сосудистую стенку. Около трети лиц женского пола, которые замечают появление телеангиоэктазий, связывают это с первой беременностью, при этом многие из появившихся сосудов естественным образом исчезают к 4-7 неделе после родов [4]. Некоторые специалисты говорят о возможности появления телеангиоэктазий при ярко выраженном стрессе, который продолжается длительное время [3].
Классификация и стадии развития сосудистых звездочек
Телеангиоэктазии могут располагаться как единично, так и группами. Они могут покрывать как маленькие участки кожи, так и иметь большую площадь поражения. В соответствие с классификацией W. Redisch, R. Pelzer сосудистые звёздочки бывают 4-х типов:
- простые (синусовые, линейные);
- древовидные;
- звездчатые (паукообразные);
- пятнообразные (пантиформные).
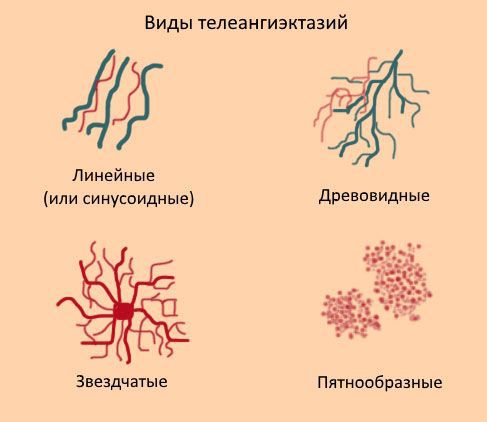
Красные линейные телеангиоэктазии нередко обнаруживаются на лице, особенно на носу и щеках.
Красные и синие линейные и древовидные чаще всего появляются на ногах. Важно, где именно на ноге образовалась сосудистая звездочка: если на голени — то скорее всего, её образование связано с варикозной болезнью нижних конечностей. Если на бедре — вероятно, что образование телеангиоэктазии связанно с гормональными нарушениями и вызвано выделением вазоактивных (влияющих на тонус и диаметр просвета кровеносных сосудов) веществ и гормонов.
Паукообразные типы сосудов обычно красные, поскольку состоят из центральной питающей артериолы, от которой в радиальном направлении расходится множество расширенных капилляров.
Пятнистые (пятнообразные) телеангиоэктазии нередко могут возникать при диффузных заболеваниях соединительной ткани и некоторых других заболеваниях.
Независимо от происхождения, клиническая картина и главный симптом у любого типа телеангиоэктазии — это эстетический дефект [7].
Осложнения сосудистых звездочек
Сами по себе сосудистые звёздочки редко имеют серьёзные осложнения. Но если они формируются на фоне венозной недостаточности или из-за гормональных нарушений, возможно появление синяков, возникающих без каких-либо травм, рядом или на месте телеангиоэктазии. Кроме того, происходит дальнейшее разрастание сосудистого рисунка и увеличение его диаметра, возможно кровотечение из телеангиоэктазии.
Чаще всего телеангиоэктазии осложняются после их лечения склерозантами — специальными препаратами, предназначенными для сужения вен. После склерозировании сосудистой звездочки одним из наиболее тяжелых и одновременно редким осложнением является некроз кожи или синдром Николау — малоизученный синдром, проявляется массивными поверхностными некрозами кожи.
Если говорить о телеангиоэктазиях, которые возникают как часть врожденных заболеваний, то осложнения обусловлены течением фонового заболевания [8].
Диагностика сосудистых звездочек
Диагностика сосудистых звёздочек не представляет трудностей: для постановки правильного диагноза специалисту-флебологу достаточно провести осмотр и сделать УЗИ вен.
При подозрении на сопутствующие заболевания, которые предположительно могли вызвать появление телеангиоэктазий, флеболог направляет пациента на консультацию к узкопрофильному специалисту — гинекологу, эндокринологу, ревматологу или кардиологу. Например, если на приёме пациентка утверждает, что сосудистые звездочки появились на теле после курса оральных контрацептивов, которые она принимает для лечения функциональной кисты яичника, её направляют к гинекологу для повторной оценки рисков приёма ОК и сдачи анализов на женские половые гормоны. Грамотный хирург-флеболог старается определить и устранить причину появления телеангиоэктазии, а затем уже приступить к лечению. В противном случае после успешного лечения «сосудистые звездочки» появятся снова.
Иначе обстоит дело с телеангиоэктазиями, которые появляются на фоне врожденных заболеваний. В этом случае этиология заболевания ясна, заболевание не поддается полному излечению, и хирургу-флебологу остается только бороться со следствием заболевания. К примеру, это касается пациентов, страдающих врожденной дисплазией соединительной ткани и дефицитом коллагена в сосудах [9][10][11].
Лечение сосудистых звездочек
Выбор метода лечения зависит от формы заболевания, опыта хирурга и предпочтений пациента.
Если пациента беспокоит внешний вид пораженной кожи, то применяются методы удаления телеангиоэктазии.
Склеротерапия — самый популярный и один из самых эффективных методов удаления сосудистых звёздочек. В телеангиоэктазию вводят специальный препарат — склерозант, который воздействует на сосудистую стенку изнутри. Это приводит к постепенному склеиванию сосуда. После некоторого количества времени на кожном покрове не остается следов болезни.
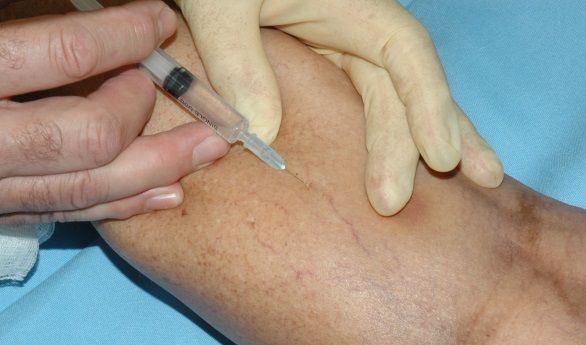
Склеротерапию можно применять как на очень тонких и мелких телеангиоэктазиях, так и на крупных венах и даже на стволе большой подкожной вены. Наиболее частая область применения склеротерапии — нижние конечности. Как правило в качестве склерозанта выступает лауромакрогол. При правильном использовании склерозант вызывает только местное действие и не оказывает токсического влияния на организм. Сразу после воздействия склерозанта в просвете вены формируется специфический сгусток (склеротромб), сосуд становится плотным, после чего начинается процесс рассасывания вены, который может занимать до полугода.
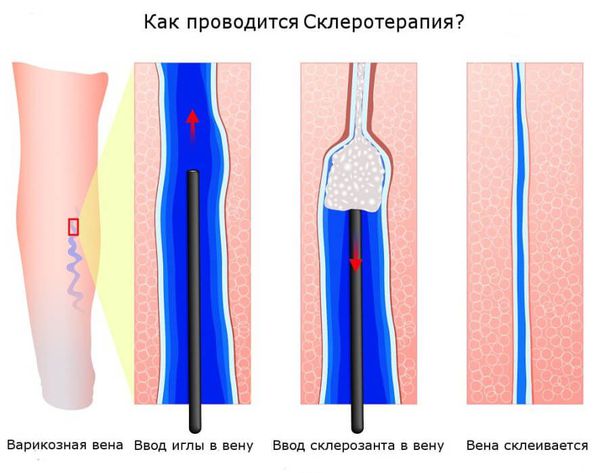
Иногда в качестве склерозанта выступает кислородно-озоновая смесь. В таком случае процедура будет называться озоносклеротерапия. Другим популярным вариантом склеротерапии является криосклеротерапия — этот метод подразумевает охлаждение кожи в месте введения склерозанта с помощью льда или холодного воздуха.
Набирает популярность лазерная криотерапия (CLaCS) — метод сочетает криолечение, склеротерапию и лазерную коагуляцию (сужение) вен. На пораженный сосуд воздействуют транскутанным (чрезкожным) лазером, вызывающим спазм вены воздействием. Далее в просвет вены вводится склерозирующий состав. Все манипуляции проводятся под воздействием криотерапии, которая снижает болевые ощущения у пациента. Результаты у этого метода примерно сопоставимы с эффективностью обычной склеротерапии, поэтому при более высокой стоимости лечения необходимость в нём отстаётся сомнительной.
Существуют методики лечения телеангиоэктазий при помощи транскутанной лазерной фотокоагуляции. Этот метод чаще всего применяется на коже лица и является более безопасным, чем склерозирование, но менее эффективным так как сосудистые звездочки часто возвращаются вновь.
Важно отметить и возможные осложнения склеротерапии. Одним из них является кашель после введения склерозанта в вену (как правило крупного размера). Часть препарата попадает в глубокие вены, с током крови проникает в лёгочный ствол и капилляры лёгких, вызывая микроэмболию (закупорку мелкими частицами), что рефлекторно провоцирует кашель и чувство жжения в дыхательных путях. Это осложнение не опасно для жизни и как правило купируется самостоятельно через несколько минут.
Часто после склеротерапии появляется гиперпигментация и синяки в месте инъекции, которые проходят самостоятельно в течение нескольких дней [11][12][13].
Прогноз. Профилактика
Прогноз при развитии телеангиоэктазий благоприятный. В некоторых случаях патология не требует лечения: сосудистые звёздочки исчезают со временем самостоятельно (например, после беременности).
Некоторые случаи требуют корректировки, особенно если пациента беспокоит внешний вид пораженной кожи. Так или иначе при появлении «сосудистых звездочек», вне зависимости от их локализации, необходимо обязательно обратиться к флебологу — телеангиоэктазия в некоторых случаях может быть не только косметическим дефектом, но и признаком более тяжелого заболевания.
Свои особенности имеет период лечения телеангиоэктазий. Любой метод лечения телеангиоэктазий имеет свои преимущества и недостатки. Соответственно, определить показания и выбрать метод лечения может только квалифицированный хирург-флеболог и только после полноценного обследования. При правильно выполненном лечении прогноз исчезновения телеангиоэктазий благоприятный.
Чтобы не допустить или снизить риск развития сосудистых звездочек, стоит выполнять рекомендации специалистов:
- предусмотреть защиту кожного покрова от чрезмерной инсоляции;
- провести анализ диеты и сделать выбор в пользу более здорового питания;
- отказать от вредных привычек.
Учитывая, что иногда появление телеангиоэктазий может носить наследственный характер, в некоторых случаях стоит провести медико-генетичекую консультацию при наличии соответствующих подозрений у врача. Также пациенту следует позаботиться о подборе физиологичной обуви и одежды, регулирование режима труда и отдыха, обеспечение умеренных физических нагрузок [14][15].
Источник