Туберкулезный менингит и вич лечение
Содержание статьи
Туберкулёзный менингит у ВИЧ-инфицированных
Туберкулёзный менингит
Информация о материале Категория: Статьи на ЛЖВ Опубликовано: 03.10.2017 08:31 Просмотров: 8609
 Туберкулёзный менингит — заболевание оболочек головного мозга и мозговой ткани хронического течения, вызванное палочкой Коха. Оно клинически характеризуется постепенным началом, появлением менингеальных симптомов, признаков энцефалита и характерных изменений в спинномозговой жидкости.
Туберкулёзный менингит — заболевание оболочек головного мозга и мозговой ткани хронического течения, вызванное палочкой Коха. Оно клинически характеризуется постепенным началом, появлением менингеальных симптомов, признаков энцефалита и характерных изменений в спинномозговой жидкости.
Возбудитель — бациллы Коха, которые являются строго анаэробными и не могут расти в обычный среде. Процесс является метастатическим, основная концентрация бацилл локализуется в больном органе, а также в костном мозге. Реже процесс переходит из мозга в твердую мозговую оболочку головного или спинного мозга, вызывая остеомиелит.
Туберкулёзный менингит: клиническая картина
Туберкулёзный менингит клинически проходит через три стадии. Предшествует заболеванию продромальная (подготовительная) стадия разной длины, как правило, около 2-3 недель. Признаки инфекции в этот период проявляются небольшим общим недомоганием, сменой настроения, апатией, раздражительностью.
Туберкулёзный менингит: I стадия
Легкая лихорадка с головной болью, рвотой и запором. Пациент имеет бледные кожные покровы, испуганный вид, часто затонувшие глазные яблоки, заостряются скулы. Шея ограничена в подвижности. Со стороны сердечного ритма отмечается брадикардия (медленный пульс). Физиологические рефлексы усиливаются. В конце этого этапа, который длится 7-10 дней, появляется температура, возникают объективные менингеальные признаки.
Туберкулёзный менингит: II стадия
Все симптомы проявляются еще больше, возникают базилярные симптомы: косоглазие, птоз (опущение) век, двоение в глазах (диплопия). Больной перестаёт контролировать мочеиспускание, появляются признаки расстройства сознания.
Туберкулёзный менингит: III стадия
В течение третьей недели в дополнение к существующим клинических симптомам доминируют признаки энцефалита. Они характеризуются:
- качественными и количественными нарушениями сознания — раздражительность, беспокойство, вялость, апатия, сонливость, ступор, кома;
- фокусной симптоматикой — гемипарез и гемиплегия;
- мышечными судорогами, сенсорными расстройствами.
Базилярные признаки становятся еще более выраженными. Взрослый больной умирает в коме между 3-5 недели болезни, дети — в возрасте от 20 до 25 дней болезни.
Диагноз ставится на основании истории скрытого или активного туберкулеза в организме, клинической симптоматики и анализа спинномозговой жидкости. Как правило, лечение длится от девяти до двенадцати месяцев.
Туберкулёзный менингит у ВИЧ-инфицированных
Туберкулёзный менингит у ВИЧ-инфицированных лиц — это одно из самых тяжелых проявлений туберкулеза (ТБ). Особенно возрастает риск развития внелегочного туберкулеза, в том числе и туберкулезного менингита, на последних стадиях ВИЧ-инфекции/СПИДа. Длительная лихорадка, систематические головные боли, проблемы со зрением, оттеки глазного дна и другие симптомы неясного генеза, а также резкое снижение CD4 (наибольший риск при показателе ниже 200 клеток) — все это должно стать причиной для немедленного обращения к врачу, если до этих пор ВИЧ-инфицированный больной не придавал значения систематическим обследованиям.
Предлагаем узнать Шаги к полноценной жизни с ВИЧ
Только раннее выявление и своевременное назначение антиретровирусной терапии (АРТ) наряду с адекватной антимикобактериальной терапией может дать вполне благоприятный прогноз выздоровления при туберкулёзном менингите у ВИЧ-инфицированных.
Данная статья является лишь информационным материалом. Любые симптомы должны поддаваться тщательному обследованию в специализированных заведениях.
Рекомендуем к прочтению: Приближаем услуги для ЛЖВ/ТБ — помогаем бывшим осужденным
Источник
Туберкулезный менингит
Туберкулезный менингит — воспаление мозговых оболочек, вызванное проникшими в них микобактериями туберкулеза. Проявляется резко наступающим после продромальных явлений ухудшением самочувствия больного с гипертермией, головной болью, рвотой, нарушениями со стороны черепно-мозговых нервов, расстройством сознания, менингеальным симптомокомплексом. Туберкулезный менингит диагностируется преимущественно при сопоставлении клинических данных с результатами исследования ликвора. Проводится длительное и комплексное лечение, состоящее из противотуберкулезной, дегидратационной, дезинтоксикационной, витаминной и симптоматической терапии.
Общие сведения
Туберкулезный менингит как отдельная нозология существует с 1893 г., когда впервые микобактерии туберкулеза были выявлены в цереброспинальной жидкости пациентов с менингитом. В конце ХХ века туберкулезный менингит считался заболеванием преимущественно детского и подросткового возраста. Однако последнее время разница между заболеваемостью детей и взрослых значительно уменьшилась.
В 90% случаев туберкулезный менингит имеет вторичный характер, т. е. развивается на фоне активного тубпроцесса в других органах или признаков перенесенного раньше туберкулеза. В 80% первичный туберкулезный очаг локализуется в легких. Если первичный очаг не удается выявить, то такой туберкулезный менингит обозначается как изолированный.
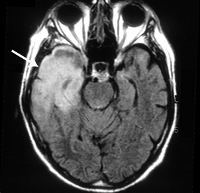
Туберкулезный менингит
Причины
Патогенез
Основной способ инфицирования мозговых оболочек — гематогенный, при котором микобактерии разносятся с током крови. При этом их проникновение в церебральные оболочки связано с повышением проницаемости гематоэнцефалического барьера. Первоначально поражаются сосудистые сплетения мягкой оболочки, затем микобактерии проникают в цереброспинальную жидкость и инициируют воспаление в паутинной и мягкой оболочках — лептоменингит. В большинстве случаев поражаются оболочки основания головного мозга, возникает так называемый базилярный менингит. Специфическое воспаление может распространяться дальше на оболочки полушарий, а с них — на вещество головного мозга с развитием туберкулезного менингоэнцефалита.
Морфологически наблюдается серозно-фибринозное воспаление оболочек с наличием бугорков. Изменения в сосудах оболочек (некроз, тромбоз) могут стать причиной расстройства кровообращения отдельной области мозгового вещества. У пациентов, проходивших лечение, воспаление оболочек носит локальный характер, отмечается формирование сращений и рубцов. У детей часто возникает гидроцефалия.
Симптомы туберкулезного менингита
Периоды течения
Продромальный период занимает в среднем 1-2 недели. Его наличие отличает туберкулезный менингит от других менингитов. Характеризуется появлением цефалгии (головной боли) по вечерам, субъективного ухудшения самочувствия, раздражительности или апатии. Затем цефалгия усиливается, возникает тошнота, может наблюдаться рвота. Зачастую отмечается субфебрилитет. При обращении к врачу в этом периоде заподозрить туберкулезный менингит не удается в виду неспецифичности указанной симптоматики.
Период раздражения манифестирует резким нарастанием симптомов с подъемом температуры тела до 39 °С. Головная боль носит интенсивный характер, сопровождается повышенной чувствительностью к свету (светобоязнь), звукам (гиперакузия), прикосновениям (кожная гиперестезия). Усугубляется вялость и сонливость. Отмечается появление и исчезновение красных пятен в различных участках кожного покрова, что связано с расстройством вегетативной сосудистой иннервации. Возникают менингеальные симптомы: ригидность (напряженность) мышц затылка, симптомы Брудзинского и Кернига. Изначально они носят нечеткий характер, затем постепенно усиливаются. К концу второго периода (спустя 8-14 дней) пациент заторможен, сознание спутано, характерна типичная менингеальная поза «легавой собаки».
Период парезов и параличей (терминальный) сопровождается полной утратой сознания, появлением центральных параличей и сенсорных расстройств. Нарушается дыхательный и сердечный ритм, возможны судороги, гипертермия до 41 °С или пониженная температура тела. При отсутствии лечения в этом периоде туберкулезный менингит в течение недели приводит к смертельному исходу, причиной которого является паралич сосудистого и дыхательного центров мозгового ствола.
Клинические формы
Базилярный туберкулезный менингит в 70% случаев имеет постепенное развитие с наличием продромального периода, длительность которого варьирует в пределах 1-4 недель. В периоде раздражения нарастает цефалгия, возникает анорексия, типична рвота «фонтаном», усиливается сонливость и вялость. Прогрессирующий менингеальный синдром сопровождается присоединением нарушений со стороны черепно-мозговых нервов (ЧМН): косоглазия, анизокории, ухудшения зрения, опущения верхнего века, тугоухости. В 40% случаев при офтальмоскопии определяется застой диска зрительного нерва. Возможно поражение лицевого нерва (асимметрия лица). Прогрессирование менингита приводит к возникновению бульбарных симптомов (дизартрии и дисфонии, поперхивания), свидетельствующих о поражении IX, Х и XII пар ЧМН. При отсутствии адекватной терапии базилярный менингит переходит в терминальный период.
Туберкулезный менингоэнцефалит обычно соответствует третьему периоду течения менингита. Типично преобладание симптомов энцефалита: парезов или параличей спастического типа, выпадений чувствительности, двух- или односторонних гиперкинезов. Сознание утрачено. Отмечается тахикардия, аритмия, расстройства дыхания вплоть до дыхания Чейна-Стокса, образуются пролежни. Дальнейшее прогрессирование менингоэнцефалита оканчивается летальным исходом.
Спинальный туберкулезный менингит наблюдается редко. Как правило, манифестирует с признаков поражения церебральных оболочек. Затем во 2-3 периодах присоединяются боли опоясывающего типа, обусловленные распространением туберкулеза на спинальные корешки. При блокаде ликворных путей корешковые боли носят такой интенсивный характер, что не снимаются даже при помощи наркотических анальгетиков. Дальнейшее прогрессирование сопровождается тазовыми расстройствами: вначале задержкой, а затем недержанием мочи и кала. Наблюдаются периферические вялые параличи, моно- и парапарезы.
Диагностика
Туберкулезный менингит диагностируется фтизиатром совместно со специалистами в области неврологии. Первостепенное значение в диагностике имеет исследование цереброспинальной жидкости, взятой путем люмбальной пункции. Изменения могут быть выявлены уже в продроме. Бесцветная прозрачная цереброспинальная жидкость вытекает с повышенным давлением 300-500 мм вод. ст., иногда струей. Отмечается цитоз — повышение клеточных элементов до 600 в 1 мм3 (при норме — 3-5 в 1 мм3). В начале заболевания он носит нейтрофильно-лимфоцитарный характер, затем становится лимфоцитарным. Снижается концентрация хлоридов и глюкозы. Особое внимание уделяют показателю уровня глюкозы: чем он ниже, тем более серьезен прогноз.
Типичным признаком является выпадение паутинообразной фибринозной пленки, образующейся при стоянии цереброспинальной жидкости в пробирке в течение 12-24 ч. Положительны реакции Панди и Нонне-Aпельта. Наличие белково-клеточной диссоциации (относительно небольшой цитоз при высокой концентрации белка) характерно для блока в циркуляции цереброспинальной жидкости. Обнаружение микобактерий туберкулеза в цереброспинальной жидкости в настоящее время происходит лишь в 5-10% случаев, хотя ранее оно составляло от 40% до 60%. Увеличить выявляемость микобактерий позволяет центрифугирование ликвора.
Туберкулезный менингоэнцефалит отличается от базилярного менингита более выраженным подъемом уровня белка (4-5 г/л в сравнении с 1,5-2 г/л при базилярной форме), не очень большим цитозом (до 100 клеток в 1 мм3), большим снижением концентрации глюкозы. Спинальный туберкулезный менингит обычно сопровождается желтой окраской цереброспинальной жидкости (ксантохромией), незначительным повышением ее давления, цитозом до 80 клеток в 1 мм3, выраженным уменьшением концентрации глюкозы.
В ходе диагностического поиска туберкулезный менингит дифференцируют от серозного и гнойного менингита, клещевого энцефалита, менингизма, сопутствующего некоторым острым инфекциям (гриппу, дизентерии, пневмонии и т. п.). С целью дифференциальной диагностики с другими церебральными поражениями может проводиться КТ или МРТ головного мозга.
Лечение туберкулезного менингита
Специфическое противотуберкулезное лечение начинают при малейшем подозрении на туберкулезную этиологию менингита, поскольку прогноз напрямую зависит от своевременности терапии. Наиболее оптимальной считается схема лечения, включающая изониазид, рифампицин, пиразинамид и этамбутол. Вначале препараты вводятся парентерально, затем внутрь. При улучшении состояния спустя 2-3 мес. отменяют этамбутол и пиразинамид, снижают дозу изониазида. Прием последнего в сочетании с рифампицином продолжают не менее 9 мес.
Параллельно проводят лечение, назначенное неврологом. Оно состоит из дегидратационной (гидрохлоротиазид, фуросемид, ацетазоламид, маннитол) и дезинтоксикационной (инфузии декстрана, солевых р-ров) терапии, глютаминовой кислоты, витаминов (С, В1 и B6). В тяжелых случаях показана глюкокортикоидная терапия; спинальный туберкулезный менингит является показанием для введения препаратов непосредственно в субарахноидальное пространство. При наличии парезов в схему лечения включают неосмтигмин, АТФ; при развитии атрофии зрительного нерва — никотиновую кислоту, папаверин, гепарин, пирогенал.
В течение 1-2 мес. пациент должен придерживаться постельного режима. Затем постепенно расширяют режим и в конце 3-его месяца пациенту разрешают ходить. Результативность лечения оценивают по изменениям в цереброспинальной жидкости. В день проведения контрольной люмбальной пункции необходим постельный режим. ЛФК и массаж рекомендуют не ранее 4-5 мес. заболевания. В течение 2-3 лет после окончания терапии пациентам, перенесшим туберкулезный менингит, следует 2 раза в год проходить 2-месячные противорецидивные курсы лечения.
Прогноз и профилактика
Без специфической терапии туберкулезный менингит оканчивается летальным исходом на 20-25 день. При своевременно начатой и длительной терапии благоприятный исход отмечается у 90-95% пациентов. Неблагоприятен прогноз при запоздалой установке диагноза и поздно начатой терапии. Возможны осложнения в виде возникновения рецидивов, формирования эпилепсии и развития нейроэндокринных расстройств.
К профилактическим мерам относятся все известные способы предупреждения туберкулеза: профилактические прививки вакциной БЦЖ, туберкулинодиагностика, ежегодное прохождение флюорографии, специфические анализы крови (квантифероновый и T-spot тесты), раннее выявление заболевших, обследование контактной группы лиц и т. п.
Источник
Плохой прогноз ВИЧ-ассоциированного туберкулезного менингита вне зависимости от сроков антиретровирусной терапии
Poor Prognosis of HIV-Associated Tuberculous Meningitis Regardless of the Timing of Antiretroviral Therapy
Источник: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3097370/
(См. Статью Török et al, на страницах 1374-1383.)
Туберкулез, связанный с вирусом иммунодефицита человека (ВИЧ), характеризуется высоким уровнем смертности и составляет примерно 25% смертей от ВИЧ / СПИДа в мире каждый год [1]. Для управления случаями требуется сочетание соответствующего противотуберкулезного лечения, антиретровирусной терапии (АРТ) и профилактики триметоприма-сульфаметоксазола против других оппортунистических инфекций [2]. АРТ снижает смертность на 64% -95% у пациентов с чувствительным к лекарственным средствам туберкулезом [3], а триметоприм-сульфаметоксазол снижает риск смертности [4]. Также рекомендуется использовать дополнительное лечение кортикостероидами для пациентов с ВИЧ-ассоциированным туберкулезом с участием центральной нервной системы (ЦНС) или перикарда [5].
Несмотря на очевидные преимущества АРТ, оптимальное время начала АРТ во время лечения ТБ остается неясным, поскольку это связано со сложной серией конкурирующих рисков, которые могут различаться между различными параметрами и группами пациентов [6, 7]. Однако совокупные данные обсервационных исследований и более ранних рандомизированных контролируемых исследований показывают, что задержки начала АРТ связаны с увеличением смертности среди пациентов с ТБ в широком спектре исходных показателей CD4 + клеток [6, 8-11]. С учетом этой растущей базы фактических данных Всемирная организация здравоохранения (ВОЗ) в 2002-2001 годах несколько раз пересматривала руководящие принципы АРТ для ограниченных ресурсов, рекомендуя постепенно инициировать АРТ во время лечения ТБ [12]. Самый последний пересмотр этих руководящих принципов, опубликованный в 2010 году, рекомендовал, чтобы АРТ предоставляли всем пациентам с ТБ, независимо от количества лимфоцитов CD4 +, следует начинать как можно скорее после лечения ТБ и не следует начинать позже, чем после 8 недель лечения ТБ [12]. Однако эти рекомендации могут быть дополнительно уточнены, поскольку данные возникают из дополнительных испытаний, проводимых в разных условиях и групп пациентов [6].
В этом выпуске «Клинические инфекционные заболевания» Török и др. [13] представляют важные результаты хорошо проведенного рандомизированного контролируемого исследования во Вьетнаме, в котором они исследовали оптимальное время АРТ у пациентов с туберкулезным менингитом. Они изучили когорту из 253 пациентов, получивших местный стандарт лечения, и сравнили результаты пациентов, рандомизированных для начала АРТ, либо в течение первой недели лечения ТБ, либо через 2 месяца лечения ТБ. Первичной конечной точкой была смертность в течение 9-месячного периода наблюдения. Двойной слепой плацебо-контролируемый дизайн был надежным и адекватным, и рандомизация была хорошей. Определения случаев были подходящими, и при тщательном микробиологическом исследовании большинство случаев было подтверждено культурой. Однако общий вывод заключался в том, что статистически значимой разницы в выживаемости между двумя исследованиями не было. Более того, этот негативный результат наблюдался у пациентов по всем показателям тяжести туберкулезного менингита.
Итак, почему смертность не зависела от времени АРТ? Даже принимая во внимание повышенный иммунодефицит этих пациентов (средний показатель количества CD4 + клеток, 41 клетка / мкл), тем не менее было поразительно, что 58% (146 из 253) пациентов умерли во время наблюдения. Хорошо известно, что пациенты с ограниченными ресурсами с показателями заболеваемости 4-го типа (СПИД) и / или CD4 + со степенью риска 4-4 клеток / мкл ВОЗ имеют очень высокий риск смертности как до АРТ [14], так и во время раннего АРТ [15], но риск смертности быстро уменьшается в прямой зависимости от восстановления количества клеток CD4 + [16]. Однако в этом исследовании общий риск смертности (и риск, стратифицированный по типу туберкулезного менингита) был аналогичным тому, что сообщалось в исследованиях, связанных с ВИЧ-ассоциированным туберкулезным менингитом, которые проводились в той же обстановке до доступности АРТ [17, 18]. Это задает вопрос о том, в какой степени эта группа пациентов извлекала выгоду из АРТ и, по сути, выиграли ли они вообще.
Хотя причины смерти не были определены, основным фактором риска смерти был уровень тяжести менингита туберкулеза, который свидетельствует о том, что смертность может быть в значительной степени обусловлена менингитом туберкулеза, а не другими связанными с ВИЧ сопутствующими заболеваниями. Также было отмечено, что 85 (58,2%) из 146 смертей произошли в течение первого месяца наблюдения, что также указывает на то, что многие из пациентов имели такое прогрессирующее заболевание при поступлении в исследование, что их просто не могли спасти. Использование дексаметазона является важной дополнительной терапией у ВИЧ-неинфицированных пациентов с менингитом туберкулеза в этой ситуации, и в рандомизированном контролируемом исследовании было показано, что повышение выживаемости на ~ 30% [18]. Однако у пациентов с ВИЧ-ассоциированным туберкулезным менингитом в этом же исследовании не было убедительной выгоды, которая была проведена в период до АРТ [18]. У пациентов, получающих АРТ, не проводилось никаких исследований с участием кортикостероидов, поскольку использование кортикостероидов в настоящее время считается стандартом лечения [5].
Высокая доля пациентов с тяжелой степенью тяжести менингита туберкулеза была ключевым фактором общей смертности и, возможно, была связана с длительной продолжительностью симптомов (средняя продолжительность симптомов, 21 день, межквартильный диапазон, 10-30 дней) до начала исследования , Поскольку больница тропических болезней в Хо Ши Мине является третичной реферрационной больницей, которая обслуживает население в 38 миллионов человек на юге Вьетнама [17], задержки в обращении из периферийных больниц могут быть продлены, а задержки могут быть дополнительно усугублены трудностями, присущими в диагностике туберкулезного менингита. Длительный интервал между началом симптомов и началом лечения ТБ, вероятно, способствовал плохим результатам и должен быть уменьшен.
У четырех пациентов был туберкулезный менингит с множественной лекарственной устойчивостью, который сильно прогнозирует смерть [19]; для этих пациентов не проводилась терапия второй линии. Не сообщалось о профилях резистентности к лекарственным средствам других изолятов Mycobacterium tuberculosis, но> 40% изолятов от аналогичных пациентов, ранее получавших лечение в этой области, имели моносопротивление изониазидом [17]. Хотя в предыдущем исследовании в этой области было обнаружено, что моносопротивление изониазида ассоциировалось с более медленным микобактериальным разминированием от цереброспинальной жидкости (CSF) во время лечения, это не было связано с неблагоприятными клиническими результатами [19]. Однако в исследовании, проведенном в Соединенных Штатах когорты из 1614 пациентов с положительными результатами культивирования CSF, начальная резистентность к изониазиду была связана с скорректированными коэффициентами смерти 2,1 (95% доверительный интервал 1,30-3,29) [20]. Это наводит на мысль о том, что вопрос о мононосимости изониазида и результатах лечения туберкулезного менингита заслуживает дальнейшего изучения.
За исключением тех, кто страдает туберкулезом с множественной лекарственной устойчивостью, смертность от АРТ, получаемая пациентами с ВИЧ-ассоциированным туберкулезом, скорее всего, будет связана с уменьшением риска новых оппортунистических инфекций, а не с усилением клиренса микобактериального заболевания. Однако частота новых инфекций, определяющих СПИД, была, тем не менее, очень высокой, что затрагивало 25% всех пациентов в этом исследовании. Использование высокого доза дополнительного дексаметазона, возможно, способствовало этому риску. Также было отмечено, что профилактика триметопримом сульфаметоксазолом началась только через 4 недели после даты включения исследования, что было периодом с самым высоким риском смертности. Некоторые из новых событий, определяющих СПИД (44 диагноза пневмонии Pneumocystis jirovecii и 3 диагноза токсоплазмоза), возможно, были предотвращены ранним началом профилактики триметоприма-сульфаметоксазола.
Ключевой проблемой быстрого начала АРТ является более высокий риск заболевания, связанного с туберкулезом (IRD), связанного с туберкулезом [21], что особенно тяжело, когда связано с оппортунистическими инфекциями ЦНС [22]. Хотя события IRD с участием ЦНС не сообщаются конкретно, все неврологические события были тщательно задокументированы и происходили с одинаковой частотой (у 40% пациентов) в каждой группе исследования. Кроме того, время развития неврологического события или смерти не отличалось между оружием. Таким образом, не было доказательств того, что начало раннего АРТ ассоциировалось с более высокой частотой случаев ИБС ЦНС. Использование высокодозного дексаметазона, вероятно, улучшило частоту и тяжесть этого осложнения.
Исследовательская популяция в основном состояла из молодых мужчин, употребляющих наркотики внутривенно, которые являются популяцией, которая обычно ассоциируется со значительной сопутствующей патологией. Это может ограничить степень, в которой результаты этого исследования могут быть обобщены на другие клинические группы. Инфекция гепатита С и инфекция гепатита В были обнаружены у 51% и 14% тех пациентов, которые были протестированы соответственно. Эти коинфекции, возможно, способствовали высокой частоте гепатита 3-го и 4-го классов, наблюдавшихся у более чем одной пятой пациентов во время наблюдения.
Основной вывод, который, по-видимому, показывает это важное исследование, заключается в том, что ВИЧ-ассоциированный туберкулезный менингит у этой популяции пациентов имеет такой плохой прогноз, что время АРТ не имеет заметной разницы в отношении вероятности выживания. Глубокий иммунодефицит, поздняя презентация, современная болезнь ЦНС и высокие показатели коморбидности все сдерживают к мрачному прогнозу. Прогноз в этой ситуации может быть улучшен за счет более раннего представления медицинских услуг, минимизации реферальных задержек и ускорения диагностики с использованием новых экспресс-молекулярных анализов, например [23]. Тщательный скрининг и профилактика коинфекций [24] также важны, поскольку множественная патология, по-видимому, является правилом, а не исключением в этих пациентах. Однако в большей степени эти данные подчеркивают необходимость эффективной профилактики туберкулеза с использованием профилактической терапии изониазидом и АРТ в качестве дополнительных стратегий [25]. Кроме того, совершенно очевидно, что потребность в новых эффективных препаратах для лечения туберкулезного менингита весьма очевидна.
Тот факт, что результаты Torok и др. [13] отличаются от результатов других стратегических испытаний, исследующих оптимальное время АРТ при оппортунистических инфекциях, не должны удивлять. Например, в двух других исследованиях, проведенных в Соединенных Штатах [26] и Зимбабве [27], зарегистрировались пациенты с острыми неспецифическими оппортунистическими инфекциями и криптококковым менингитом соответственно, а общий риск смертности сильно различался (8,5% против 64,8%). У этих когорт также были разные показатели коморбидности и стандартов клинической помощи, и конкурирующие риски, благоприятствующие раннему или отсроченному АРТ, вероятно, существенно различались между когортами. У пациентов с криптококковым менингитом, получавшим пероральную терапию флуконазолом (фунгистатическим препаратом) в Зимбабве, немедленное начало АРТ по сравнению с инициацией через 10 недель было связано с гораздо более высоким риском смертности (88% против 54%) [27]. Это говорит о том, что при отсутствии адекватной фунгицидной терапии раннее АРТ вредно для этой группы пациентов. Напротив, у североамериканских пациентов с острыми оппортунистическими инфекциями без туберкулеза, включая пациентов с криптококковым менингитом, которые получают амфотерицин, раннее АРТ было связано с уменьшением вдвое риска прогрессирования СПИДа и смерти [26].
Тщательное сравнение различий в результатах исследований стратегии АРТ с участием пациентов с ТБ может дать дополнительные важные сведения. Камбоджийское раннее и позднее введение антиретровирусных препаратов (CAMELIA) изучало когорту пациентов с очень развитым иммунодефицитом (средний показатель количества CD4 + клеток, 25 клеток / мкл) и легочный и / или внелегочный туберкулез, но включал только 1 пациента с диагнозом туберкулезного менингита [10]. Это сравнило аналогичную стратегию АРТ (АРТ в течение 2 недель лечения против АРТ в течение 2 месяцев) до той, что использовалась Тороком и др. [13]. Общая смертность в исследовании CAMELIA была намного ниже, чем у Torok et al [13] (22,5% против 57,7%), а смертность на ранней стадии начала АРТ была на 34% ниже, чем в отсроченной группе. Что было интригующим, так это то, что эта важная смертность была начислена с увеличением продолжительности наблюдения, наиболее заметной в течение второго года после рандомизации [10]. Механизм, лежащий в основе этого отсроченного выживания, не ясен и не связан с различиями в иммунологическом или вирусологическом ответе на АРТ. Тем не менее, любое потенциальное долгосрочное накопление выживания вряд ли будет наблюдаться в когорте, изученной Тороком и др. [13], поскольку высокая ранняя смертность произошла очень рано во время наблюдения.
Таким образом, хотя в нескольких стратегических исследованиях, посвященных оптимальному времени АРТ при оппортунистических инфекциях, было установлено, что раннее АРТ является полезным [10, 11, 26], исключениями являются те исследования, в которых участвовали пациенты с тяжелыми инфекциями ЦНС в условиях ограниченного ресурса [13, 27]. Таким образом, вопрос об оптимальном сроке ясно имеет более одного правильного ответа [7]. Время АРТ является лишь одним из компонентов комплексного пакета услуг, который должен включать оптимальное лечение оппортунистической инфекции, оптимальное лечение других сопутствующих заболеваний и оптимизированное предотвращение новых оппортунистических инфекций. В случае туберкулезного менингита во Вьетнаме суровая реальность может заключаться в том, что прогноз пациентов настолько низок, что корректировки времени АРТ в значительной степени бесполезны. Таким образом, хотя необходимо приложить усилия для более ранней диагностики и оптимизации доставки текущего стандарта ухода, необходимы новые решения.
Финансовая поддержка. Wellcome Trust, Лондон (S. D. L.), Национальные институты здравоохранения (грант RO1 A1058736-01A1 от Р. W.) и грант CIPRA (1U19AI53217-01 от R. W.).
Потенциальные конфликты интересов. Все авторы: никаких конфликтов.
Источник