У нас что вспышка гепатита
Содержание статьи
Гепатит А: «болезнь отпускников» становится всё опаснее

Наш эксперт – профессор, руководитель лаборатории эпидемиологии Института Пастера Сергей Мукомолов.
Самый контактный
Гепатит А – это кишечная инфекция. И притом очень агрессивная: среди трех видов гепатитов на его долю приходится 55% заражений. Вирус от больного человека попадает в окружающую среду, загрязняет воду, продукты, может попасть на руки. Например, в Чехии была вспышка, когда 1600 человек заразились через клубнику, которую выращивали на полях аэрации.
Но в основном мы заражаемся через воду. Оно и понятно: ведь более 70% разводных водопроводных сетей в нашей стране сильно изношены, 27,3% городских водопроводов не имеют полного комплекса очистных сооружений. В сельской местности ситуация еще хуже.
Считается, что гепатит А – заболевание не тяжелое, но здесь много лукавства. Любая болезнь бесследно не проходит, а этот вид гепатита – фактор риска развития в будущем желчнокаменной болезни: гепатит А меняет биохимический состав желчи. Опасен он и для больных старше 20 лет. У них велик риск наслоения гепатита А на хронические инфекции, и если это происходит, дело может закончиться летальным исходом. К счастью, подобное происходит не так часто.
Рискует каждый?
По статистике, у нас в стране заболеваемость острым вирусным гепатитом А снижается. Однако специалисты считают, что все не так благополучно. Во многих регионах высокая заболеваемость по-прежнему регистрируется из года в год: в Карачаево-Черкесии, Чечне, Дагестане, Рязанской, Ивановской, Псковской областях, Ставропольском крае.
Сейчас это заболевание все чаще переключается на более старшие возрастные группы, что обусловлено снижением иммунитета: за последние 10 лет число людей, не имеющих защитного уровня антител к вирусу гепатита А, увеличилось с 40 до 70%, естественно восприимчивость к заболеванию возросла. Способствует возникновению вспышек гепатита А и активная миграция из неблагополучных регионов страны и ближнего зарубежья.
От начала до финала
Как же развивается гепатит А? Обычно после заражения его симптомы проявляются в течение 35 дней. Основные признаки, которые могут насторожить: темная моча, обесцвеченный стул, неприятные ощущения в правом подреберье, состояние усталости, вялости. Коварство болезни в том, что еще до проявления явных ее признаков человек становится заразным для окружающих. Поэтому, как только обнаружилось, что заболел кто-то в семье или коллега по работе, вам необходимо привиться. Инкубационный период вируса 25 дней, а иммунитет после прививки выработается уже на 12-й день. То есть вы опередите развитие событий, вероятность заболеть резко снизится. Но даже если уберечься не получится, болезнь будет протекать в легкой форме.
Как лечат гепатит А? К сожалению, специальных лекарств от него нет, поэтому лечение зависит от симптомов. В основном это постельный режим плюс инфузионная терапия – то есть капельница с раствором со специальными добавками, которые помогают убрать токсины.
Назначается щадящая диета № 5, исключающая все жирное, алкоголь, шоколад, острое. Рекомендуется больше пить – соки, минеральные и столовые воды, а вот от крепкого чая и кофе на время лечения придется отказаться. После выздоровления желательно некоторое время находиться под наблюдением врача, чтобы контролировать развитие возможных осложнений.
Без опасности!
Хотя, конечно, лучше до болезни не доводить. А посему позаботьтесь о своей профилактике. Как защититься от агрессивного гепатита А? Чистота и гигиена – дело святое, но от вируса они не спасут. Особенно летом, когда люди едут в отпуска и никто не гарантирует, что, например, в кафе или ресторане продукты окажутся не зараженными. Или вода будет абсолютно чистой и безопасной. Или… в общем заразиться любой кишечной инфекцией очень легко. В том числе и гепатитом А.
Но от него надежно может защитить прививка. Делать ее лучше дважды с интервалом в полгода и более. Двукратная вакцинация защищает до 25 лет, однократная – до 6 лет. Вакцины используются инактивированные, то есть убитые. К убитому вирусу присоединяется специальный адъювант – вещество, которое способствует улучшению иммунного ответа организма. Вакцина против гепатита А вводится внутримышечно или подкожно.
Клинические испытания доказали безопасность и эффективность вакцин. Впрочем, верить можно не только данным клинических испытаний. Например, когда проблема гепатита А стала слишком горячей в США, массовая вакцинация позволила быстро ее погасить. Также поступили и во многих странах Европы – и забыли о вспышках этой болезни. Есть такие примеры и у нас: с тех пор как в Свердловской области с 2001 г. начали проводить массовую вакцинацию взрослых и детей от гепатита А, заболеваемость им в той местности снизилась почти в 20 раз!
Кому обязательно нужно делать такие прививки? Во-первых, конечно, детям – они очень уязвимы перед кишечными инфекциями. Ведущие российские эпидемиологи и вирусологи предлагают включить вакцинопрофилактику гепатита А в Национальный календарь профилактических прививок РФ. И, в частности, создать целевые программы для тех детей, которые идут в детский сад или в первый класс.
Во-вторых, обязательно надо прививаться и тем, кто перенес гепатит В или С, потому что хронический гепатит у этих людей уже поразил печень, а вирус гепатита А уничтожит еще немало здоровых клеток. Чтобы избежать этого, и нужно привиться. Хронические гепатиты – самые первые показания к вакцинации.
Египет. Далее – везде…
А что делать остальным? Если десять лет назад специалисты рекомендовали делать прививки людям до 30 лет, то сейчас эта планка поднялась до сорокалетних. И не только потому, что мы стали часто ездить отдыхать в Египет, Турцию, Китай (самые небезопасные страны по гепатиту А). Врачи настоятельно рекомендуют сделать прививку, если вы собираетесь ехать отдыхать и в Тунис, Объединенные Арабские Эмираты, Таиланд, Шри-Ланку, на Сейшельские острова.
Еще не так давно считалось, что прививка просто необходима, если вы проживаете в опасной зоне, там, где возникла вспышка гепатита А. Но сегодня, как говорят инфекционисты, вся Россия – эндемична, а это значит, что все мы потенциальные заложники этой неприятной болезни, которая может настичь в любое мгновение и в любом месте. И необязательно среди жаркого лета. Гепатит А может атаковать даже зимой, когда эта инфекция не очень активна. Что, собственно, и произошло в этом году в Москве: после новогодних каникул – сотни заболевших гепатитом А людей оказались в больницах. Почему так случилось? Версии разные. Одна из самых распространенных – виноваты салатики из супермаркетов. Вакцинация – дело, конечно, добровольное. Так что сами решайте, что вам больше подходит: быть защищенным или надеяться на авось?
Наша справка
Первый вирус гепатита, вирус А, был открыт более ста лет назад С. П. Боткиным, остальные были обнаружены сравнительно недавно — их научное изучение началось в середине XX века, и до сих пор многое в них все еще остается загадкой для специалистов. На сегодняшний день известно девять вирусов, вызывающих гепатит: А, B, C, D, E, F, G, Ti-Ti, Sen.
Вирус внедряется в клетки печени и использует их для своего размножения. Кроме клеток печени, гепатит может поражать и другие, в том числе клетки кровеносных сосудов, почек, поджелудочной железы и даже нервные клетки. Вирусные гепатиты могут протекать в острой и хронической формах.
Кстати
Печень – самый большой орган человеческого тела, состоит из миллионов клеток – гепатоцитов – и весит приблизительно 1,3–1,8 кг. Среди функций, которые она выполняет:
>> Производство желчи, необходимой для переваривания пищи;
>> Сохранение более половины веществ организма, помогающих противостоять атаке бактерий и вирусов;
>> Фильтрация и вывод из крови отходов, лекарственных препаратов и ядовитых веществ;
>> Производство протеина, необходимого для образования кровяных сгустков, препятствующих чрезмерному кровотечению при сильных порезах;
>> Контроль за уровнем холестерина;
>> Сохранение витаминов и минералов.
Печень также является фильтром, через который проходит почти вся кровь в нашем теле, а также настоящей фабрикой, перерабатывающей питательные и другие вещества, необходимые для нашей жизнедеятельности.
Смотрите также:
- Болезнь отпускников. Как защитить себя от пневмонии? →
- Нелёгкая для лёгких. Что вызывает пневмонию? →
- Нужна ли ребёнку прививка от гепатита В →
Источник
Гепатит А оказался намного опаснее, чем думали учёные
Тему обсуждают международные и российские специалисты – крупнейшие эксперты в области вирусологии.
Новый поворот
Михаил Михайлов, директор Института полиомиелита и вирусных энцефалитов имени М. П. Чумакова РАМН, доктор медицинских наук, профессор:
– Существует много видов гепатита: А, В, С, D, E… Почему мы посвятили этот семинар гепатиту А? Это инфекция, которая передается с водой или пищей, загрязненными вирусом. У заразившегося человека поражается печень, и он сам становится источником заражения. У части пациентов болезнь протекает очень тяжело. Как образно сказал один наш терапевт, в это время у пациента печень тает, как кусочек сахара в стакане.
За последнее столетие наша жизнь улучшилась, и это привело к тому, что появилось много людей, которые никогда не сталкивались с вирусом гепатита А, у них нет к нему иммунитета. Если они сейчас столкнутся с этим вирусом, может произойти большая вспышка заболевания. Такие вспышки в нашей стране уже были. Два года тому назад в Москве заболело более 800 человек. Четыре года тому назад в Нижнем Новгороде заболело около трех тысяч человек.
При гепатите А мы видим лишь вершину айсберга – желтушные случаи. Диагностика идет «на уровне мамы», то есть, когда она замечает, что глаза и кожные покровы у ребенка пожелтели, стала темной моча, а стул светлым, она вызывает врача, а тот фиксирует болезнь. Но большинство случаев гепатита А – безжелтушные. Они в статистику не попадают.
Раньше люди переболевали гепатитом А в детском возрасте, когда болезнь переносится довольно легко, и получали пожизненный иммунитет. Но теперь с этим вирусом нередко встречаются люди старших возрастов, а они болеют значительно тяжелее.
Что же делать? Есть два пути. Первый – создать такие условия жизни, чтобы мы не могли ничем заразиться – наладить хорошее водоснабжение, хорошую канализацию, поддерживать очень высокий уровень гигиены… Но, к сожалению, это трудновыполнимо. Второй способ защиты от заражения – вакцинация. Очень обидно заболеть и даже умереть только потому, что ты поленился сделать прививку.
Опыт Израиля
Даниэль Шуваль, заведующий отделением гепатологии при университетской клинике Хадасса (Израиль), профессор медицины Еврейского университета, консультант ВОЗ:
– В отличие от гепатитов В и С, гепатит А является заболеванием, которое организм преодолевает сам. Когда этим вирусом заражаются маленькие дети, мы практически не видим у них никаких клинических признаков болезни, но, когда заболевают взрослые, возникают серьезные последствия. К тому же период, на который пациент выбывает из состояния трудоспособности, в среднем составляет от 8 до 12 недель.
Гепатит А становится все более серьезной угрозой, особенно в последние 20–30 лет. Если мы возьмем африканский или азиатский регионы, большинство детей там переболевали гепатитом А к 5 годам и были в дальнейшем защищены естественным иммунитетом. Но в последнее время мы наблюдаем улучшение социально-гигиенических условий и видим, что дети уже не подвержены такой заболеваемости. Самые первые последствия этих изменений дали о себе знать в Шанхае в 1988 году. Там уровень экономического развития в среднем выше, чем на основной территории Китая. Дети и подростки в Шанхае не были инфицированы, не имели иммунитета к этому вирусу, и в 1988 году там произошла страшная вспышка заболевания из-за зараженной морской еды. За три недели жертвами вируса гепатита А стали более 300 тысяч человек.
Мы в Израиле сделали расчеты и предположили, что первыми жертвами вспышки обычно являются дети до 5 лет, которые находятся в саду и в яслях. Когда они встречаются с вирусом гепатита А, сами они не болеют активно, но выделяют вирус в стуле и создают высокий риск заражения взрослых. Дети приносят вирус домой и заражают родителей… Значит, если мы сможем защитить детей до 18 месяцев, мы полностью искореним этот вирус из популяции.
В 1999 году мы начали поголовную вакцинацию всех детей в возрасте 18 месяцев. В год рождаемость в Израиле составляет 130 тысяч младенцев, это 3% населения. За 2 года после начала вакцинации мы существенно снизили частоту встречаемости гепатита А. С 30 случаев на 100 тысяч населения до 2,3 случая.
Снижение заболеваемости мы наблюдаем не только в подгруппе детей от 1 до 4 лет, но также в группах с 5 до 9 лет, с 9 до 14 и даже в группе взрослых – с 15 до 44 лет. Это еще раз подтвердило нашу гипотезу, что, вакцинируя лишь 3% населения – детей 18‑месячного возраста, – мы можем полностью искоренить заболевание во всей популяции.
В Израиле эта программа проводится уже в течение 12 лет, и данные за прошлый год – это всего лишь 0,9 случая заболевания гепатитом А на 100 тысяч населения. В 1999 году по эпидемиологической картине мы были подобны Африке, а в 2011-м мы стали подобны странам Скандинавии.
Затишье перед бурей
Иосиф Шахгильдян, руководитель лаборатории эпидемиологии, диагностики и профилактики вирусных гепатитов Института вирусологии имени Д. И. Ивановского Минздравсоцразвития РФ, член-корреспондент РАМН:
– Сегодня заболеваемость гепатитом А в нашей стране имеет низкий показатель: 6,3 случая на 100 тысяч населения. Это связано не с тем, что мы широко используем вакцинацию, и не с тем, что у нас уровень санитарно-коммунального благоустройства резко вырос. Это связано со снижением рождаемости, уменьшением числа детей, выезжающих на отдых к морю, с тем, что у нас нет стройотрядов… Короче, целый ряд социальных факторов привели к такой картине. Но это одновременно привело и к тому, что иммунитета к вирусу гепатита А у взрослого населения нет.
В прошлом году у нас по официальным данным было 36 вспышек гепатита А. При тех санитарно-гигиенических условиях, которые у нас сегодня есть, мы не гарантированы, что вспышки не будут повторяться. Если к этому прибавить, что у нас есть 5 млн хроников гепатита В и до 2 млн хроников гепатита С, наслоение гепатита А на эти хронические заболевания приведут к серьезным проблемам. 4 млн наших россиян отдыхали в этом году в Турции. И мы видим завозные случаи гепатита. Еще одна серьезная проблема – мигранты. За 6 месяцев этого года в Москве проявилось 1,5 млн мигрантов. Есть подсчеты, что одна четверть мигрантов – носители социально-значимых инфекций: ВИЧ, гепатитов.
Выделение вируса во внешнюю среду происходит до появления желтухи. С появлением желтухи больной практически не распространяет инфекцию. Поэтому, если диагностика строится «на уровне мамы», какое может быть влияние на источник инфекции? В этой ситуации решение проблемы – в вакцинации. А мы каждый год уменьшаем число вакцинированных от гепатита А на 100 тыс. человек. В 15 регионах России в прошлом году от этой инфекции не было привито ни одного ребенка. Это непонятно. Сегодня в российском Национальном календаре профилактических прививок нет вакцинации от гепатита А.
Враг-невидимка
Хьюго Богартс, консультант в области вакцинологии факультета медицины Католического университета Бельгии, доктор медицины:
– Центр по контролю заболеваемости в Атланте (США) в конце прошлого века проанализировал, что же внесло наибольший вклад в состояние здоровья населения. Оказалось – чистая вода и вакцины. Именно эти факты доказательной медицины надо доносить до населения. Посмотрите на кривую снижения заболеваемости и смертности после вакцинации от гепатита А в США. Сейчас эта кривая практически упирается в ноль. Представим себе такую ситуацию – мы сделаем прививки только тем, кто находится в группе риска. Будет ли этого достаточно, когда почти 70% источников инфекции, путей передачи инфекции до сих пор до конца неизвестны? Как мы будем бороться с врагом, если мы не знаем, кто он? Наиболее эффективной стратегией защиты населения от этой болезни является всеобщая вакцинация. И я надеюсь, мы увидим итоги такой вакцинации в России.
Инициатива регионов
Ольга Ковтун, проректор по научной работе Уральской государственной медицинской академии, член Исполкома Союза педиатров России, доктор медицинских наук, профессор:
– Профессор Шуваль показал, как Израиль достиг ошеломляющих результатов в борьбе с гепатитом А. Можно ли это сделать в России? Конечно, можно. Я расскажу вам об опыте Свердловской области. В ней проживает 4,5 млн человек, около 1 млн – дети до 18 лет. В 1995 году уровень заболеваемости у нас в области был примерно 200 случаев на 100 тысяч населения. Это те формы, которые попали в официальную статистику. Безжелтушные формы могли быть и не зарегистрированы.
Мы начали вакцинировать население на тех территориях, где возникали вспышки заболевания. Далее – тех, кто работает в столовых, на пищеблоках, тех, кто сам может быть носителем вируса и участником распространения инфекции. Затем мы стали в обязательном порядке вакцинировать детей 6‑летнего возраста. Разработали свой, областной календарь прививок, который отличался от национального, и с 2009 года приступили к вакцинации от гепатита А всех детей в возрасте 20 месяцев.
В 2010 году в области родилось 57 тыс. младенцев. Достигнув возраста 20 месяцев, каждый ребенок получает вакцину против гепатита А. В 30 месяцев – вторая вакцинация. В результате за эти годы мы прошли путь от показателя 200 случаев заболевания на 100 тыс. населения до показателя 3,8–4 случая. Снижение заболеваемости в 50 раз! За 8 месяцев этого года у нас в регионе показатель стал 1,7.
Уничтожить вирус окончательно невозможно, можно только защитить себя. Это реально с помощью всеобщей вакцинации.
Мы бы хотели добиться, чтобы гепатит А занял достойное место в Национальном календаре профилактических прививок. Государство должно выделять средства на закупку вакцин, чтобы вакцина была доступна каждому родившемуся ребенку.
Смотрите также:
- Страшнее свиного: грипп с пневмококком убивает людей →
- Летний грипп: как распознать вирусную инфекцию →
- Кому строго обязательна прививка от гриппа? →
Источник
Не опаснее гриппа? Развеиваем мифы и слухи о коронавирусе и вакцинах
https://ria.ru/20210410/vaktsinatsiya-1727569411.html
Не опаснее гриппа? Развеиваем мифы и слухи о коронавирусе и вакцинах
Не опаснее гриппа? Развеиваем мифы и слухи о коронавирусе и вакцинах
Нельзя доверять быстро разработанным вакцинам, лучше переболеть, чем привиться, — об этом твердят по всему миру. В интернете развивают активность коронаскептики РИА Новости, 10.04.2021
2021-04-10T08:00
2021-04-10T08:00
2021-04-10T08:00
наука
вакцина «ковивак»
вакцина «эпиваккорона»
вакцина «спутник v»
коронавирус в россии
коронавирус covid-19
иммунитет
биология
здоровье
/html//[@name=’og:title’]/@content
/html//[@name=’og:description’]/@content
https://cdn25.img.ria.ru/images/07e5/04/09/1727584033_0:145:1650:1073_1920x0_80_0_0_4fab033ac6f8365b3858d617eec78c9b.jpg
МОСКВА, 10 апр — РИА Новости, Татьяна Пичугина. Нельзя доверять быстро разработанным вакцинам, лучше переболеть, чем привиться, — об этом твердят по всему миру. В интернете развивают активность коронаскептики и антиваксеры. К каким мнениям о ковиде стоит прислушаться, а к каким — нет — в материале РИА Новости.Миф: «COVID-19 не опаснее гриппа»Это мнение озвучивают разные люди с самого начала пандемии. Теперь его можно проверить, располагая оценками летальности болезней. Для этого нужно посчитать соотношение числа смертей от ковида с количеством инфицированных.»Получается около 1,8 процента. По сезонному гриппу аналогичные показатели — меньше одного процента. То есть летальность COVID-19 выше. Однако могут остаться сомнения в согласованности данных по времени и методике фиксации случаев», — отмечает Александр Березняцкий, старший научный сотрудник лаборатории моделирования социально-экономических систем Научно-исследовательского объединения РЭУ им. Г. В. Плеханова.Другой способ сравнить летальность коронавирусной инфекции и гриппа — посмотреть, как изменилась смертность в конкретном месяце относительно предыдущего года. «За период с 2005-го всего два случая аномалий — значительного превышения границы стандартного отклонения интересующей нас величины. Первый — август 2010-го: рост смертности в России в период задымления от лесных и торфяных пожаров по всей стране, по всей видимости, из-за осложнений при заболеваниях дыхательных путей и сердечно-сосудистой системы. Второй случай — эпидемия COVID-19. Рассматриваемый период охватывает все сезоны гриппа, и можно сделать выводы о более высокой летальности COVID-19», — говорит Березняцкий.Кстати, при гриппе, как и при COVID-19, риск тяжелых осложнений и смертность выше среди возрастного населения. В России больше десяти лет назад изменили тактику вакцинирования от гриппа. Раньше прививали здоровых работающих людей, молодых и среднего возраста. Сейчас в первую очередь — группы риска, куда входят и пожилые, и люди с хроническими соматическими заболеваниями. Опыт вакцинации этих категорий в нашей стране очень большой.Миф: «Вакцины от коронавируса разработали слишком быстро»Только на первый взгляд. На самом деле нынешнему прорыву предшествовали десятки лет работы над экспериментальными препаратами. Российские вакцины «Спутник V» и «ЭпиВакКорона» основаны на методах, проверенных во время вспышки лихорадки Эбола.Несмотря на то что вирус известен с 1976-го, все попытки создать вакцину проваливались еще до испытаний на человеке. В 1995 году ученые из «Вектора» вместе с немецкими коллегами открыли особенности биосинтеза главного гликопротеина Эболы — вирусного белка, на который вырабатывается иммунитет. Дело сдвинулось с мертвой точки. Но, когда в 2014-м в Конго вновь случилась вспышка этой смертельной болезни, ни одной вакцины не было.ВОЗ призвала к срочной разработке препарата. Многие научные группы выбрали инновационный подход на основе вирусного вектора, который дает более сильный иммунный ответ при двукратном или однократном введении. Геном безопасного для человека вируса модифицируют так, что он несет в себе ген гликопротеина Эболы и показывает его иммунной системе. В качестве носителя-вектора взяли аденовирусы — хорошо изученные благодаря использованию в генной терапии.Лучший эффект давала прививка двумя дозами. Но проблема в том, что в организме вырабатывался иммунитет на сам векторный носитель, поэтому вторая доза с ним могла не сработать. Вот почему появились комбинированные вакцины — в каждой дозе разные вирусные векторы. В Центре Гамалеи создали и испытали две такие вакцины: на основе аденовируса пятого серотипа и комбинированную с вирусом везикулярного стоматита.В «Векторе» пошли другим путем и разработали против Эболы пептидную вакцину. Вместо гликопротеина выбрали его небольшие участки (пептиды), самые иммуногенные. В качестве носителя взяли не целый вирус, как в векторной вакцине, а только один белок. Соединили все это вместе химическим путем и добавили адъюванты — вещества, усиливающие иммунный ответ.Когда в 2019-м в Конго началась новая вспышка Эболы, в мире было четыре зарегистрированные вакцины — две из них российские.»Очевидно, что полученный опыт используют в дальнейшем для своевременной разработки вакцин против других опасных вирусных инфекций, для которых отсутствуют профилактические средства (тяжелый острый респираторный синдром и ближневосточный респираторный синдром, вызываемый коронавирусами; болезнь, вызванная вирусом Зика, и другие)», — отмечали авторы из Центра Гамалеи еще в 2017 году. Так оно и случилось. Разработки российских ученых против Эболы легли в основу вакцин против коронавирусной инфекции — «ГамКовидВак» и «ЭпиВакКорона».Миф: «Пожилым лучше ждать вакцину без побочных эффектов»Вакцины с живым вирусом, такие как «Спутник V», убитым или ослабленным, как «КовиВак» производства Центра Чумакова, вызывают минимальный инфекционный процесс: концентрация вируса в дозе невелика и он не может реплицироваться. Все же это, по сути, контролируемое заражение. Неудивительно, что у человека проявляются симптомы простуды, которые, впрочем, быстро проходят.Для сравнения: в мире вакцины от гриппа в основном инактивированные и живые. По данным ВОЗ, их эффективность — порядка 60 процентов. Для профилактики возрастного населения рекомендуют инактивированные препараты. Они снижают число госпитализаций, развития пневмоний и смертности (по разным данным, на 50-80 процентов).Организм пожилых не так активно реагирует на введение вакцины из-за ослабленного иммунитета. Часто у них меньше побочных эффектов, чем у молодых. Согласно опубликованным в The Lancet данным, по третьей фазе клинических испытаний вакцины от Гамалеи эффективность у людей старше 60 лет — 91,8 процента. Это выше, чем в среднем по всем участникам — 91,6. Пожилые хорошо переносили обе дозы. Несколько случаев серьезных осложнений не были связаны с вакцинацией.Многие врачи обращают внимание, что риск тяжелого течения ковида и смерти от него гораздо выше, чем риск от прививки. Вот что пишет главный врач ГКБ № 71 Москвы Александр Мясников в телеграм-канале: «Простая логика: в первую очередь защита нужна тем, кто в ней особенно нуждается! От ковида в 99,99 процента случаев умирают пожилые люди с хроническими болезнями. Им ли бояться боли в месте укола и незначительного повышения температуры?! У них ставки совсем другие! Они могут следующую волну просто не пережить! Поймите, обострения хронических болезней вакцинация не вызывает!»Факт: вакцинированным нельзя алкогольС началом профилактической кампании вице-премьер Татьяна Голикова заявляла, что при вакцинации от коронавирусной инфекции необходимо ограничить потребление алкоголя, поскольку он угнетает иммунитет. Из-за этого препарат может не так хорошо сработать. Та же информация встречается в СМИ со ссылками на главу Центра Гамалеи академика Гинцбурга.Научных исследований на этот счет не так много. Недавно их обзор сделали ученые из Медицинского колледжа Университета штата Огайо в США. «Люди, живущие в стрессе, часто подвержены вредным привычкам. Курят, плохо питаются, недосыпают, ведут сидячий образ жизни, выпивают. Нездоровое поведение может напрямую влиять на ответ организма на вакцину или опосредованно его менять», — пишут авторы статьи. Они приводят данные экспериментов на приматах, у которых небольшие количества алкоголя несколько улучшали образование антител после прививки. А вот у злоупотребляющих спиртным участников вакцинации против гепатита В антительный ответ не сформировался.Факт: прививка не гарантирует полную защиту от коронавирусаНи одна из разрешенных к использованию вакцин в мире не защищает от инфекции на сто процентов. Всегда есть небольшое число людей, которые заразились COVID-19 после прививки. Играет роль сочетание множества факторов, в том числе случайных. Так, из 21 тысячи участников испытаний «Спутник V» 97 случаев заражения произошло в течение 21 дня после первой дозы. При этом в группе вакцинированных не было ни одного среднего и тяжелого течения болезни, что говорит о высокой защите.Минздрав России рекомендует после вакцинации соблюдать все правила профилактики, в том числе носить маски и сохранять социальную дистанцию.Эксперты Центров по контролю и профилактике заболеваний США оценивают риск заболеть COVID-19 и заразить других у тех, кто получил обе дозы, как низкий, но не нулевой. Привитым необходимо соблюдать масочный режим и дистанцирование — в разумных пределах.
https://ria.ru/20210407/vaktsinatsiya-1604433285.html
https://ria.ru/20210320/vaktsinatsiya-1602053634.html
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs//copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn22.img.ria.ru/images/07e5/04/09/1727584033_95:67:1530:1143_1920x0_80_0_0_41f4bddbe3df03feedd33e9f64d43261.jpg
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
вакцина «ковивак», вакцина «эпиваккорона», вакцина «спутник v», коронавирус в россии, коронавирус covid-19, иммунитет, биология, здоровье
МОСКВА, 10 апр — РИА Новости, Татьяна Пичугина. Нельзя доверять быстро разработанным вакцинам, лучше переболеть, чем привиться, — об этом твердят по всему миру. В интернете развивают активность коронаскептики и антиваксеры. К каким мнениям о ковиде стоит прислушаться, а к каким — нет — в материале РИА Новости.
Миф: «COVID-19 не опаснее гриппа»
Это мнение озвучивают разные люди с самого начала пандемии. Теперь его можно проверить, располагая оценками летальности болезней. Для этого нужно посчитать соотношение числа смертей от ковида с количеством инфицированных.
«Получается около 1,8 процента. По сезонному гриппу аналогичные показатели — меньше одного процента. То есть летальность COVID-19 выше. Однако могут остаться сомнения в согласованности данных по времени и методике фиксации случаев», — отмечает Александр Березняцкий, старший научный сотрудник лаборатории моделирования социально-экономических систем Научно-исследовательского объединения РЭУ им. Г. В. Плеханова.
Другой способ сравнить летальность коронавирусной инфекции и гриппа — посмотреть, как изменилась смертность в конкретном месяце относительно предыдущего года. «За период с 2005-го всего два случая аномалий — значительного превышения границы стандартного отклонения интересующей нас величины. Первый — август 2010-го: рост смертности в России в период задымления от лесных и торфяных пожаров по всей стране, по всей видимости, из-за осложнений при заболеваниях дыхательных путей и сердечно-сосудистой системы. Второй случай — эпидемия COVID-19. Рассматриваемый период охватывает все сезоны гриппа, и можно сделать выводы о более высокой летальности COVID-19», — говорит Березняцкий.
Кстати, при гриппе, как и при COVID-19, риск тяжелых осложнений и смертность выше среди возрастного населения. В России больше десяти лет назад
изменили
тактику вакцинирования от гриппа. Раньше прививали здоровых работающих людей, молодых и среднего возраста. Сейчас в первую очередь — группы риска, куда входят и пожилые, и люди с хроническими соматическими заболеваниями. Опыт вакцинации этих категорий в нашей стране очень большой.
© Научно-исследовательское объединение «РЭУ им. Г.В. Плеханова»
Синий график — летальность COVID-19 в процентах. Красная линия — среднее значение летальности.
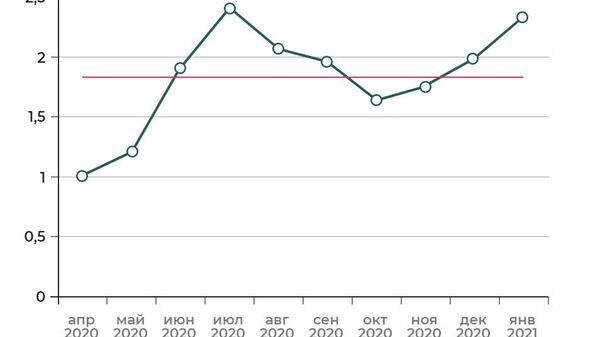
1 из 2
Синий график — летальность COVID-19 в процентах. Красная линия — среднее значение летальности.
© Научно-исследовательское объединение «РЭУ им. Г.В. Плеханова»
Прирост общего количества умерших (тысяч человек) относительно соответствующего периода предыдущего года. Красный пунктир — стандартное отклонение прироста общего количества умерших.
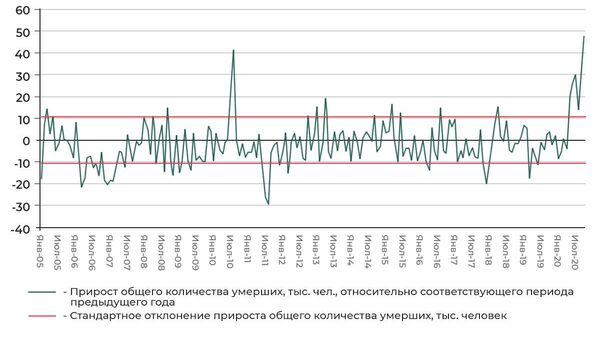
2 из 2
Прирост общего количества умерших (тысяч человек) относительно соответствующего периода предыдущего года. Красный пунктир — стандартное отклонение прироста общего количества умерших.
1 из 2
Синий график — летальность COVID-19 в процентах. Красная линия — среднее значение летальности.
2 из 2
Прирост общего количества умерших (тысяч человек) относительно соответствующего периода предыдущего года. Красный пунктир — стандартное отклонение прироста общего количества умерших.
Миф: «Вакцины от коронавируса разработали слишком быстро»
Только на первый взгляд. На самом деле нынешнему прорыву предшествовали десятки лет работы над экспериментальными препаратами. Российские вакцины «Спутник V» и «ЭпиВакКорона» основаны на методах, проверенных во время вспышки лихорадки Эбола.
Несмотря на то что вирус известен с 1976-го, все попытки создать вакцину проваливались еще до испытаний на человеке. В 1995 году ученые из «Вектора» вместе с немецкими коллегами открыли особенности биосинтеза главного гликопротеина Эболы — вирусного белка, на который вырабатывается иммунитет. Дело сдвинулось с мертвой точки. Но, когда в 2014-м в Конго вновь случилась вспышка этой смертельной болезни, ни одной вакцины не было.
ВОЗ призвала к срочной разработке препарата. Многие научные группы выбрали инновационный подход на основе вирусного вектора, который дает более сильный иммунный ответ при двукратном или однократном введении. Геном безопасного для человека вируса модифицируют так, что он несет в себе ген гликопротеина Эболы и показывает его иммунной системе. В качестве носителя-вектора взяли аденовирусы — хорошо изученные благодаря использованию в генной терапии.
Лучший эффект давала прививка двумя дозами. Но проблема в том, что в организме вырабатывался иммунитет на сам векторный носитель, поэтому вторая доза с ним могла не сработать. Вот почему появились комбинированные вакцины — в каждой дозе разные вирусные векторы. В Центре Гамалеи создали и испытали две такие вакцины: на основе аденовируса пятого серотипа и комбинированную с вирусом везикулярного стоматита.
В «Векторе» пошли другим путем и разработали против Эболы пептидную вакцину. Вместо гликопротеина выбрали его небольшие участки (пептиды), самые иммуногенные. В качестве носителя взяли не целый вирус, как в векторной вакцине, а только один белок. Соединили все это вместе химическим путем и добавили адъюванты — вещества, усиливающие иммунный ответ.
Когда в 2019-м в Конго началась новая вспышка Эболы, в мире было четыре зарегистрированные вакцины — две из них российские.
«Очевидно, что полученный опыт используют в дальнейшем для своевременной разработки вакцин против других опасных вирусных инфекций, для которых отсутствуют профилактические средства (тяжелый острый респираторный синдром и ближневосточный респираторный синдром, вызываемый коронавирусами; болезнь, вызванная вирусом Зика, и другие)», —
отмечали
авторы из Центра Гамалеи еще в 2017 году. Так оно и случилось. Разработки российских ученых против Эболы легли в основу вакцин против коронавирусной инфекции — «ГамКовидВак» и «ЭпиВакКорона».
Миф: «Пожилым лучше ждать вакцину без побочных эффектов»
Вакцины с живым вирусом, такие как «Спутник V», убитым или ослабленным, как «КовиВак» производства Центра Чумакова, вызывают минимальный инфекционный процесс: концентрация вируса в дозе невелика и он не может реплицироваться. Все же это, по сути, контролир