Врожденный гепатит у взрослых
Содержание статьи
Врожденные гепатиты у детей
Врожденные гепатиты у детей — это группа гетерогенных заболеваний, возникающих в результате внутриутробного воздействия патогенных факторов на печень плода. Клинически такие патологии могут проявляться холестатическим синдромом, гепатоспленомегалией, отставанием в психофизическом развитии, неврологической симптоматикой. Лабораторная диагностика основывается на определении уровня АлАТ, АсАТ, билирубина, щелочной фосфатазы, HBs- HBe- HBc-антигенов, РСК, ПЦР, ИФА. Основное лечение — этиотропная терапия, коррекция рациона и водно-электролитного баланса. При необходимости проводится патогенетическая фармакотерапия, хирургическая коррекция или трансплантация печени.
Общие сведения
Врожденные гепатиты у детей — это полиэтиологическая группа острых или хронических воспалительных, дистрофических и пролиферативных заболеваний печени, возникающих во внутриутробном периоде либо во время родов. Суммарная распространенность всех форм составляет 1:5 000-10 000. Среди всех новорожденных порядка 15% инфицируются трансплацентарно и 10% — непосредственно во время родов. Вероятность развития врожденного гепатита у детей зависит от этиологического фактора. При остром вирусном гепатите В она составляет до 90%, при HCV-инфекции — около 5%. Прогностически благоприятными формами врожденных гепатитов у детей считаются холестатические, неблагоприятными — с выраженной гепатоцеллюлярной недостаточностью. Во втором случае летальность на первом году жизни достигает 40%.
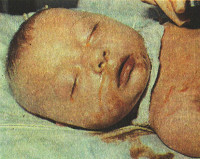
Врожденные гепатиты у детей
Причины врожденных гепатитов у детей
Ведущую роль в этиологии врожденных гепатитов у детей играют вирусные инфекции из группы TORCH: цитомегаловирус, вирусы гепатита В и простого герпеса человека, вирусы Эпштейна-Барр, ECHO, краснухи. Также развитие этой группы патологий могут вызывать перенесенные во время беременности бактериальные и паразитарные заболевания: сифилис, листериоз, туберкулез, токсоплазмоз. К факторам риска со стороны матери относятся бесконтрольный прием медикаментов с гепатотоксическими свойствами, употребление алкоголя, табачных изделий, наркотических веществ. Со стороны ребенка спровоцировать развитие врожденного гепатита у детей могут наследственные ферментопатии: муковисцидоз, галактоземия, дефицит α1-антитрипсина и тирозина. Довольно часто точную этиологию определить не удается. В таком случае устанавливается диагноз идиопатический врожденный гепатит.
Механизм заражения при врожденных гепатитах у детей основывается на трансплацентарной (вертикальной) передаче вирусных или инфекционных агентов от матери к ребенку или их интранатальной аспирации вместе с околоплодными водами. Реже заражение происходит при контакте кожи и слизистых оболочек ребенка с инфицированными родовыми путями. Развитие врожденного гепатита во внутриутробном периоде обычно происходит в III триместре. Риск заражения ребенка в первой половине беременности при остром гепатите В или С составляет до 10%. Воздействие TORCH-инфекций на плод в I-II триместре может привести к спонтанному аборту.
В основе патогенеза врожденных гепатитов у детей помимо структурных изменений гепатоцитов (баллонной или вакуольной дистрофии и др.) лежит холестатический синдром. Его главное морфологическое проявление — имбибиция цитоплазмы желчными пигментами и образование желчных тромбов в начальных отделах внутрипеченочных ходов. Также при врожденных гепатитах у детей возможна гипо- или аплазия внепеченочных отделов желчевыводящих путей, что еще больше усугубляет холестаз.
Симптомы врожденных гепатитов у детей
Сроки возникновения симптоматики врожденного гепатита у детей, а также его клиническая характеристика зависят от этиологии. Идиопатическая форма развивается на протяжении первых 2-10 дней жизни ребенка. Основные проявления — желтушность склер, слизистых оболочек и кожных покровов. Интенсивность может варьировать в течение нескольких суток, после чего кожа приобретает зеленоватый оттенок. Также идиопатический врожденный гепатит у детей может сопровождаться нарушением общего состояния (вялость, апатия), дефицитом массы тела и ее медленной прибавкой, гепатоспленомегалией разной степени выраженности, увеличением живота, асцитом, частой рвотой. Уже с первых дней моча приобретает темный или «кирпичный» цвет, спустя 2-3 недели становится ахоличным кал. В тяжелых случаях врожденных гепатитов у детей наблюдаются неврологические расстройства — снижение тонуса рефлексов, вялые парезы, нарушение актов глотания и сосания. Реже выявляются судороги и менингеальная симптоматика. Длительность заболевания составляет от 14 дней до 3 месяцев. Врожденный гепатит, вызванный HBV-вирусом, имеет аналогичную клиническую картину, однако он дебютирует на 2-3 месяце жизни.
Первые симптомы бактериальных врожденных гепатитов у детей возникают на 2-3 сутки после рождения. Как правило, отмечается субфебрильная или фебрильная температура тела, диарея, увеличение печени. Часто развиваются пневмонии и инфекционно-токсический шок, появляются признаки энцефалита. В зависимости от возбудителя наблюдаются характерные клинические особенности. Для ЦМВ характерны геморрагии, микроцефалия или гидроцефалия, поражения сетчатки, легких и почек. При краснухе отмечается незаращение артериальной протоки, поражение хрусталика и внутреннего уха. Токсоплазмозный врожденный гепатит у детей сопровождается кожными высыпаниями, гидро- и микроцефалией, хориоретинитом. При герпес-вирусном гепатите, помимо других симптомов, возникают высыпания на коже, слизистых оболочках рта и конъюнктивы, а также геморрагический синдром и ДВС-синдром. При заболевании сифилитической этиологии формируется специфическая сыпь на коже и слизистых, обнаруживается периостит.
Диагностика и лечение врожденных гепатитов у детей
Диагностика врожденных гепатитов у детей включает в себя сбор анамнеза, объективное обследование ребенка, лабораторные анализы и инструментальные методы исследования. Анамнестические данные дают возможность определить, в каком возрасте возникли первые признаки заболевания и какими они были. Также они могут указывать на потенциальные этиологические факторы. При физикальном обследовании педиатром внимательно осматриваются все кожные покровы и видимые слизистые оболочки на предмет желтухи и высыпаний. Оцениваются размеры печени и селезенки, размеры живота, определяются возможные неврологические расстройства.
При врожденных гепатитах у детей наблюдаются неспецифические изменения лабораторных анализов. Наиболее информативными являются печеночные трансаминазы — АлАТ и АсАТ, уровень которых значительно повышается. Также отмечается повышение уровня билирубина (как прямой, так и непрямой фракций), щелочной фосфатазы. При исследовании кала удается выявить отсутствие в нем желчи (ахолия), в моче определяется наличие уробилина. В диагностике врожденных гепатитов у детей крайне важными являются вирусологические и иммунологические исследования, которые позволяют установить этиологию заболевания. Среди них используются определение HBs- HBe- HBc-антигенов в крови, Ig M и G при ИФА, бактериальные посевы крови и ликвора, ПЦР и РСК.
Среди инструментальных методов исследования при врожденных гепатитах у детей информативными могут быть УЗИ и биопсия. При ультразвуковом исследовании определяются структурные изменения паренхимы печени, желчного пузыря и желчевыводящих путей. Пункционная биопсия печени используется с целью подтверждения диагноза на фоне нечеткости клинической картины и лабораторных результатов. По данным цитологического исследования тканей печени при врожденных гепатитах у детей может выявляться фиброз, склероз или некроз печеночных ацинусов, наличие гигантских клеток, лимфо- и плазмоцитарная инфильтрация, имбибиция цитоплазмы желчными пигментами.
Специфическое этиотропное лечение врожденных гепатитов у детей осуществляется в соответствии с их этиологией. При идиопатических формах применяется только патогенетическая и симптоматическая терапия. Проводится коррекция рациона ребенка, при подтверждении острой патологии у матери показан перевод на искусственные смеси, в других случаях — грудное вскармливание, нормализация водно-электролитного баланса. Смеси, применяемые у таких детей, должны быть богатыми на триглицериды, кальций, фосфор, цинк и водорастворимые витамины. При наличии холестатического синдрома в рацион ребенка также включают витамины A и E. Помимо коррекции питания могут назначаться гепатопротекторы, желчегонные, глюкокортикостероиды, интерфероны в зависимости от клинической ситуации. При наличии структурных аномалий или атрезии желчевыводящих путей выполняется их хирургическая коррекция. В тяжелых случаях врожденного гепатита у детей показана трансплантация печени.
Прогноз и профилактика врожденных гепатитов у детей
Прогноз при врожденном гепатите у детей зависит от этиологии, тяжести состояния ребенка и эффективности лечения. Показатель смертности на первом году жизни составляет 25-40%. Сюда преимущественно относятся формы, которые сопровождаются выраженной гепатоцеллюлярной недостаточностью. Еще у 35-40% детей формируются хронические заболевания печени и различные осложнения. Наиболее распространенными среди них являются холестатический синдром, синдромы недостаточности витаминов D, E и K, цирроз печени и фиброзирующий хронический гепатит, портальная гипертензия и острая печеночная недостаточность, энцефалопатия, задержка физического развития.
Специфическая профилактика врожденных гепатитов у детей проводится при выявлении у матери в крови HBs-антигенов или подтверждении диагноза острого гепатита. Таким детям уже в первый день жизни осуществляется вакцинация донорскими иммуноглобулинами и рекомбинантной вакциной. В 1 и 6 месяцев показана повторная вакцинация без иммуноглобулинов. Неспецифические профилактические меры включают в себя контроль над используемой донорской кровью и медицинским инструментарием, антенатальную охрану плода, регулярное посещение женской консультации и прохождение соответствующих обследований во время беременности.
Источник
Гепатит В
Регистрация
Уже есть аккаунт? Войти
Гепатит В — инфекционное заболевание вирусного происхождения, поражающее печень. Протекает в острой и хронической форме, распространен повсеместно. Длительное время сохраняется в окружающей среде, заражение происходит незаметно. Болезнь нельзя вылечить полностью. Наибольшие риски инфицирования — среди людей, употребляющих инъекционные наркотики, а также медицинских работников из-за часто соприкосновения с кровью: хирургов, операционных сестер, лаборантов, сотрудников станций переливания крови. [1] Своевременная медицинская коррекция антивирусными препаратами прямого действия позволяет достичь стойкой ремиссии. Улучшает качество жизни, физическое, психологическое состояние пациента.
1
Что такое гепатит B?
Вирусный гепатит В — это инфекционное поражение печени, которое вызывает вирус гепатит В. В острой стадии развивается на протяжении полугода с момента инфицирования. На протяжении длительного времени течение ― легкое. Большинство пациентов не ощущают специфических симптомов, кроме слабости, повышенной утомляемости, обусловленных повышением вирусной нагрузки. В 20 % случаев при остром ВГВ пациента госпитализируют. В группу риска попадают люди 14-35 лет. Более 75 % летального исхода от вирусного гепатита В фиксируют у наркоманов. Базовая классификация гепатита В: острый, хронический.
Эпидемиология гепатита В согласно данным ВОЗ:
- западная части Тихого океана, Африканские регионы с процентом инфицирования: 6,3-6,5 % среди взрослых людей;
- Восточное Средиземноморье — 3,5 %, Юго-Восток Азии ― 2,1 %;
- Америка ―1,2 %.
Носитель инфекции часто не подозревает о том, что болен ― возможно длительное, бессимптомное распространение вируса. Представляет угрозу для окружающих людей. Входными воротами для вируса являются нарушения целостности кожи, слизистых оболочек. Вместе с током крови вирус проникает к гепатоцитам, где наблюдается выход вирусной ДНК. Заражение вирусным гепатитом В чаще всего происходит при несоблюдении мер безопасности.
Характеристика возбудителя
ДНК-содержащий вирус, вызывающий гепатит В, относится к семейству гепаднавирусов. В жизненном цикле возбудителя гепатита В есть РНК-стадии. Вирусный геном часто встраивается в геном гепатоцитов (клеток печени), вызывая изменения на генетическом уровне, провоцируя рак печени. Кровь зараженного человека становится опасной для окружающих до проявления первых симптомов гепатита В.
В условиях комнатной температуры вирус сохраняет активность вне организма носителя на протяжении 30-60 дней. Заразиться можно через постельное белье, медицинские инструменты, предметы, на которых осталась кровь пациента. Для инактивации вируса показана обработка в автоклаве при температуре не менее 120 °С в течение 1,5 часов. Также используют сухожаровой шкаф: 180 °С в течение часа. Дезинфицирующие средства, которые инактивируют вирус [2]:
- перекись водорода;
- хлорамин;
- формалин.
В крови и препаратах крови жизнеспособность сохраняется в течение долгих лет. При попадании в организм человек с ослабленной иммунной системой вызывает инфекционное заболевание. Инкубационный период вирусного гепатита В составляет 1-6 месяцев. Средняя продолжительность ― 2,5 месяца. Возбудителя выявляют в крови спустя 1-2 месяца после заражения.
Кто подвержен инфицированию, факторы риска
Заражение гепатитом В чаще всего происходит при:
- введении инъекционных наркотиков многоразовыми иглами;
- проведении медицинских манипуляций в непроверенных медицинских учреждениях: хирургическое вмешательство, стоматологические процедуры;
- переливании непроверенной крови;
- посещении салонов красоты, где делают потенциально травмоопасные процедуры плохо обработанными инструментами: маникюр, педикюр, косметолог, татуаж;
- незащищенных половых контактах, частой смене половых партнеров.
Фактор риска при передаче вирусного гепатита В — от матери к ребенку во время родовой деятельности, при грудном вскармливании. Поэтому женщинам с гепатитом В рекомендовано прекратить лактацию: трещины на сосках способствуют передаче вируса гепатита В ребенку вместе с молоком.
Разновидности и стадии заболевания
Болезнь гепатит В: протекает в острой, затяжной острой, хронической форме. В зависимости от проявляющихся симптомов болезнь бывает субклинической, клинически выраженной: желтушная, безжелтушная, холестатическая, фульминантная. Клиническая картина гепатита В зависит от вирусной нагрузки, анамнеза.
Относится ли гепатит В к хроническим заболеваниям? Врачи дают утвердительный ответ на этот вопрос. Болезнь переходит в хроническую стадию спустя 6 месяцев после обострения, если отсутствовала терапия.
2
Причины появления гепатита В у человека
Основной источник инфекции при гепатите В — зараженный человек, или здоровый вирусоноситель без характерных проявлений. Инфекционный возбудитель передается вместе с биологическими жидкостями пациента: кровь, слюна, сперма, выделения из влагалища. Наибольшая концентрация вируса содержится в крови, сперме, слюне.
Основные причины гепатита В: инфицирование в медицинских учреждениях, бытовых условиях, при несоблюдении правил личной гигиены.
Способы передачи инфекции
Основной механизм передачи вируса гепатита В — гемоконтактный: когда инфицированная кровь напрямую взаимодействует со здоровой.
Парентеральные пути передачи инфекции гепатита В:
- гемотрансфузии;
- медицинские процедуры, где использовали нестерильные инструменты;
- стоматологические процедуры;
- травматичные процессы: татуировки, пирсинг;
- посещение салонов красоты, где делают татуаж, обрезной маникюр/педикюр.
От чего появляется гепатит В при контактных путях инфицирования:
- незащищенная половая близость;
- совместное использование предметов личной гигиены: вирус проникает через мелкие повреждения на кожных покровах, слизистых оболочках.
Вертикальный путь инфицирования — интранатальный, во время беременности, при нарушении целостности плаценты. При нормальном течении беременности наблюдается непроходимость плацентарного барьера, ребенок защищен.
Риск заражения гепатитом В зависит от того, какая концентрация вируса попала в организм, а также от иммунного статуса человека.
3
Симптомы вирусной инфекции
При первичном инфицировании характерные симптомы отсутствуют длительное время. После окончания инкубационного периода гепатит В активируется. По клиническим признакам манифестация гепатита В схожа с гриппом /ОРВИ:
- повышение температуры тела при гепатите В: от 37 °С, которые часто остаются незамеченными, до тяжелой интоксикации: 39 °С и выше;
- общая интоксикация;
- сонливость;
- ломота в суставах;
- снижение аппетита.
Есть и специфический признак ― желтушность кожных покровов, слизистых оболочек, которая возникает в результате повышения концентрации билирубина. На теле и конечностях образуется сосудистый рисунок, кровоточат десна. Печень увеличивается в размерах, выходит за пределы реберных дуг. В брюшной полости скапливается жидкость, нарушается выработка желчи.
4
Осложнения при гепатите В
Длительное течение гепатита В и отсутствие качественного, своевременного лечения чревато замещением здоровых тканей печени грубой соединительной тканью ― фиброзом, который трансформируется в цирроз. В дальнейшем может развиться рак печени ― гепатоцеллюлярная карцинома.
Прогноз усугубляется при развитии острой печеночной недостаточности. Такое осложнение при гепатите В протекает в несколько стадий:
- I ― сопровождается слабостью, малоподвижным образом жизни, бессонницей, депрессивными расстройствами, тремором конечностей, неприятным запахом изо рта, тошнотой, рвотой, нарастающей желтухой. Печень уменьшается в размерах, ухудшаются результаты лабораторных исследований.
- II ― состояние осложняется субкомой, спутанностью сознания, судорогами, тахикардией. По цвету и консистенции рвотные массы напоминают «кофейную гущу», стул становится дегтеобразным, уменьшается суточный объем мочи.
- III ― нарушается словесная связь, адекватная реакция на окружающих людей и события. Спазмируется подбородочная мышца, пациент не контролирует процессы опорожнения кишечника и мочевого пузыря. Усиливается желтушность кожных покровов, слизистых оболочек, запах изо рта становится кисло-сладким.
- На IV стадии пациент впадает в кому: теряет чувствительность к внешним раздражителям. Пульс становится нитевидным, резко повышается концентрация билирубина.
Риск увеличивается для людей с сопутствующими ко-инфекциями: вирусом иммунодефицита человека (ВИЧ) или его осложнением ― СПИД, вирусным гепатитом С.
5
Диагностика
При подозрении на гепатит рекомендовано проконсультироваться с гепатологом-инфекционистом. Во время очного осмотра врач пальпирует печень, задает вопросы относительно образа жизни, жалоб, сопутствующих заболеваний. Для подтверждения диагноза назначают лабораторные и инструментальные методы обследования.
Любой человек может анонимно обследоваться на вирусный гепатит В. Первичная диагностика гепатита В ― анализ венозной крови на наличие антител. Также показано исследование:
- биохимического анализа крови: определение уровня билирубина, щелочной фосфатазы, печеночных ферментов АЛТ/АСТ;
- сывороточного альбумина;
- общего анализа мочи;
- проведение серологического скрининга: определение антител, поверхностных антигенов, анти-НВе.
Если серологический тест выявил тяжелое течение гепатит В, пациента обследуют на сопутствующий гепатит D. [3]
При подтверждении диагноза рекомендовано проведение ультразвукового обследования органов брюшины, компьютерной/магнитно-резонансной томографии. При фиброзе назначают фиброскан, чтобы определить степень поражения органа. По показаниям проводят биопсию печени.
Вирусный гепатит В дифференцируют с такими заболеваниями: малярией, инфекционным мононуклеозом, ревматоидным артритом, гепатитами другого происхождения, желтухой, обусловленной токсическим поражением печени, опухолями, гемолитический болезнью.
6
Лечение вируса гепатита В
Острый гепатит В лечат в стационарных условиях с обязательным соблюдением постельного режима. Врач подбирает препараты, назначает лечебную диету №5 по Певзнеру, которая снижает нагрузку на печень.
При хроническом гепатите В лечение ― поддерживающее. Основная цель ― замедлить прогрессирование патологического процесса, облегчить симптомы, улучшить качество жизни пациента. В обязательном порядке исключают алкоголь, поскольку он усугубляет течение ВГВ, повреждая гепатоциты.
При легком течении болезни лечение гепатита В проводят дома, госпитализация пациента не требуется. В ⅓ случаев иммунная система справляется с острым гепатитом В самостоятельно, без медикаментозной коррекции. Для быстрого восстановления придерживаются таких рекомендаций:
- соблюдают постельный режим;
- ограничивают физическое, психологическое перенапряжение;
- соблюдают питьевой режим: суточную норму воды рассчитывают по формуле: 30 мл умножить на массу тела;
- соблюдают диету для снижения нагрузки на печень.
При тяжелом течении лечение ― симптоматическое. Внутривенное вливание дезинтоксикационных растворов, наблюдение за лабораторными показателями.
Отсутствие своевременной терапии приводит к трансформации острого гепатита в хронический. Лечение ― комплексное. Назначают такие группы медикаментов:
- Антивирусные препараты с прямым противовирусным действием, нуклеозидные аналоги на основе ламивудина, адефовира, тенофовира, энтекавира. Механизм действия основан на подавлении репликации вируса ― самокопирования, создания дочерних молекул РНК. Хорошо переносятся, однако при длительном, бесконтрольном применении вирус становится устойчивым к воздействию лекарств.
- Интерферон альфа-2 — иммуностимулирующий, противовирусный эффект, профилактика фиброзных изменений. Плохая переносимость: гриппоподобное состояние, сонливость, снижение качества жизни. После прекращения терапии высокий риск повторного рецидива гепатита В.
- Пегилированный интерферон (интерферон + полиэтиленгликоль) ― удобство применения, пролонгированное действие на протяжении 7 дней с момента введения препарата. Не вызывает лекарственную резистентность. Длительность терапии ― 1 год.
- Гепатопротекторы с расторопшей, овсом, адеметионином, эссенциальными фосфолипидами, урсодезоксихолевой кислотой, комплексные фитопрепараты.
- Витаминно-минеральные комплексы для общеоздоравливающего воздействия, профилактики дефицитных состояний. Витамины группы В, аминокислоты участвуют в обеих фазах детоксикации печени, необходимы для нормального течения большинства биохимических реакций в организме.
Точную схему лечения врач подбирает индивидуально для каждого пациента, учитывая результаты обследования, вирусную нагрузку, анамнез, реакцию на рекомендованные ранее препараты.
При неэффективности консервативных мер, значительном поражении печени показана трансплантация органа.
7
Прогноз и профилактика вирусного гепатита В
Важна высокая информированность населения: от чего появляется гепатит В, как проявляется гепатит В, почему важно вовремя обращаться к врачу.
Для профилактики заражения вирусом гепатита В рекомендовано соблюдать бдительность при посещении непроверенных салонов красоты, медицинских учреждений, стоматологических кабинетов, тату-салонов. Воздерживаться от случайных половых контактов, употребления инъекционных наркотиков, использовать барьерные методы контрацепции.
Разработана вакцина от вирусного гепатита В. Препарат вводят внутримышечно, придерживаясь одной из базовых схем:
- По стандартной схеме пациент выбирает день проведения процедуры, делает укол. Вторую инъекцию делают спустя 30 дней, третью ― через полгода.
- По альтернативной схеме первую прививку делают в выбранный пациентом день, 2 ― спустя 30 дней, 3 ― спустя 60 дней. Ревакцинация показана спустя 12 месяцев после введения первой дозы лекарства.
Вакцинация ― добровольная, возможна при отсутствии противопоказаний, абсолютно здоровым людям без вирусной нагрузки, аутоиммунных нарушений. Вакцина от гепатита В противопоказана при аллергии на активные и вспомогательные вещества. После введения вакцины возможны побочные эффекты: уплотнение кожи в месте введения препарата, боль в мышцах, суставах, во время двигательной активности, гриппоподобное состояние.
Кратко о гепатите В: прогноз для пациента зависит от иммунного статуса, распространения заболевания, степени поражения печени. Наиболее благоприятен прогноз для пациентов, которым своевременно поставили правильный диагноз и назначили подходящее антивирусное лечение. При выявлении заболевания рекомендовано воздержаться от самолечения и своевременно обращаться за медицинской помощью. После того как человек перенес заболевание, у него формируется иммунитет к ВГВ.
8
Препараты на основе растительных гепатопротекторов
Гепатроп содержит комбинацию самых сильных гепатопротекторов с доказанной эффективностью: расторопшу, артишок, березу, черный орех, репешок, лабазник в сочетании с аминокислотой таурин, липоевой кислотой. Действующие вещества восстанавливают структурно-функциональное состояние печени, защищают орган от неблагоприятного воздействия экзогенных и эндогенных факторов, улучшают физическое и психологические самочувствие.
Фитокомплекс Гепатроп заменяет сразу несколько препаратов, удобен в использовании, отличается хорошей переносимостью, экономит время и денежные средства. Не содержит сахар, красители, ароматизизаторы, алкоголь.
 | ГепатропКомплексная защита и питание печени Артишок, расторопша и репешок обогащенные липоевой кислотой и таурином Купить |
9
Список литературы
[1] CDC: Hepatitis B Questions and Answers for Health Professionals. По состоянию на 04.09.2019 г.
[2] Современные принципы диагностики и лечения осложнений цирроза печени: учебно-методическое пособие. Москва, ГБОУ ВПО РНИМУ им.Н.И.Пирогова, 2013, с.44.
[3] Лабораторная диагностика вирусных гепатитов [Текст] : метод. рек. // Справочник заведующего КДЛ. — 2017. — № 5. — С. 63-79.
Дата публикации: 30.12.2020
Источник