Желтуха что за гепатит
Содержание статьи
Желтуха
- Обзор
- Признаки желтухи
- Причины желтухи
- Диагностика желтухи
- Лечение желтухи
- Профилактика желтухи
Обзор
Желтуха — симптом, для которого характерны желтое окрашивание кожи и белков глаз.
Желтуха развивается в результате скопления в крови и тканях организма вещества под названием билирубин.
Признаки желтухи
Наиболее распространенные признаки желтухи:
- пожелтение кожи, глаз и слизистых оболочек носа и рта;
- бледная окраска стула (в том числе белый кал);
- темная моча (цвета пива или чая).
Классификация желтухи
По механизму развития задержки билирубина в организме выделяют три вида желтухи:
- Надпеченочная (гемолитическая) желтуха — возникает в результате повышенного накопления в крови билирубина, который не успевает переработать печень. Такое бывает при избыточном распаде эритроцитов крови — гемолизе, например, при серповидно-клеточной анемии (врожденное заболевание, когда красные кровяные тельца имеют неправильную форму и быстро разрушаются) или попадании в кровь различных ядов, вызывающих разрушение эритроцитов.
- Печеночная (паренхиматозная) желтуха — нарушение проницаемости или разрушение клеток печени, в результате чего в кровь попадает избыток билирубина. Такое бывает при гепатитах, синдроме Жильбера, циррозе и др.
- Подпеченочная (механическая) желтуха — возникает при нарушении поступления билирубина из печени в кишечник вместе с желчью. Бывает при камнях в желчном пузыре или опухолях.
Прочитайте подробнее о причинах желтухи.
Кто подвержен заболеванию
Печеночная и подпеченочная желтуха чаще встречается у пожилых людей и людей среднего возраста, чем у молодых. Надпеченочная желтуха может встречаться у людей всех возрастов, в том числе, у детей.
Избежать появления желтухи можно с помощью здорового образа жизни. Например, вы можете поддерживать нормальную массу тела, не злоупотреблять алкоголем и минимизировать риск заражения гепатитом.
Прочитайте подробнее о профилактике желтухи.
Лечение желтухи
Лечение желтухи у взрослых и детей старшего возраста будет зависеть от того, какое заболевание ее вызвало.
Для определения причины желтухи необходимо провести некоторые анализы и обследования. Прочитайте подробнее о диагностике желтухи.
Желтуха новорожденных
Младенцы часто рождаются с симптомами желтухи. В самом раннем возрасте у ребенка еще не до конца сформированы механизмы удаления билирубина.
Как правило, желтуха новорожденных — не повод для беспокойства. Обычно она проходит без лечения в течение двух недель.
Если желтое окрашивание кожи сохраняется у малыша дольше и сопровождается другими тревожными симптомами, обратитесь к неонатологу (в том числе, вы можете позвонить в роддом, где появился на свет ваш ребенок) или педиатру. С помощью нашего сервиса вы сможете быстро найти неонатолога или педиатра в вашем городе.
Причины желтухи
Причиной желтухи является повышенное содержание в крови билирубина, который проникает в мягкие ткани, придавая им характерное желтое окрашивание.
Любое заболевание, нарушающее попадание билирубина из крови в печень и его выведение из организма, может вызвать желтуху.
Что такое билирубин?
Билирубин — продукт разрушения красных клеток крови (эритроцитов). Он доставляется с кровью в печень, откуда, в составе желчи, билирубин поступает в желчный пузырь, а затем — в кишечник.
В пищеварительной системе бактерии превращают билирубин в уробилин и стеркобилин, которые выводятся из организма с мочой и калом. Именно билирубин окрашивает мочу в желтый, а кал в темно-коричневый цвет.
Классификация желтухи
По механизму развития задержки билирубина в организме выделяют три вида желтухи:
- Надпеченочная (гемолитическая) желтуха — возникает при избыточном распаде эритроцитов крови — гемолизе, что приводит к накоплению в крови билирубина, который не успевает переработать печень. Такое бывает, например, при серповидно-клеточной анемии или попадании в кровь различных ядов, вызывающих разрушение эритроцитов.
- Печеночная (паренхиматозная) желтуха — нарушение проницаемости или разрушение клеток печени, в результате чего в кровь попадает избыток билирубина. Такое бывает при гепатитах, синдроме Жильбера, циррозе.
- Подпеченочная (механическая) желтуха — возникает, когда что-то блокирует нормальное поступление билирубина из печени в кишечник вместе с желчью. Такое бывает при камнях в желчном пузыре или опухолях.
Причины каждого типа желтухи описаны ниже.
Гемолитическая (надпеченочная) желтуха
Причины надпеченочной желтухи обычно связаны с избыточным разрушением красных клеток крови, — эритроцитов, что называется гемолизом. К гемолизу могут приводить, например, следующие заболевания:
- малярия — инфекционное заболевание, передающееся через кровь и распространяемое малярийными комарами, часто встречается в тропических регионах;
- серповидно-клеточная анемия — врожденное изменение формы красных кровяных телец, в результате которого они становятся ломкими; в России — очень редко, чаще встречается у темнокожих людей;
- талассемия — генетическое заболевание, схожее с серповидно-клеточной анемией, которое тоже ускоряет разрушение эритроцитов;
- врожденная негемолитическая желтуха — редкое генетическое заболевание, при котором отсутствуют ферменты, необходимые для перемещения билирубина из крови в печень;
- наследственный сфероцитоз — редкое генетическое заболевание, сокращающее жизненный цикл красных кровяных телец.
Паренхиматозная (печеночная) желтуха
Причины печеночной желтухи, как правило, связаны с поражением гепатоцитов — клеток печени:
- вирусный гепатит — гепатит А, В и С;
- алкогольная болезнь печени — когда печень повреждается в результате злоупотребления алкоголем;
- употребление наркотиков и побочное действие лекарственных препаратов — употребление экстази и передозировка парацетамолом;
- лептоспироз — бактериальная инфекция, которая поражает почки, печень и нервную систему; человек заражается чаще при контакте с водой, загрязненной больными животными, через продукты животноводства или при забое животных;
- мононуклеоз — вирусная инфекция, возбудителем которой является вирус Эпштейна-Барра; проявляется повышением температуры, болью в горле, увеличением печени и селезенки, передается от человека к человеку воздушно-капельным путем, через слюну и кровь;
- первичный билиарный цирроз — редкое аутоиммунное заболевание печени, которое со временем приводит к развитию печеночной недостаточности;
- синдром Жильбера — распространенное врожденное заболевание, при котором в крови накапливается избыток билирубина; это происходит из-за недостатка фермента, который необходим печени, чтобы полноценно связывать билирубин с глюкуроновой кислотой и выводить из организма;
- рак печени — редкий и обычно неизлечимый тип рака, развивающийся в печени;
- воздействие веществ, вредных для печени, например, фенола (используется при производстве пластмассы) или четыреххлористого углерода (в прошлом широко применявшегося в производстве холодильников, но сейчас его использование жестко контролируется).
- аутоиммунный гепатит — редкое заболевание, при котором иммунная система начинает уничтожать клетки печени;
- первичный склерозирующий холангит — редкое аутоиммунное заболевание печени, сопровождающееся поражением желчных протоков;
- синдром Дубина-Джонсона — редкое генетическое заболевание, при котором печень плохо выводит билирубин из организма, что приводит к его накоплению.
Механическая (подпеченочная) желтуха
Причины подпеченочной желтухи связаны с нарушением оттока желчи:
- камни в желчном пузыре, блокирующие желчный проток;
- различные виды опухолей (поджелудочной железы, желчного пузыря, желчных протоков), которые сдавливают желчные протоки;
- острый или хронический панкреатит — воспаление поджелудочной железы, что приводит к её отеку и сдавлению желчного протока.
Диагностика желтухи
Для диагностики желтухи применяют различные лабораторные анализы и инструментальные обследования, которые позволяют определить причины и тяжесть состояния.
История болезни и осмотр
Диагностика желтухи начинается с общего осмотра и сбора жалоб. Врач обязательно расспросит вас о том, как начиналась болезнь. Вам могут задать следующие вопросы:
- были ли у вас гриппозные симптомы до проявления желтухи (это указывает на гепатит);
- испытываете ли вы другие симптомы, например, боль в животе, кожный зуд или потерю веса;
- были ли вы недавно в стране, где распространены такие заболевания, как малярия или гепатит А;
- не заметили ли вы изменений цвета мочи и кала;
- не злоупотребляли ли вы алкоголем долгое время;
- принимаете ли вы наркотики (или принимали в прошлом);
- не могли ли вы подвергнуться воздействию вредных веществ на работе.
Врач обязательно осмотрит ваши ноги, чтобы определить, нет ли отеков (опухание ног, лодыжек и ступней — возможный признак цирроза, а также прощупает живот (заметное увеличение печени — возможный признак гепатита).
В диагностике вида желтухи может помочь оттенок кожи. Если кожные покровы и слизистые имеют лимонный оттенок — это вероятный признак гемолитической желтухи. При паренхиматозной желтухе цвет кожи становится ярко желтым, желто-шафрановым. При механической желтухе — зеленоватым.
Анализ мочи
При различных типах желтухи в анализе мочи меняется концентрация таких веществ, как уробилин (урохром) и билирубин.
При гемолитической желтухе в моче обычно повышается уробилин, а билирубин — отсутствует.
При паренхиматозной желтухе повышается как билирубин, так и уробилин.
При механической желтухе в моче будет отсутствовать уробилин, а концентрация билирубина будет резко повышена.
Биохимический анализ крови и печеночные пробы
Биохимический анализ крови берется из вены натощак. С помощью него можно косвенно судить о функции внутренних органов: печени, почек, поджелудочной железы, желчного пузыря и сердца. При появлении желтухи биохимический анализ крови обязательно включает печеночные пробы — тесты, позволяющие диагностировать такие заболевания, как гепатит, цирроз, алкогольную болезнь печени.
Когда печень повреждена, она выделяет в кровь определенные ферменты. Одновременно с этим начинает падать уровень белков, которые печень в норме производит.
Измерив уровни этих ферментов и белков, можно получить довольно точное представление о том, насколько хорошо работает печень.
Также можно проверить кровь на маркеры гепатита и других инфекционных заболеваний.
Инструментальное исследование
Для выявления причины желтухи назначают различные инструментальные исследования, позволяющие визуализировать внутренние органы и проверить наличие патологии в печени или желчных протоках.
К ним относят следующие:
- ультразвуковое исследование (УЗИ) — с помощью высокочастотных звуковых волн создается изображение внутренних органов;
- компьютерная томография (КТ) — делается серия рентгеновских снимков, которые собираются компьютером в подробный трехмерный образ органа;
- магнитно-резонансная томография (МРТ) — с помощью сильных магнитных полей и радиоволн создается детальное изображение внутреннего строения исследуемой части тела;
- ретроградная холангиопанкреатография (РХПГ) — исследование проходимости желчных протоков с помощью эндоскопа (небольшой гибкой оптоволоконной камеры), которую через рот, пищевод, желудок и кишечник подводят к отверстию желчного протока и вводят туда рентгенконтрастный пигмент, далее делают серию рентгеновских снимков.
Биопсия печени
При подозрении на цирроз или рак может быть назначена биопсия печени.
В ходе процедуры, под местной анестезией, в брюшную полость вводится тонкая игла, чтобы взять образец клеток печени для изучения под микроскопом.
Лечение желтухи
Выбор метода лечения желтухи будет зависеть от причины, вызвавшей её.
Гемолитическая (надпеченочная) желтуха
Цель лечения гемолитической желтухи — остановить гемолиз — распад эритроцитов, который повышает уровень билирубина в крови.
При инфекционном заболевании, например, малярии, обычно рекомендуется прием специфических противоинфекционных препаратов. При генетических заболеваниях крови, например, серповидно-клеточной анемии или талассемии, для замены красных кровяных телец может потребоваться переливание крови или её компонентов.
Синдром Жильбера, как правило, не требует лечения, так как вызываемая им желтуха не опасна и не представляет серьезной угрозы здоровью.
Паренхиматозная (печеночная) желтуха
При паренхиматозной желтухе повреждения печени трудно устранить, но со временем она может восстановиться самостоятельно. Поэтому лечение заключается в предотвращении дальнейшего повреждения печени.
Если оно вызвано инфекционным заболеванием, например, вирусным гепатитом или мононуклеозом, дальнейшее повреждение можно предотвратить при помощи противовирусных препаратов.
Если повреждение было вызвано воздействием вредных веществ, например, алкоголя или химикатов, рекомендуется избегать контакта с этими веществами в будущем.
При тяжелых заболеваниях печени одним из возможных вариантов лечения является пересадка печени. Однако очень немногие являются подходящими кандидатами на пересадку, а количество донорских органов ограничено.
Механическая (подпеченочная) желтуха
В большинстве случаев лечение механической желтухи проводится хирургическим путем.
Во время операции может потребоваться удаление следующих органов:
- желчного пузыря;
- участка желчных протоков;
- части поджелудочной железы.
Профилактика желтухи
Возможных причин желтухи так много, что избежать их все невозможно, однако можно предпринять некоторые шаги для минимизации риска заболевания.
Алкоголь
Наиболее эффективный способ профилактики желтухи — полный отказ от алкоголя, особенно если вы много лет злоупотребляете спиртными напитками.
Если вы не можете полностью отказаться от алкоголя, прочитайте подробнее о допустимых дозах спиртного, которые можно принимать взрослому человеку.
Если вам сложно пить умеренно, обратитесь к врачу. Существуют службы поддержки и специальные препараты, которые могут помочь вам сократить потребление алкоголя.
Профилактика инфекционных гепатитов
Гепатит А преимущественно распространяется фекально-оральным путем: через грязные руки, игрушки, плохо обработанные продукты питания. Чаще этим заболеванием болеют дети. Лучшей профилактикой этого типа гепатита является соблюдение правил личной гигиены: мытье рук с мылом после посещения туалета, перед едой и приготовлением пищи. Существует вакцина от гепатита А.
Гепатит В и гепатит С передаются через кровь, сперму и другие биологические жидкости. Самый частый путь заражения — использование внутривенных наркотиков, а также — незащищенный секс.
Есть риск заразиться гепатитом при проведении инвазивных процедур: пирсинг, нанесение татуировки, маникюр и педикюр, лечение зубов и другие медицинские манипуляции. Избегая, где это возможно, указанных выше факторов можно свести риск заражения вирусом гепатита к минимуму. От гепатита В можно сделать прививку.
Контроль за массой тела
Ожирение тела отражается и на состоянии печени. Избыток жиров в организме приводит к развитию неалкогольной жировой дистрофии печени, которая в конечном итоге может привести к циррозу. Поэтому достижение и поддержание здоровой массы тела является эффективной мерой профилактики желтухи.
Кроме того, богатый жирами рацион питания может привести к повышению уровня холестерина в крови, а значит, и риска образования камней в желчном пузыре.
Наиболее эффективный способ похудеть подразумевает не менее 150 минут (два с половиной часа) аэробной нагрузки средней интенсивности в неделю. Это может быть езда на велосипеде или быстрая ходьба.
Также необходимо уменьшить порции еды и использовать для перекуса только здоровые продукты. Обычно рекомендуется постепенное снижение веса, примерно на 0,5 кг в неделю.
Прочитайте подробнее о том, как правильно худеть.
К какому врачу обратиться при желтухе?
Если у вас появляются вышеперечисленные признаки желтухи, немедленно обратитесь к врачу. Это важные предупреждающие сигналы, указывающие на то, что нормальная работа организма была нарушена. Начальной диагностикой желтухи обычно занимается врач широкого профиля, так как этот симптом может быть следствием заболеваний различных систем и органов. С помощью сервиса НаПоправку вы можете быстро найти терапевта, семейного врача или педиатра — для ребенка. После уточнения причин желтухи вам может потребоваться консультация более узких специалистов:
- инфекциониста — если желтуха вызывана инфекцией, например, вирусным гепатитом;
- гастроэнтеролога — если причина в заболеваниях органов пищеварения, например, при циррозе печени;
- абдоминального хирурга — если необходима операция, например, при желчнокаменной болезни;
- онколога — при подозрении на опухоль.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: «Department of Health original content © 2020»
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
Источник
Гепатит
Гепатит — это диффузное воспаление печеночной ткани вследствие токсического, инфекционного или аутоиммунного процесса. Общая симптоматика — тяжесть и боли в правом подреберье с иррадиацией под правую лопатку, тошнота, сухость и чувство горечи во рту, отсутствие аппетита, отрыжка. В тяжелых случаях — желтуха, потеря веса, сыпь на коже. Исходом гепатита может быть хроническая форма, печеночная кома, цирроз и рак печени. Диагностика гепатитов включает исследование биохимических проб крови, УЗИ печени, гепатохолецистосцинтиографию, пункционную биопсию. Лечение основывается на соблюдении диеты, приеме гепатопротекторов, проведении дезинтоксикации, специфической этиотропной и патогенетической терапии.
Общие сведения
Гепатит — воспалительное заболевание печени. По характеру течения различают острые и хронические гепатиты. Острые гепатиты протекают с выраженной симптоматикой и имеют два варианта исхода: полное излечение, или переход в хроническую форму. Подавляющее большинство гепатитов (90%) имеют алкогольную, вирусную или лекарственную этиологию. Частота возникновения гепатита у разных групп лиц различается в зависимости от формы и причины заболевания.
Хроническим признают гепатит, который длится более полугода. Хронический процесс по морфологической картине представляет собой дистрофические изменения в ткани печени воспалительного происхождения, не затрагивающие дольковой структуры органа. Первично хронические гепатиты первоначально протекают либо без выраженной симптоматики, либо с минимальными проявлениями. Заболевание нередко обнаруживается при медосмотрах и обследованиях по поводу других патологий. Чаще развиваются у мужчин, но к некоторым специфическим гепатитам большую склонность имеют женщины. Особое внимание уделяют состоянию печени у больных, перенесших острый гепатит, и являющихся носителями австралийского антигена, а также у лиц, злоупотребляющих алкоголем, либо проходящих лечение гепатотоксическими препаратами.
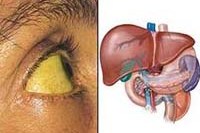
Гепатит
Патогенез
Острый гепатит развивается либо вследствие непосредственного поражения печени гепатотоксическими факторами или вирусной инфекцией, либо вследствие развития аутоиммунной реакции — выработки антител к собственным тканям организма. В обоих случаях развивается острое воспаление в ткани печени, повреждение и разрушение гепатоцитов, воспалительный отек и снижение функциональной деятельности органа. Недостаточность желчеродной функции печени является первопричиной билирубинемии и, как следствие, желтухи. Поскольку в тканях печени нет болевых рецепторных зон, болевой синдром редко выражен и связан с увеличением печени, растяжкой ее хорошо иннервированной капсулы и воспалительными процессами в желчном пузыре.
Хроническое воспаление, как правило, развивается вследствие нелеченного или недостаточно залеченного острого гепатита. Зачастую безжелтушные и бессимптомные формы гепатита не выявляются вовремя, и воспалительный процесс приобретает хронический характер, возникают очаги дистрофии и перерождения печеночной ткани. Усугубляется снижение функциональной деятельности печени. Нередко хронический гепатит постепенно переходит в цирроз печени.
Классификация
Гепатиты классифицируют:
- по причине развития — вирусные, алкогольные, лекарственные, аутоиммунный гепатит, специфические гепатиты (туберкулезный, описторхозный, эхинококковый и др.), гепатиты вторичные (как осложнения других патологий), криптогенный гепатит (неясной этиологии);
- по течению (острый, хронический);
- по клиническим признакам (желтушная, безжелтушная, субклиническая формы).
Вирусные гепатиты бывают острыми (вирусы гепатита А и В) и хроническими (гепатит В, D, С). Также гепатит может быть вызван не специфическими для печени вирусными и вирусоподобными инфекциями — мононуклеоз, цитомегаловирус, герпес, желтая лихорадка. Аутоиммунные гепатиты различаются по типам в зависимости от мишеней антител (тип 1, тип 2, тип 3).
Симптомы гепатита
 Течение и симптоматика гепатита зависит от степени поражения печеночной ткани. От этого же зависит и тяжесть заболевания. Легкие формы острого гепатита могут протекать бессимптомно и, зачастую, перетекать в хроническую форму, если заболевание не будет выявлено случайным образом при профилактическом обследовании.
Течение и симптоматика гепатита зависит от степени поражения печеночной ткани. От этого же зависит и тяжесть заболевания. Легкие формы острого гепатита могут протекать бессимптомно и, зачастую, перетекать в хроническую форму, если заболевание не будет выявлено случайным образом при профилактическом обследовании.
При более тяжелом течении симптоматика может быть выражена, быстро нарастать сочетаться с общей интоксикацией организма, лихорадкой, токсическим поражением органов и систем.
Как для острого гепатита, так и для обострения хронической формы болезни обычна желтушность кожных покровов и склер характерного шафранного оттенка, но заболевание может протекать и без выраженной желтухи. Однако обнаружить незначительную степень пожелтения склер, а так же выявить желтушность слизистой верхнего неба можно и при легкой форме гепатита. Моча темнеет, при выраженных нарушениях синтеза желчных кислот кал теряет цвет, становится беловато-глинистым.
Больные могут отмечать такие симптомы, как кожный зуд, возникновение на коже красных точек — петехий, брадикардию, невротические симптомы. При пальпации печень умеренно увеличена, незначительно болезненна. Так же может отмечаться увеличение селезенки. Хронический гепатит характеризуется постепенным развитием следующих клинических синдромов:
- астеновегетативный (слабость, повышенная утомляемость, расстройства сна, психическая лабильность, головные боли) — обусловлен интоксикацией организма в связи с нарастающей печеночной недостаточностью;
- диспепсический (тошнота, иногда — рвота, понижение аппетита, метеоризм, поносы, чередующиеся с запорами, отрыжка горечью, неприятный привкус во рту) связан с нарушениями пищеварения в связи с недостаточностью выработки печенью необходимых для пищеварения ферментов и желчных кислот);
- болевой синдром (боль постоянного, ноющего характера локализуется в правом подреберье, усиливается при физических нагрузках и после резких нарушений диеты) — может отсутствовать или выражаться в умеренном ощущении тяжести в эпигастрии;
- субфебрилитет (умеренное повышение температуры до 37,3 — 37,5 градусов может держаться по нескольку недель);
- стойкое покраснение ладоней (пальмарная эритема), телеангиэктазии (сосудистые звездочки на коже) на шее, лице, плечах;
- геморрагический (петехии, склонность к образованию синяков и кровоподтеков, носовые, геморроидальные, маточные кровотечения) связан с понижением свертываемости крови вследствие недостаточного синтеза факторов свертываемости в клетках печени;
- желтуха (пожелтение кожных покровов и слизистых — как следствие повышения уровня билирубина в крови, что в свою очередь связано с нарушением утилизации его в печени);
- гепатомегалия — увеличение печени, может быть сочетана со спленомегалией.
Диагностика
 Диагностика гепатитов осуществляется на основании наличия симптоматики, данных физикального осмотра гастроэнтеролога или терапевта, функциональных и лабораторных исследований.
Диагностика гепатитов осуществляется на основании наличия симптоматики, данных физикального осмотра гастроэнтеролога или терапевта, функциональных и лабораторных исследований.
Лабораторные исследования включают: биохимические пробы печени, определение билирубинемии, снижения активности сывороточных ферментов, повышение уровня гамма-альбуминов, при понижении содержания альбумина; также отмечают снижение показателей содержания протромбина, факторов свертываемости VII и V, фибриногена. Наблюдается изменение показателей тимоловой и сулемовой проб.
При проведении УЗИ органов брюшной полости отмечают увеличение печени и изменение ее звуковой проницаемости и, кроме этого, отмечают увеличение селезенки и, возможно, расширение полой вены. Для диагностики гепатита также будут информативны реогепатография (исследование печеночного кровотока), гепатохолецистосцинтиография (радиоизотопное исследование желчевыводящих путей), пункционная биопсия печени.
Лечение гепатита
Лечение острого гепатита
Лечение обязательно проводится в стационаре. Кроме того:
- прописывается диета №5А, полупостельный режим (при тяжелом течении — постельный);
- при всех формах гепатита противопоказан алкоголь и гепатотоксичные лекарственные средства;
- производится интенсивная дезинтоксикационная инфузионная терапия, чтобы компенсировать эту функцию печени;
- назначают гепатопротективные препараты (эссенциальные фосфолипиды, силимарин, экстракт расторопши пятнистой);
- назначают ежедневную высокую клизму;
- производят коррекцию обмена — препараты калия, кальция и марганца, витаминные комплексы.
Вирусные гепатиты лечат в специализированных отделениях инфекционных больниц, токсические — в отделениях, специализирующихся на отравлениях. При инфекционных гепатитах производят санацию очага распространения инфекции. Противовирусные и иммуномодулирующие средства пока недостаточно широко применяются в терапии острых форм гепатитов.
Хорошие результаты по улучшению общего состояния при выраженной гипоксии дает кислородотерапия, оксигенобаротерапия. Если присутствуют признаки геморрагического диатеза, назначают витамин К (викасол) внутривенно.
Лечение хронического гепатита
Больным хроническим гепатитом также назначается лечебная диетотерапия (диета №5А в стадии обострения и диета №5 вне обострения), необходим полный отказ от употребления алкоголя, снижение физических нагрузок. В период обострения необходимо стационарное лечение в отделении гастроэнтерологии.
Фармакологическая терапия включает в себя базисную терапию препаратами-гепатопротекторами, назначение препаратов, нормализующих пищеварительные и обменные процессы, биологические препараты для коррекции бактериальной флоры кишечника.
Гепатопротективная терапия осуществляется препаратами, способствующими регенерации и защите печеночной ткани (силимарин, эссенциальные фосфолипиды, тетраоксифлавонол, калия оротат), назначается курсами по 2-3 месяца с полугодичным перерывами. В терапевтические курсы включают поливитаминные комплексы, ферментные препараты (панкреатин), пробиотики.
В качестве дезинтоксикационных мер применяют инфузию 5%-го раствора глюкозы с добавлением витамина С. Для дезинтоксикации кишечной среды назначают энтеросорбенты (активированный уголь, лигнин гидролизный, микроцеллулоза).
Противовирусную терапию назначают при диагностировании вирусных гепатитов В, С, D. При лечении аутоиммунного гепатита применяют кортикостероиды и иммунодепрессанты. Лечение проводят при постоянном мониторинге биохимических проб крови (активность трансфераз, билирубин крови, функциональные пробы).
Профилактика и прогноз
Первичная профилактика вирусных гепатитов — соблюдение гигиенических предписаний, осуществление санитарно-эпидемических мер, санитарный надзор над предприятиями, могущими стать очагом распространения инфекции, вакцинация. Профилактикой других форм гепатитов является избегание действия гепатотравмирующих факторов — алкоголя, лекарственных средств, токсических веществ.
Вторичная профилактика хронического гепатита заключается в соблюдении диеты, режима, врачебных рекомендаций, регулярном прохождении обследования, контроле клинических показателей крови. Больным рекомендовано регулярное санаторно-курортное лечение, водолечение.
Прогноз при своевременном диагностировании и лечении острого гепатита, как правило, благоприятен и ведет к выздоровлению. Острые алкогольные и токсические гепатиты заканчиваются летально в 3-10 % случаев, часто тяжелое течение связано с ослаблением организма другими заболеваниями. При развитии хронического гепатита прогноз зависит от полноценности и своевременности терапевтических мер, соблюдения диеты и щадящего режима.
Неблагоприятное течение гепатита может осложниться циррозом печени и печеночной недостаточностью, при которой весьма вероятен летальный исход. Другими распространенными осложнениями хронических гепатитов являются обменные нарушения, анемия и нарушения свертываемости, сахарный диабет, злокачественные новообразования (рак печени).
Источник